·临床研究·
胸腰段(T11![]() L2)骨折在脊柱损伤患者中最为常见,约占脊柱骨折的50%。后路椎弓根螺钉内固定由于操作简单,复位效果好,固定强度大得到广泛应用,已成为胸腰椎骨折最常用的手术方法[1-3]。传统后正中入路,由于较大范围的椎旁肌被剥离,首先容易造成肌肉缺血性坏死及失去神经支配,其次会加重损伤节段的不稳定,较易出现腰背痛及脊柱不稳等后遗症,严重影响患者的治疗效果。经肌间隙入路(Wiltse入路),不剥离椎旁肌,手术创伤小,不加重脊柱原有创伤与不稳[4-6],可以促进患者术后快速康复[7]。现对上海中医药大学附属第七人民医院脊柱外科2015年1月—2018年1月通过2种手术入路经伤椎置钉治疗单节段胸腰段爆裂性骨折的73例患者进行疗效对比分析,现报告如下。
L2)骨折在脊柱损伤患者中最为常见,约占脊柱骨折的50%。后路椎弓根螺钉内固定由于操作简单,复位效果好,固定强度大得到广泛应用,已成为胸腰椎骨折最常用的手术方法[1-3]。传统后正中入路,由于较大范围的椎旁肌被剥离,首先容易造成肌肉缺血性坏死及失去神经支配,其次会加重损伤节段的不稳定,较易出现腰背痛及脊柱不稳等后遗症,严重影响患者的治疗效果。经肌间隙入路(Wiltse入路),不剥离椎旁肌,手术创伤小,不加重脊柱原有创伤与不稳[4-6],可以促进患者术后快速康复[7]。现对上海中医药大学附属第七人民医院脊柱外科2015年1月—2018年1月通过2种手术入路经伤椎置钉治疗单节段胸腰段爆裂性骨折的73例患者进行疗效对比分析,现报告如下。
回顾性分析2015年1月—2018年1月在上海中医药大学附属第七人民医院接受经伤椎置钉治疗单节段胸腰段爆裂性骨折73例患者的医学和影像学资料。纳入标准: (1) T11![]() L2、L1
L2、L1![]() L5的单节段胸腰椎爆裂性骨折;(2) 胸腰椎三维CT、MRI明确的新鲜爆裂性骨折。排除标准: (1) 年龄>70岁;(2) 多节段胸腰椎骨折、胸腰椎陈旧性骨折;(3) 既往接受过胸腰椎手术;(4) 脊柱明显畸形;(5) 既往有严重骨质疏松病史。
L5的单节段胸腰椎爆裂性骨折;(2) 胸腰椎三维CT、MRI明确的新鲜爆裂性骨折。排除标准: (1) 年龄>70岁;(2) 多节段胸腰椎骨折、胸腰椎陈旧性骨折;(3) 既往接受过胸腰椎手术;(4) 脊柱明显畸形;(5) 既往有严重骨质疏松病史。
所有符合入组条件的患者,按不同手术入路进行分组,其中Wiltse入路44例,传统后正中入路29例,损伤分类及损伤程度TLICS评分>4分,术前脊髓神经功能评定全部为Frankel E级。收集手术前后肌酸激酶、椎体高度、后凸角(Cobb角)、VAS评分等临床疗效。
患者均采用全身麻醉,取俯卧位,胸部和髋部适当垫软枕,腹部悬空。通道下Wiltse组: 以伤椎为中心做后正中皮肤切口约8 cm,切开皮肤、皮下组织至棘突表面腰背筋膜,沿棘突表面腰背筋膜分别向两侧潜行分离约2 cm,于棘突旁开1.5 cm处切开腰背筋膜,手指沿多裂肌与最长肌肌间隙钝性分离至伤椎小关节突关节,置入工作通道,扩张工作通道暴露上、下邻椎关节突,伤椎置万向钉,相邻椎置入固定钉,一侧螺钉成功置入后,按同样方法置入对侧螺钉。传统入路组: 分离至棘突表面后,沿棘突、椎板表面向两侧进行骨膜下剥离,直至两侧关节突关节,在保留关节突关节囊的同时,分离暴露两侧关节突与横突交界处,置钉步骤同Wiltse组患者。两组患者因无神经损伤,不行减压、融合。两侧置棒,以伤椎螺钉为中心两端撑开,进一步恢复椎体前中柱高度,撑开要适当,防止过度撑开后造成螺钉应力过高,不放横连,大量生理盐水冲洗后,逐层缝合切口,留置引流。两组患者均采用同一厂家脊柱后路内固定系统—椎弓根多轴螺钉-Ⅶ型0001系统(创生医疗器械公司,江苏,C0202015819,规格6.5 mm×35 mm![]() 6.5 mm×45 mm)。
6.5 mm×45 mm)。
术后常规给予抗感染药物及伤口换药等处理。术后次日在康复医师密切指导及配合下,双下肢主动伸屈运动、直腿抬高锻炼,其次给予足泵预防深静脉栓塞。术后7 d左右佩戴腰围下床活动,并逐步增加活动量,腰围保护3个月,术后10个月左右常规拔除内固定。
分别于手术当天、术后1、3、7 d抽血检测肌酸激酶,术前所有患者均行胸腰椎X线及三维CT、MRI检查,内固定术后3![]() 5 d、3个月、10个月、末次随访复查X线片,收集手术时间、术中出血量、术后引流量;收集术前和术后的肌酸激酶、伤椎前缘高度、Cobb角、腰背部疼痛VAS评分并进行统计分析。伤椎前缘高度测量方法: 椎体正中矢状面前缘垂直高度;单位: mm。
5 d、3个月、10个月、末次随访复查X线片,收集手术时间、术中出血量、术后引流量;收集术前和术后的肌酸激酶、伤椎前缘高度、Cobb角、腰背部疼痛VAS评分并进行统计分析。伤椎前缘高度测量方法: 椎体正中矢状面前缘垂直高度;单位: mm。
Cobb角测量方法: 以骨折椎体为中心摄取正位、侧位X线片,于侧位X线片中沿着伤椎部分上位椎体上终板以及下位椎体部分下终板刻画直线,两线所交角度即是Cobb角(单位: °)。
采用SPSS 24.0软件进行统计分析。数据分析主要包括计量资料和计数资料。计数数据包括性别、损伤节段、骨折AO分型、复位质量及术后并发症,计量数据包括年龄、受伤至手术时间、闭合复位时间、术中复位时间、总复位时间、手术时间、出血量、术后椎体高度、Cobb角、肌酸激酶、VAS评分及骨折愈合时间。使用Shapiro-Wilk检验计量数据正态性,符合正态分布采用均值±标准差![]() 表示,两组间比较采用独立样本t概率检验;对于计数数据采用χ2检验或者Fisher精确概率检验,P<0.05为差异具有统计学意义。
表示,两组间比较采用独立样本t概率检验;对于计数数据采用χ2检验或者Fisher精确概率检验,P<0.05为差异具有统计学意义。
本研究共纳入2015年1月—2018年1月在上海中医药大学附属第七人民医院接受经伤椎置钉治疗单节段胸腰段爆裂性骨折73例患者,65例患者得到完整随访,其中采用Wiltse入路44例,传统后正中入路29例。65例患者均获得16![]() 45个月随访,平均随访时间(31±1.5)个月。两组患者术前一般资料差异均无统计学意义(P>0.05),见表1,具有可比性。
45个月随访,平均随访时间(31±1.5)个月。两组患者术前一般资料差异均无统计学意义(P>0.05),见表1,具有可比性。
表1 两组患者术前一般资料
Tab.1 The preoperative general data of two groups
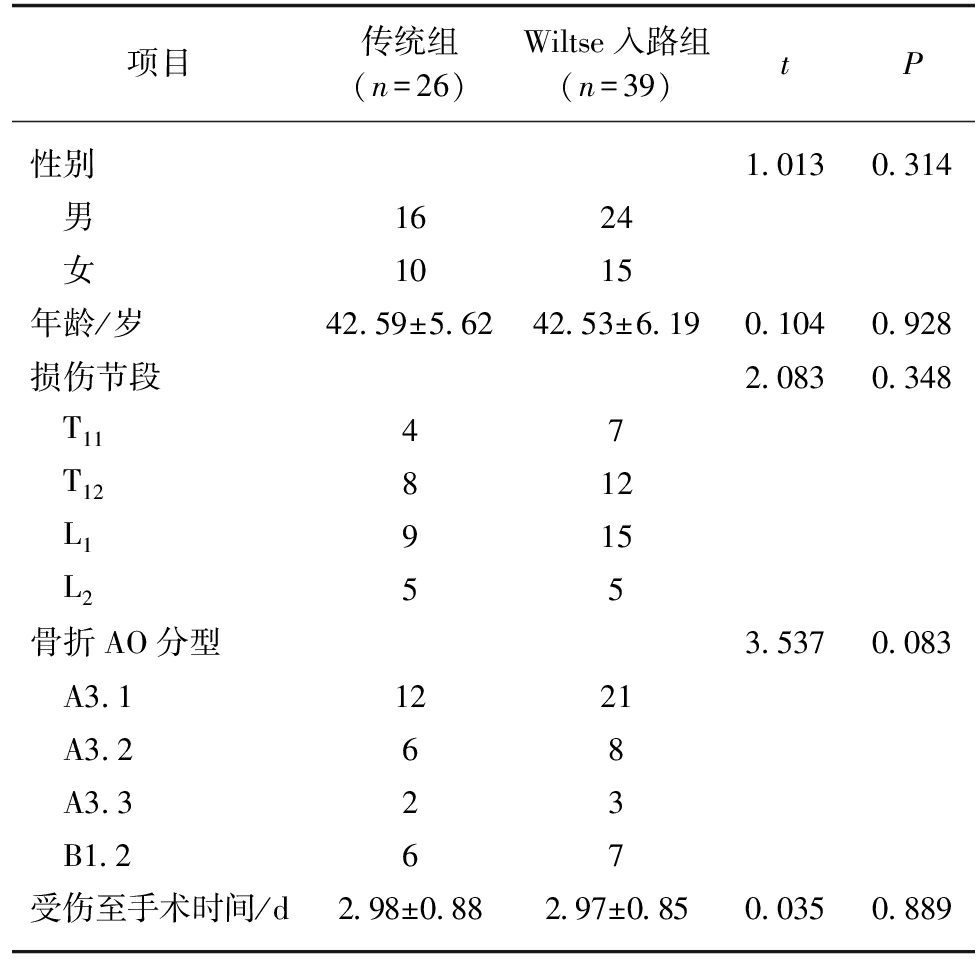
项目传统组(n=26)Wiltse入路组(n=39)tP性别1.0130.314 男1624 女1015年龄/岁42.59±5.6242.53±6.190.1040.928损伤节段2.0830.348 T1147 T12812 L1915 L255骨折AO分型3.5370.083 A3.11221 A3.268 A3.323 B1.267受伤至手术时间/d2.98±0.882.97±0.850.0350.889
表2结果说明,术前两组患者,椎体前缘高度、Cobb角、肌酸激酶、VAS评分资料比较均无明显差异(P>0.05),具有可比性。
表2 两组术前患者基线比较
Tab.2 Comparison of baseline data between two groups

指标传统组(n=26)Wiltse入路组(n=39)tP椎体前缘高度/mm19.35±1.7719.35±1.90 -0.0030.997Cobb角/(°)24.20±3.1324.51±3.17-0.3910.697肌酸激酶/(U·L-1)59.96±18.0764.62±21.42-0.9120.365VAS评分5.08±1.384.95±1.430.3580.721
术前两组患者椎体高度、Cobb角、肌酸激酶、VAS评分等资料比较差异均无统计学意义(P>0.05),具有可比性
Wiltse入路组患者相比于传统组患者手术时间较短[(53.62±4.89) min vs (62.35±5.28) min, P<0.001];术中出血量较少[(52.54±8.23) mL vs (120.43±10.02) mL, P<0.001];术后引流量较少[(50.14±5.38) mL vs (235.43±21.02) mL, P<0.001],说明两组患者在手术时间、术中出血量、术后引流量方面差异具有统计学意义(P<0.001),见表3。
表3 两组患者手术相关及术后相关资料
Tab.3 Surgical and postoperative data of the two groups
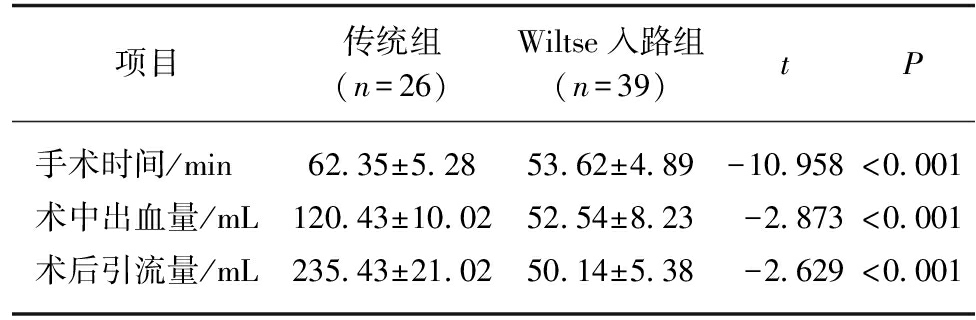
项目传统组(n=26)Wiltse入路组(n=39)tP手术时间/min62.35±5.2853.62±4.89-10.958<0.001术中出血量/mL120.43±10.0252.54±8.23-2.873<0.001术后引流量/mL235.43±21.0250.14±5.38-2.629<0.001
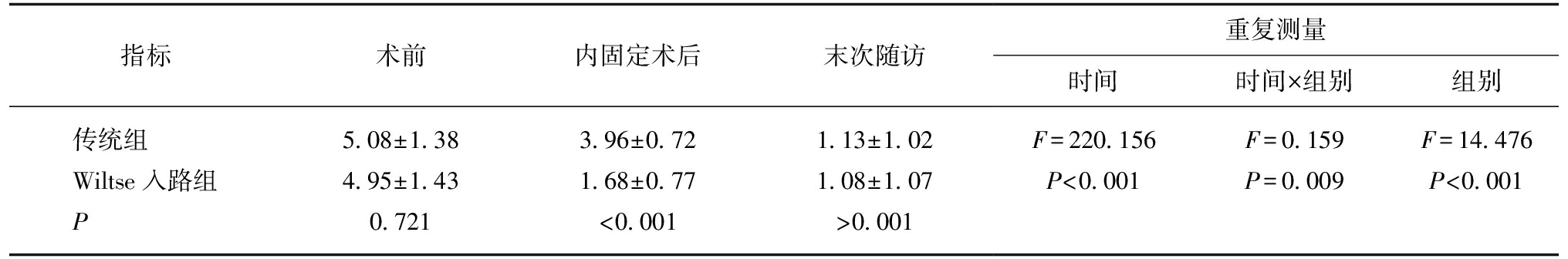
所有手术均顺利完成,螺钉位置及稳定性良好,未出现脊髓神经损伤现象。所有患者骨折平均愈合时间为3![]() 6个月,随访过程中,无椎弓根螺钉松动、断裂(图1)。Wiltse组出现1例、传统组出现3例浅表性感染,经换药均愈合,Wiltse组出现1例内固定术后顽固性积液,呈黄色渗出液,培养无细菌,经引流,1个月后渗出停止,伤口愈合。两组患者,术前基线资料配比良好(表1、2),内固定术后及末次随访椎体前缘高度、后凸畸形(Cobb角)、腰背痛VAS评分较术前改善明显,两组患者间内固定术后椎体前缘高度改善率及后凸畸形改善率无明显差异(P>0.05),见表3、4,Wiltse组内固定术后肌酸激酶升高程度明显低于传统组(P<0.05),见表4,Wiltse组腰背痛VAS评分内固定术后及末次随访时改善明显优于传统组(P<0.05),见表5。Wiltse组末次随访时,多裂肌形态良好,传统组多裂肌形态消失,被无规则瘢痕组织取代,见图2。
6个月,随访过程中,无椎弓根螺钉松动、断裂(图1)。Wiltse组出现1例、传统组出现3例浅表性感染,经换药均愈合,Wiltse组出现1例内固定术后顽固性积液,呈黄色渗出液,培养无细菌,经引流,1个月后渗出停止,伤口愈合。两组患者,术前基线资料配比良好(表1、2),内固定术后及末次随访椎体前缘高度、后凸畸形(Cobb角)、腰背痛VAS评分较术前改善明显,两组患者间内固定术后椎体前缘高度改善率及后凸畸形改善率无明显差异(P>0.05),见表3、4,Wiltse组内固定术后肌酸激酶升高程度明显低于传统组(P<0.05),见表4,Wiltse组腰背痛VAS评分内固定术后及末次随访时改善明显优于传统组(P<0.05),见表5。Wiltse组末次随访时,多裂肌形态良好,传统组多裂肌形态消失,被无规则瘢痕组织取代,见图2。

图1 L1爆裂骨折
Fig.1 L1 burst fracture
A![]() B: 术前,椎体高度丢失明显;C: 术中Wiltse入路下,双侧多裂肌保护完好;D
B: 术前,椎体高度丢失明显;C: 术中Wiltse入路下,双侧多裂肌保护完好;D![]() E: 术后,伤椎椎体高度恢复良好;F: 末次随访,骨折愈合良好,伤椎椎体高度及Cobb角无明显丢失
E: 术后,伤椎椎体高度恢复良好;F: 末次随访,骨折愈合良好,伤椎椎体高度及Cobb角无明显丢失

图2 两组患者多裂肌术前、术后MRI图像
Fig.2 Preoperative and postoperative MRI images of the multifidus muscles of the two groups of patients
A: Wiltse组术前形态良好;B: 末次随访,多裂肌形态较术前无明显改变;C: 传统组,术前多裂肌形态良好;D: 末次随访,多裂肌形态消失,被瘢痕组织取代
表4 椎体前缘高度重复测量分析
Tab.4 Analysis of the anterior vertebral height by repeated measurement![]()

指标术前椎体前缘高度/mm术后椎体前缘高度/mm重复测量时间时间×组别组别传统组19.35±1.7730.89±1.49F=2279.872F=3.646F=1.862Wiltse入路组19.35±1.9031.86±1.62P<0.001P=0.061P=0.177P0.9970.618
表5 后凸角(Cobb角)重复测量分析
Tab.5 The Cobb angle was measured and analyzed repeatedly![]()
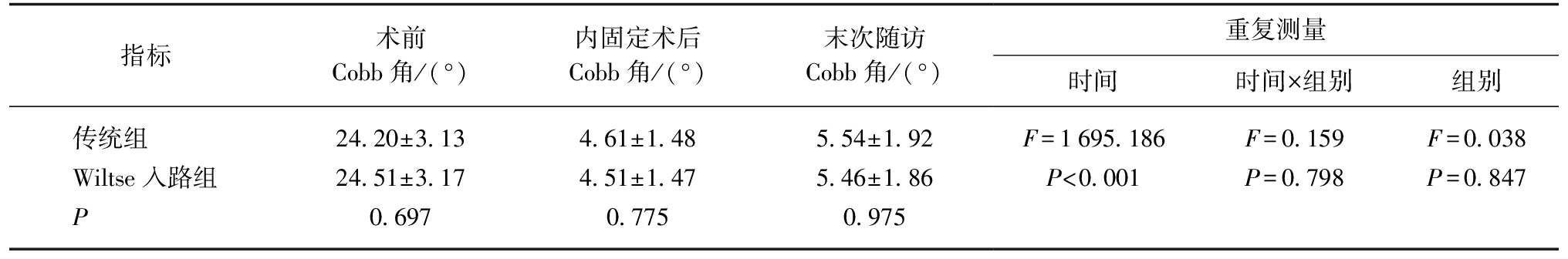
指标术前Cobb角/(°)内固定术后Cobb角/(°)末次随访Cobb角/(°)重复测量时间时间×组别组别传统组24.20±3.134.61±1.485.54±1.92F=1695.186F=0.159F=0.038Wiltse入路组24.51±3.174.51±1.475.46±1.86P<0.001P=0.798P=0.847P0.6970.7750.975
2.4.1 两组患者术后椎体前缘高度改善情况 两组组内术后伤椎椎体前缘高度明显高于术前,差异均具有统计学意义(均P<0.05);两组间术前术后比较差异均无统计学意义(P>0.05),见表4。
2.4.2 两组患者术后后凹畸形(Cobb角)改善情况 两组组内术后(内固定术后、末次随访)Cobb角明显小于术前,差异均具有统计学意义(P均<0.05);两组间术前术后比较差异均无统计学意义(P>0.05),见表5。
2.4.3 两组患者术后肌酸激酶变化情况 术前两组肌酸激酶含量比较,差异无统计学意义(P>0.05);术后1 d两组肌酸激酶含量比较,差异有统计学意义(P<0.001);术后4 d两组肌酸激酶含量比较,差异有统计学意义(P<0.001);术后7 d两组肌酸激酶含量比较,差异无统计学意义(P=0.238),见表6。
表6 肌酸激酶重复测量分析
Tab.6 Creatine kinase was measured and analyzed repeatedly![]()
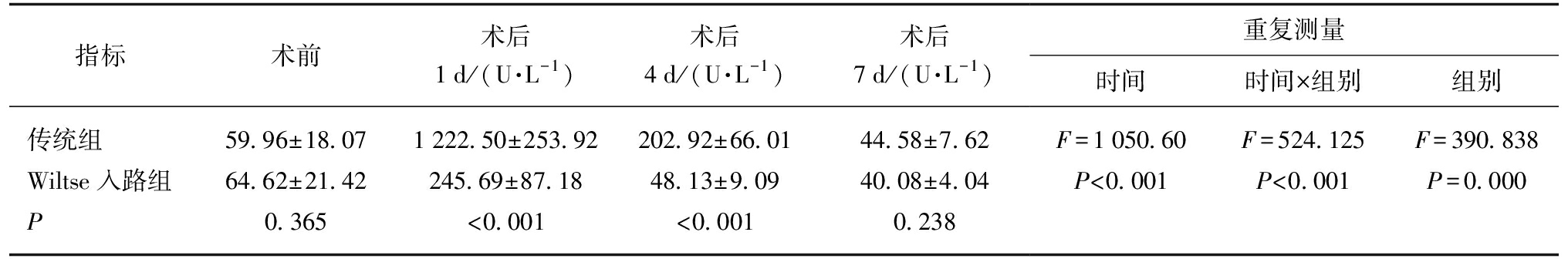
指标术前术后1d/(U·L-1)术后4d/(U·L-1)术后7d/(U·L-1)重复测量时间时间×组别组别传统组59.96±18.071222.50±253.92202.92±66.0144.58±7.62F=1050.60F=524.125F=390.838Wiltse入路组64.62±21.42245.69±87.1848.13±9.0940.08±4.04P<0.001P<0.001P=0.000P0.365<0.001<0.0010.238
2.4.4 两组患者术后VAS评分变化情况 术前两组VAS评分结果比较,无明显差异(P=0.721);内固定术后两组VAS评分结果比较,传统组高于Wiltse入路组(P<0.001);末次随访两组VAS评分结果比较,传统组与Wiltse入路组无明显差异(P>0.001);对两组术前与内固定术后、末次随访VAS评分结果分别进行对比,差异有统计学意义(P<0.001),说明两组患者术后腰背部疼痛明显缓解,见表7。
表7 两组患者术后VAS评分变化情况
Tab.7 Comparison of the postoperative VAS scores between two groups![]()
指标术前内固定术后末次随访重复测量时间时间×组别组别传统组5.08±1.383.96±0.721.13±1.02F=220.156F=0.159F=14.476Wiltse入路组4.95±1.431.68±0.771.08±1.07P<0.001P=0.009P<0.001P0.721<0.001>0.001
病例1,男性,32岁,外伤致腰部疼痛、活动受限2 h入院,急诊行腰部X线示腰1椎体骨折,三维CT可见腰1椎体压缩性骨折,手术采用俯卧位,Wiltse入路,手术时间65 min,失血量150 mL,无手术并发症。术后定期复查,椎体高度恢复,无复位丢失情况。末次随访时骨折愈合良好,椎体高度及Cobb角无明显丢失,腰部活动度前屈90°,后伸30°,侧屈左右各30°,见图3。
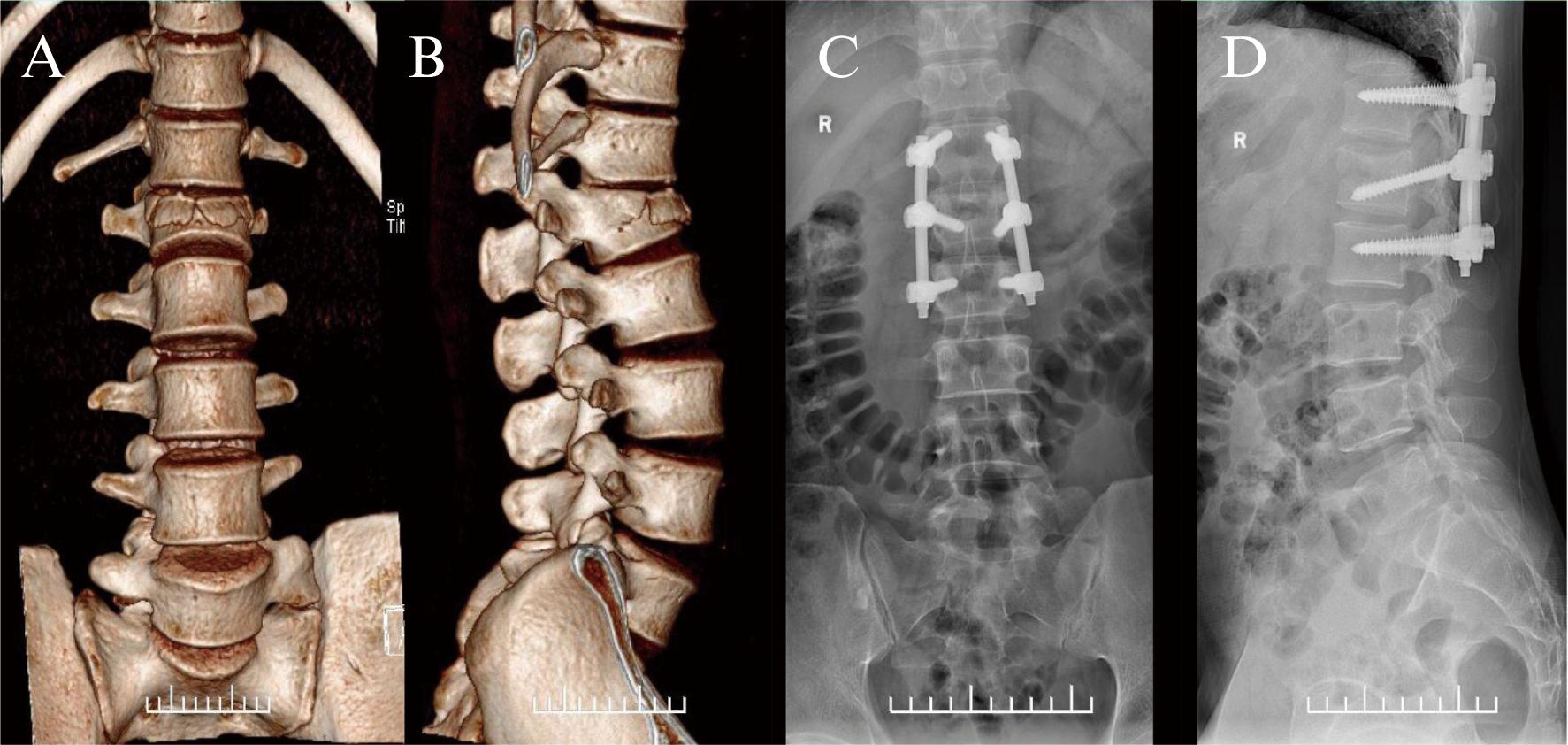
图3 患者(男,32岁)腰椎骨折肌间隙入路(Wiltse入路)手术病例
Fig.3 The patient(male, 32 years old) underwent surgery for lumbar fracture via Wiltse approach
A![]() B: 术前三维CT正侧位片;C
B: 术前三维CT正侧位片;C![]() D: 术后复查正侧位片
D: 术后复查正侧位片
病例2,女性,45岁,外伤致腰部疼痛、活动受限1 h入院,急诊行腰部三维CT可见腰1椎体爆裂性骨折,手术采用俯卧位,传统后正中入路,手术时间60 min,失血量300 mL,无手术并发症。术后定期复查,椎体高度恢复,无复位丢失情况。末次随访时骨折愈合良好,椎体高度及Cobb角无明显丢失,腰部活动度前屈85°,后伸25°,侧屈左右各25°,见图4。
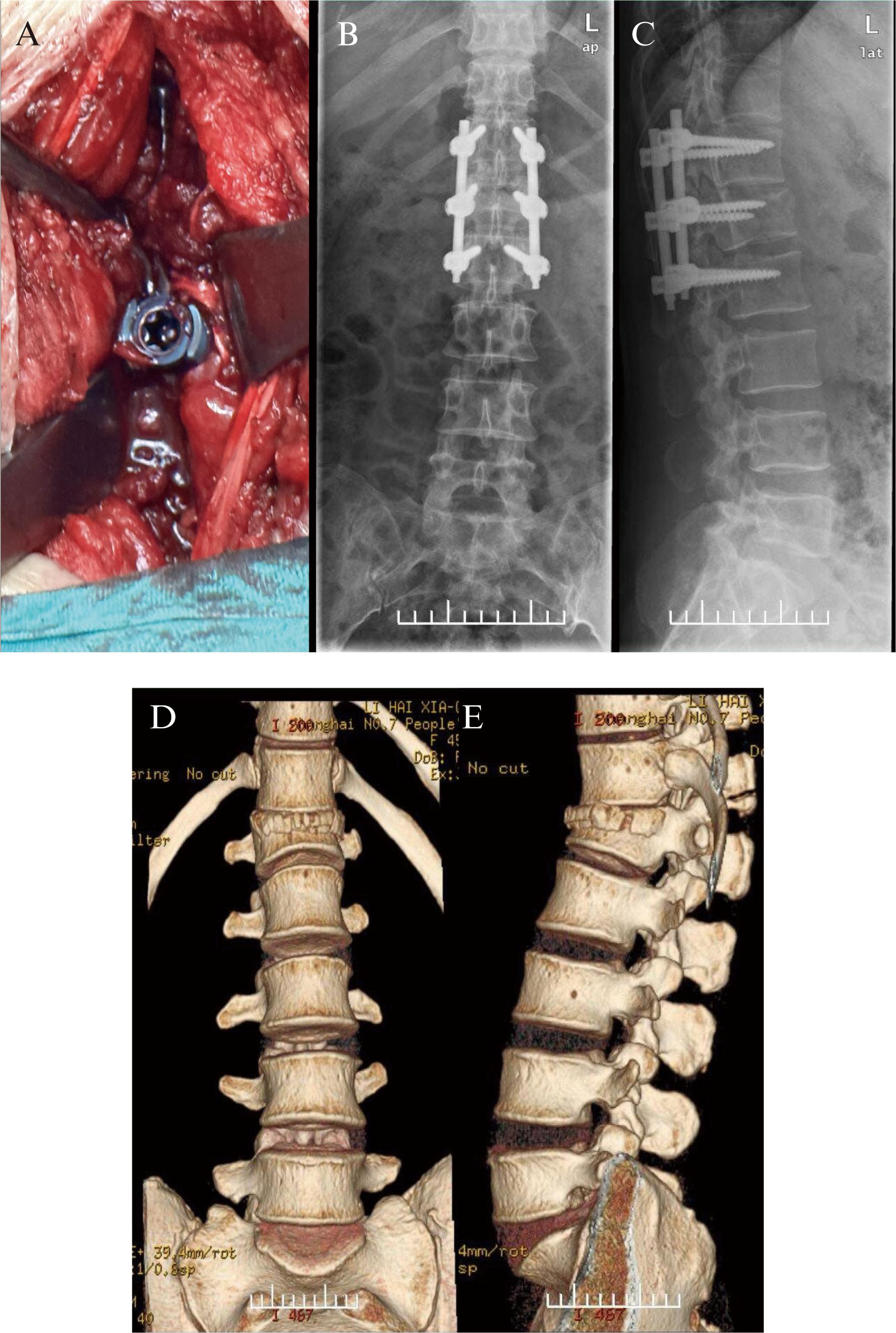
图4 患者(女,45岁)腰椎骨折传统后正中入路手术病例
Fig.4 Surgical cases of lumbar fractures via traditional posterior median approach(female, 45 years old)
A![]() B: 术前三维CT正侧位片;C: 后正中入路下术中暴露;D
B: 术前三维CT正侧位片;C: 后正中入路下术中暴露;D![]() E: 术后复查正侧位片,椎体高度基本恢复
E: 术后复查正侧位片,椎体高度基本恢复
胸腰段(T11![]() L2)骨折最为常见,约占脊柱骨折的50%,目前常用的有AO分型、TLICS分型及两者结合的AO Spine分型[8-9],对于AO分型,目前认为A3型及以上,由于存在明显不稳,需要手术治疗,目前认为TLICS分型≥4分采用手术治疗,本组患者分型均采用的为AO分型,主要为A3型和B1型。胸腰椎骨折手术入路常用的有前路与后路手术,前路手术具有直接减压,处理受伤终板,有效重建前中柱。后路手术由于操作简单,手术风险小,同时为三柱固定,因此得到了比较广泛的应用[10-12]。AO分型与TLICS骨折评分仅给予手术指征,对于手术入路指导意义相对不大,载荷分享评分系统则明确评分≥7分的考虑前路手术。本组病例主要为A3.1、A3.2和B1.2,A3.3型损伤较少,前中柱不存在完全爆裂骨折,因此本组患者全部采用后路手术内固定。后路手术固定方式较多,包括传统跨伤椎四钉两棒,经伤椎六钉两棒以及长节段固定,对于C型损伤,伴有旋转脱位患者,可以考虑长节段固定,对于A型与B型损伤,目前主流为短节段固定,其中传统的跨伤椎四钉两棒,对于爆裂性骨折A3型,由于前中柱均存在损伤,脊柱存在明显不稳,同时由于蛋壳效应,后路固定后前中柱缺乏直接有效支撑,容易出现内固定松动、断钉、高度丢失、后凸畸形等并发症,经伤椎六钉两棒固定,经证实具备较好的复位与生物力学支撑强度,其临床效果优于四钉两棒固定,目前得到了比较多的应用[13-14],本组患者全部采用经伤椎六钉两棒固定,复位效果良好,无一例出现内固定松动及断钉。对于减压与融合,存在一定的争论,目前认为不存在神经损伤的骨折患者,无论分型,术中可以不考虑减压,如果术中不需要减压,不进一步破坏脊柱的稳定性,固定后不考虑融合[15],本组患者均无神经损伤(Frankel E级),在固定复位的同时均没有给予减压、融合。
L2)骨折最为常见,约占脊柱骨折的50%,目前常用的有AO分型、TLICS分型及两者结合的AO Spine分型[8-9],对于AO分型,目前认为A3型及以上,由于存在明显不稳,需要手术治疗,目前认为TLICS分型≥4分采用手术治疗,本组患者分型均采用的为AO分型,主要为A3型和B1型。胸腰椎骨折手术入路常用的有前路与后路手术,前路手术具有直接减压,处理受伤终板,有效重建前中柱。后路手术由于操作简单,手术风险小,同时为三柱固定,因此得到了比较广泛的应用[10-12]。AO分型与TLICS骨折评分仅给予手术指征,对于手术入路指导意义相对不大,载荷分享评分系统则明确评分≥7分的考虑前路手术。本组病例主要为A3.1、A3.2和B1.2,A3.3型损伤较少,前中柱不存在完全爆裂骨折,因此本组患者全部采用后路手术内固定。后路手术固定方式较多,包括传统跨伤椎四钉两棒,经伤椎六钉两棒以及长节段固定,对于C型损伤,伴有旋转脱位患者,可以考虑长节段固定,对于A型与B型损伤,目前主流为短节段固定,其中传统的跨伤椎四钉两棒,对于爆裂性骨折A3型,由于前中柱均存在损伤,脊柱存在明显不稳,同时由于蛋壳效应,后路固定后前中柱缺乏直接有效支撑,容易出现内固定松动、断钉、高度丢失、后凸畸形等并发症,经伤椎六钉两棒固定,经证实具备较好的复位与生物力学支撑强度,其临床效果优于四钉两棒固定,目前得到了比较多的应用[13-14],本组患者全部采用经伤椎六钉两棒固定,复位效果良好,无一例出现内固定松动及断钉。对于减压与融合,存在一定的争论,目前认为不存在神经损伤的骨折患者,无论分型,术中可以不考虑减压,如果术中不需要减压,不进一步破坏脊柱的稳定性,固定后不考虑融合[15],本组患者均无神经损伤(Frankel E级),在固定复位的同时均没有给予减压、融合。
传统后正中入路需广泛剥离两侧椎旁肌,肌肉损伤较大,会进一步加重损伤脊柱的失稳,导致患者远期腰背痛及功能障碍。在椎旁核心肌群中,多裂肌有如下特点: (1) 主要被腰神经背内侧支支配,且为节段性支配,无交通支;(2) 多裂肌可有效控制脊柱节段间的旋转运动及剪切力,进而维持了脊柱的稳定性。针对传统后正中入路的缺点,近年来经多裂肌与最长肌间隙的Wiltse入路治疗胸腰椎骨折与腰椎退行性疾患得到了越来越多的应用,并取得了一些令人满意的疗效[16-17]。Wiltse入路最早于1968年提出,这种经肌间隙入路具有3个明显的优点: (1) 操作简单,无需剥离多裂肌,不会造成肌肉的失神经支配,对脊柱稳定性不会造成进一步破坏;(2) 可直达相应节段的关节突与横突,无需剥离肌肉,即可进行椎弓根螺钉的置入等操作;(3) 肌间隙内无血管、神经通过,出血更少、更安全[18-20]。本研究中两组患者通过对比手术前后多裂肌MRI图像发现传统后正中入路组多裂肌形态消失,代之以不规则排列紊乱的瘢痕组织,Wiltse组术后多裂肌形态规则,密度均匀,无明显瘢痕、脂肪化,这与林子丰等[21]报道相一致。在反应肌肉损伤程度的肌酸激酶测定上,我们可以看出,传统组术后第1天,肌酸激酶较术前明显升高,达到20倍以上,而Wiltse组仅升高3![]() 5倍左右,同时术后1周以内的3次检测,传统组均明显高于Wiltse组,说明传统组的广泛剥离造成肌肉组织的明显损伤,而Wiltse组则较好地保护了椎旁肌,这与MRI观察到的图像变化相一致。在椎体高度及后凸角方面,两组患者均得到了较好的恢复,Wiltse入路组椎体高度及后凸角的恢复略好于传统组,但两组患者间无明显统计学差异,考虑原因主要有: (1) 样本量不够大;(2) 多裂肌康复训练不足;(3) 骨性结构恢复是维持脊柱力线的重要因素。虽然椎体高度与后凸角的改善与Wiltse组没有明显差异,但在腰背痛VAS评分方面,Wiltse入路组在术后及末次随访时均明显优于传统组,说明肌肉尤其是多裂肌在脊柱功能方面发挥了比较大的作用,较少的肌肉剥离,可能是术后微创组患者好于传统组的主要原因,末次随访时,多裂肌的保留和功能的恢复可能是微创组患者好于传统组的主要原因。经皮椎弓根螺钉内固定也是目前治疗胸腰椎骨折比较流行的微创手术方法,与Wiltse入路相比,其X线暴露较多,术中复位效果有限,同时其价格较贵,而且经皮螺钉是在肌肉中间穿行,并不经过肌肉间隙,其对肌肉的损伤程度可能高于Wiltse入路[22]。
5倍左右,同时术后1周以内的3次检测,传统组均明显高于Wiltse组,说明传统组的广泛剥离造成肌肉组织的明显损伤,而Wiltse组则较好地保护了椎旁肌,这与MRI观察到的图像变化相一致。在椎体高度及后凸角方面,两组患者均得到了较好的恢复,Wiltse入路组椎体高度及后凸角的恢复略好于传统组,但两组患者间无明显统计学差异,考虑原因主要有: (1) 样本量不够大;(2) 多裂肌康复训练不足;(3) 骨性结构恢复是维持脊柱力线的重要因素。虽然椎体高度与后凸角的改善与Wiltse组没有明显差异,但在腰背痛VAS评分方面,Wiltse入路组在术后及末次随访时均明显优于传统组,说明肌肉尤其是多裂肌在脊柱功能方面发挥了比较大的作用,较少的肌肉剥离,可能是术后微创组患者好于传统组的主要原因,末次随访时,多裂肌的保留和功能的恢复可能是微创组患者好于传统组的主要原因。经皮椎弓根螺钉内固定也是目前治疗胸腰椎骨折比较流行的微创手术方法,与Wiltse入路相比,其X线暴露较多,术中复位效果有限,同时其价格较贵,而且经皮螺钉是在肌肉中间穿行,并不经过肌肉间隙,其对肌肉的损伤程度可能高于Wiltse入路[22]。
综上所述,通道下经Wiltse入路伤椎置钉治疗单节段胸腰段骨折较传统手术入路具有手术创伤小,术后功能恢复快,远期慢性腰背痛程度轻等优点,临床疗效满意,值得推广。
[1] 程杭冲,王晨,邓红平.Wiltse入路椎弓根钉内固定联合球囊复位椎体内植骨治疗终板塌陷胸腰椎爆裂骨折疗效观察[J].中国骨与关节损伤杂志,2023,38(3): 276-278.
[2] HIRAHATA M, KITAGAWA T, YASUI Y, et al. Vacuum phenomenon as a predictor of kyphosis after implant removal following posterior pedicle screw fixation without fusion for thoracolumbar burst fracture: a single-center retrospective study[J]. BMC Musculoskelet Disord, 2022,23(1): 94.
[3] WEN Y T, ZHOU H, LIAO Y X, et al. Posterior pedicle screw fixation combined with transpedicular bone grafting for treatment of single-level thoracolumbar fractures with the aid of a vertebroplasty tool[J]. J Int Med Res, 2022,50(2): 3000605221081290.
[4] LI Y Z, DU Y K, JI A Y, et al. The clinical effect of manual reduction combined with internal fixation through wiltse paraspinal approach in the treatment of thoracolumbar fracture[J]. Orthop Surg, 2021,13(8): 2206-2215.
[5] JIANG F, LI X X, LIU L, et al. The mini-open wiltse approach with pedicle screw fixation versus percutaneous pedicle screw fixation for treatment of neurologically intact thoracolumbar fractures: a systematic review and meta-analysis[J]. World Neurosurg, 2022,164: 310-322.
[6] CHEN Z D, WU J, YAO X T, et al. Comparison of Wiltse’s paraspinal approach and open book laminectomy for thoracolumbar burst fractures with greenstick lamina fractures: a randomized controlled trial[J]. J Orthop Surg Res, 2018,13(1): 43.
[7] 刘文辉,钟恩春,廖主荣,等.经Wiltse肌间隙入路椎弓根钉内固定技术结合ERAS治疗无神经损伤胸腰椎骨折[J].基层医学论坛,2020,24(35): 5069-5070.
[8] LU W J, ZHANG J M, DENG Y G, et al. Reliability and repeatability of a modified thoracolumbar spine injury classification scoring system[J]. Front Surg, 2022,9: 1054031.
[9] BAJAMAL A H, PERMANA K R, FARIS M, et al. Classification and radiological diagnosis of thoracolumbar spine fractures: WFNS spine committee recommendations[J]. Neurospine, 2021,18(4): 656-666.
[10] ROBLESGIL-MEDRANO A, TELLEZ-GARCIA E, BUENO-GUTIERREZ L C, et al. Thoracolumbar burst fractures: a systematic review and meta-analysis on the anterior and posterior approaches[J]. Spine Surg Relat Res, 2022,6(2): 99-108.
[11] SHARMA M, JAIN N, WANG D Z, et al. Impact of age on mortality and complications in patients with Ankylosing Spondylitis spine fractures[J]. J Clin Neurosci, 2022,95: 188-197.
[12] SHIN S R, LEE S S, KIM J H, et al. Thoracolumbar burst fractures in patients with neurological deficit: anterior approach versus posterior percutaneous fixation with laminotomy[J]. J Clin Neurosci, 2020,75: 11-18.
[13] 谭章勇,汪建良,许科峰,等.短节段钉棒固定联合伤椎置钉治疗胸腰椎骨折的疗效分析[J].中国医刊,2021,56(8): 881-884.
[14] LU Q L, KANG H, XIONG C J, et al. Percutaneous uniplanar pedicle screw-rod system with injured vertebra fixation for thoracolumbar burst fracture and technique notes[J]. J Coll Physicians Surg Pak, 2022,32(10): 1295-1299.
[15] WANG S, DUAN C Y, YANG H, et al. Wiltse approach versus conventional transforaminal interbody fusion for unstable thoracolumbar fracture with intervertebral disc lesions[J]. Orthop Surg, 2022,14(4): 694-703.
[16] JIANG H T, SHENG W B, YUAN H T, et al. Hidden blood loss between percutaneous pedicle screw fixation and the mini-open Wiltse approach with pedicle screw fixation for neurologically intact thoracolumbar fractures: a retrospective study[J]. J Orthop Surg Res, 2023,18(1): 113.
[17] 杨永辉.Wiltse入路复位内固定术治疗胸腰椎骨折的临床疗效分析[J].现代实用医学,2022,34(11): 1518-1520.
[18] 王志强,张建群,梁思敏,等.斜外侧椎间融合术联合Wiltse入路单侧椎弓根钉棒固定治疗腰椎管狭窄症[J].中国骨伤,2022,35(10): 943-950.
[19] 陈廷,徐高伟,胡永军,等.经Wiltse入路椎弓钉复位固定胸腰椎骨折[J].中国矫形外科杂志,2021,29(20): 1897-1900.
[20] 刘祥飞,张秩玮,何金国,等.小切口椎弓根螺钉内固定治疗胸腰椎骨折84例临床分析[J].同济大学学报(医学版),2016,37(3): 84-86.
[21] 林子丰,刘坛树,余志嵩,等.胸腰椎骨折后路非融合椎弓根钉内固定疗效及术后椎间盘退变的评价[J].创伤外科杂志,2018,20(4): 253-257.
[22] 张波波,宋忠伟,黎巧玲,等.经皮椎弓根螺钉与Wiltse入路复位内固定术治疗无神经症状胸腰椎骨折的疗效对比[J].西安交通大学学报(医学版),2022,43(1): 57-62.