肺栓塞(pulmonary embolism,PE)和深静脉血栓形成(deep venous thrombosis,DVT)总称静脉血栓栓塞症(venous thromboembolism,VTE)[1]。美国每年因VTE入院人数约为65万,有5万人死于VTE,死亡率占死亡原因的第3位,仅次于肿瘤和心肌梗死。据WHO统计,每年全球因VTE死亡的人数超过1 500万人,初步估计我国病死人数有100万。死亡的原因主要为PE,超过2/3的PE患者在早期无临床症状,故极易漏诊,大部分未能得到及时、有效的诊断与治疗。肺栓塞的高发病率、高死亡率以及高误、漏诊率已成为国际性的医疗保健问题[2]。
T波峰末(Tpeak-Tend interval,Tp-Te)间期是心电图T波顶点至T波终末的时间,该指标被认为是一项能反映跨室壁复极离散度(transmural dis-persion of repolarization)的心电图指标,在冠心病和心肌病等心血管疾病预后风险评估中已有较为广泛的应用[3]。近年有研究表明ECG T波峰末间期对急性肺栓塞(acute pulmonary embolism,APE)的诊断及危险分层有一定的价值[4-5],国内尚未见类似报道。本研究采用前瞻性队列研究,探讨ECG T波峰末间期对急性肺栓塞的诊断价值。
1 资料与方法
1.1 一般资料
入选2017年1月—2019年3月于同济大学附属同济医院急诊科就诊的可疑肺栓塞,不明原因胸痛、咯血、呼吸困难等症状体征而被疑诊并行CT肺动脉血管成像(CT pulmonary angiography,CTPA)检查的患者共142例,根据CTPA分为肺栓塞组(63例)和对照组(79例)。所有入组患者均采集详细临床资料,即临床一般资料、症状、体征和既往病史等,于入院1 h内完成12导联心电图,同时检测每个患者D-Dimer、TnI和BNP水平。测量心电图一般指标以及各胸导联QRS波时间,QT间期,T波峰-末间期(Tpeak-Tend interval,Tp-Te间期),计算每个患者Daniel 心电图评分、Wells 评分和修正的Geneva评分。
入选标准:(1) 诊断标准肺栓塞的诊断和评估主要依照欧洲心脏病学会急性肺栓塞的诊断和管理指南(2014年版);CT肺动脉造影显示肺段血栓或更近段血栓,确诊肺栓塞;(2) 有完整的病例资料及心电图资料;(3) 心电图在入院后1 h内获得。
排除标准:(1) 诊断资料不完整者;(2) 无 入院后1 h内心电图;(3) 合并陈旧性心肌梗塞者;(4) 合并高钾、低钙等电解质紊乱者;(5) 服用抗心律失常药物等影响心电图变化者。
1.2 方法
采用Kenzcardico 302型心电图记录仪,纸速25 mm/s,电压10 mm/mV,由专业医师描记心电图。心电图分析分别由 2名具有 2 年以上工作经验的心电图医师完成,测量所有心电图胸导联的Tp-Te间期。T波顶点的确定:正向T波波峰的最高点或负向T波波谷的最低点。T波终点的确定:(1) 若T波降支与基线的交点清楚,则该交点为Te;若交点不清,则在T波的降支做一切线,其与基线的交点为Te。(2) 若T波后出现U波,则取T波与U波交界的最低点为T波终点;如果T波与U波部分融合,则在T波下降支做一延长线,取延长线与等电位线的交点,为T波终点。(3) 对T波平坦、双向、等电位线漂浮以及存在干扰者不进行入组分析。
1.2.1 Daniel心电图评分 2001年,Daniel等[6]在研究12导联心电图时,发现其与严重肺动脉高压具有很好的相关性,本研究标准参照Daniel等[6]总结得出的心电图评分标准。指标包括:窦性心动过速、完全或不完全性右束支传导阻滞、SIQIIITIII、胸前导联T波倒置。具体赋值分如下:窦性心动过速2分,完全性右束支传导阻滞(complete right bundle branch block,RBBB)3分,不完全性右束支传导阻滞(incomplete right bundle branch block,IRBBB)2分,SIQⅢTⅢ 2分,SⅠ 0分,QⅢ 1分,TⅢ 1分。V1导联 T波倒置<1 mm为0分,1~2 mm为1分,>2 mm为2分,V2导联T波倒置<1 mm为1分,1~2 mm为2分,>2 mm为3分,V3导联T波倒置<1 mm为1分,1~2 mm 为2分,>2 mm为3分,V1~4导联所有T波均倒置4分,心电图评分最大值为21分。对每位患者的心电图异常表现赋以分值,并计算心电图总分。
1.2.2 修正的Geneva评分 标准如下。年龄>65岁1分,以前有DVT/PE 3分,1个月内手术(全身麻醉)或骨折(下肢)2分,恶性肿瘤(实体或血液,目前活动或者1年内治愈)2分,单侧下肢疼痛3分,咯血2分,心率75~94次/min 3分,心率>95次/min 5分,下肢深静脉触痛及单侧水肿4分。修正的Geneva评分最大值25分。根据患者病史、症状和体征,计算总分。
1.2.3 Wells评分 标准如下。癌症活动1分,卧床不起或4周内有过大手术1.5分,咯血1分,既往DVT/PE病史1.5分,心率>100次/min 1.5分,除肺栓塞外其他诊断可能性小3分,临床有DVT的症状和体征3分。Wells评分最大值为12.5分。根据患者病史、症状和体征,计算总分。
1.3 统计学处理
应用SPSS 22.0统计软件包进行统计分析。所有计量资料均进行正态性分布(Kolmogorov-Smi-rnov)检验,符合正态分布的计量资料以![]() 表示,组间比较采用t检验,不符合正态分布的计量资料以中位数(P25~P75)表示,组间比较采用非参数U检验;分类变量以百分比表示,组间比较采用卡方检验;采用受试者工作特征(ROC)曲线评价Tp-Te间期对急性肺栓塞的诊断价值,并计算敏感度、特异度。以P<0.05为差异有统计学意义。
表示,组间比较采用t检验,不符合正态分布的计量资料以中位数(P25~P75)表示,组间比较采用非参数U检验;分类变量以百分比表示,组间比较采用卡方检验;采用受试者工作特征(ROC)曲线评价Tp-Te间期对急性肺栓塞的诊断价值,并计算敏感度、特异度。以P<0.05为差异有统计学意义。
2 结 果
2.1 基线资料比较
本研究共收集142例资料,肺栓塞组63例(44.4%),男性25例,平均年龄(67.46±13.66)岁,对照组79例(55.6%),男性31例,平均年龄(64.65±16.08)岁。对照组包括社区获得性肺炎21例(26.6%),高血压急症16例(20.3%),冠状动脉粥样硬化性心脏病8例(10.1%),胸痛或呼吸困难原因不明但CTA排除了肺栓塞16例(20.3%),其他(胸膜炎、骨折、SLE和间质性肺病等)18例(22.8%)。肺栓塞组与对照组之间年龄、性别差异无统计学意义(P分别为0.270、1.000);两组间呼吸频率、心率、既往病史及呼吸困难、胸痛、咯血的症状体征均差异无统计学意义;两组间下肢水肿和平均动脉压有显著差异(P<0.010),见表1。
表1 肺栓塞组与对照组患者之间基线资料比较
Tab.1 Comparison of baseline data between the pulmonary embolism group and the control group![]()
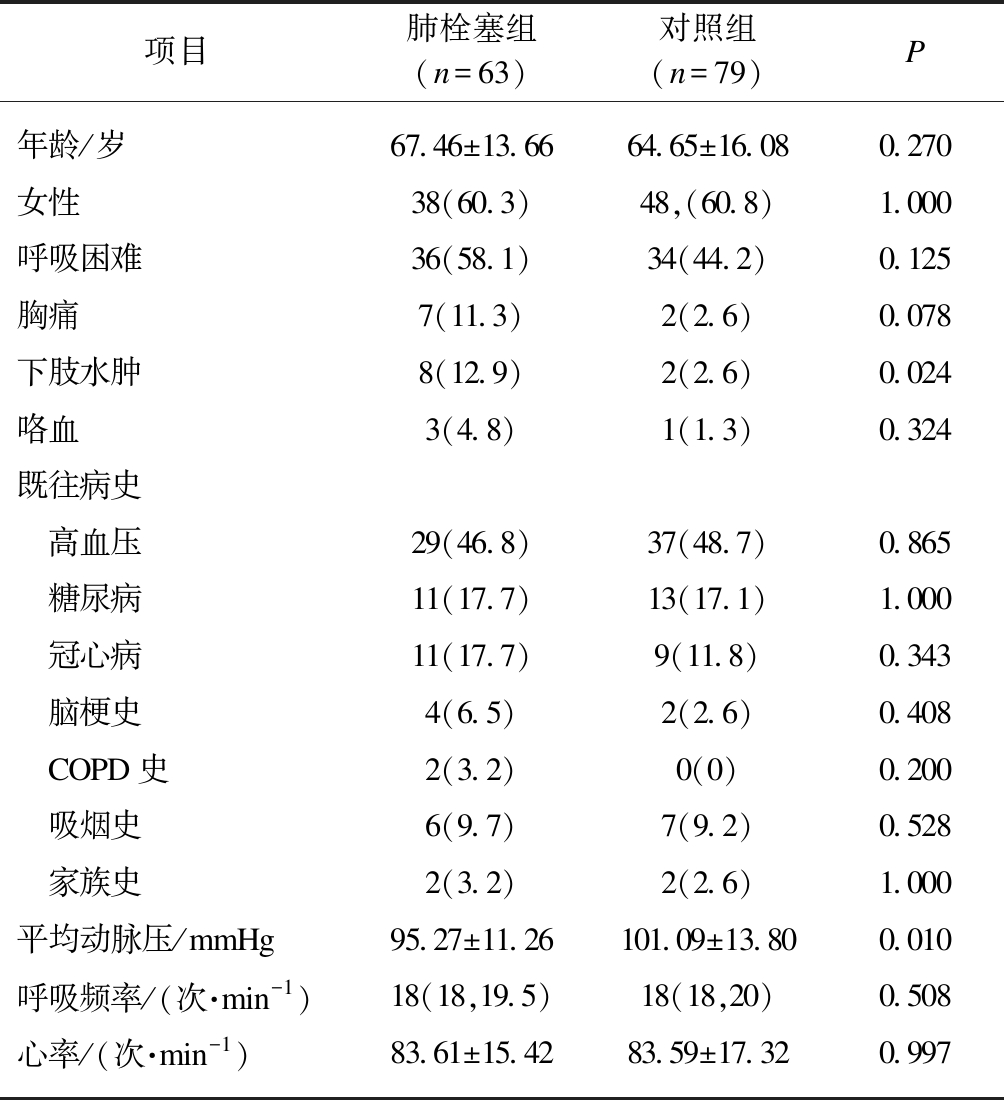
项目肺栓塞组(n=63)对照组(n=79)P年龄/岁67.46±13.6664.65±16.080.270女性38(60.3)48,(60.8)1.000呼吸困难36(58.1)34(44.2)0.125胸痛7(11.3)2(2.6)0.078下肢水肿8(12.9)2(2.6)0.024咯血3(4.8)1(1.3)0.324既往病史 高血压29(46.8)37(48.7)0.865 糖尿病11(17.7)13(17.1)1.000 冠心病11(17.7)9(11.8)0.343 脑梗史4(6.5)2(2.6)0.408 COPD史2(3.2)0(0)0.200 吸烟史6(9.7)7(9.2)0.528 家族史2(3.2)2(2.6)1.000平均动脉压/mmHg95.27±11.26101.09±13.800.010呼吸频率/(次·min-1)18(18,19.5)18(18,20)0.508心率/(次·min-1)83.61±15.4283.59±17.320.997
1 mmHg=0.133 kPa
2.2 肺栓塞与对照组间评分比较
与对照组比较,肺栓塞组的Wells评分、修正的Geneva评分明显升高,存在显著性差异(P=0.004、0.001),Daniel心电图评分在两组间未见明显差异(P=0.396),见表2。
表2 肺栓塞组与对照组间评分比较
Tab.2 Comparison of scores between pulmonary embolism group and control group [M(P25,P75)]

各项评分标准肺栓塞组(n=63)对照组(n=79)PWells评分2(1,3)1.25(0,2)0.004修正的Geneva评分4(3,6)3.5(1,5)0.001Daniel评分1(0,2.25)0(0,2)0.396
2.3 肺栓塞与对照组间各心电图指标比较
与对照组比较,肺栓塞组V2,V3,V4,V5及V6 Tp-Te间期均明显延长,存在显著性差异(P=0.011、0.018、0.030、0.005、0.006)。肺栓塞组与对照组的QRS间期、QT(V1)间期、QT(V2)间期、QT(V3)间期、QT(V4)间期、QT(V5)间期、QT(V6)间期及Tp-TeV1间期均无显著性差异(P=0.091、0.402、0.112、0.220、0.306、0.250、0.301、0.120),见表3。
表3 肺栓塞组与对照组间各心电图指标比较
Tab.3 Comparison of ECG indicators between the pulmonary embolism group and the control group [M(P25,P75)]
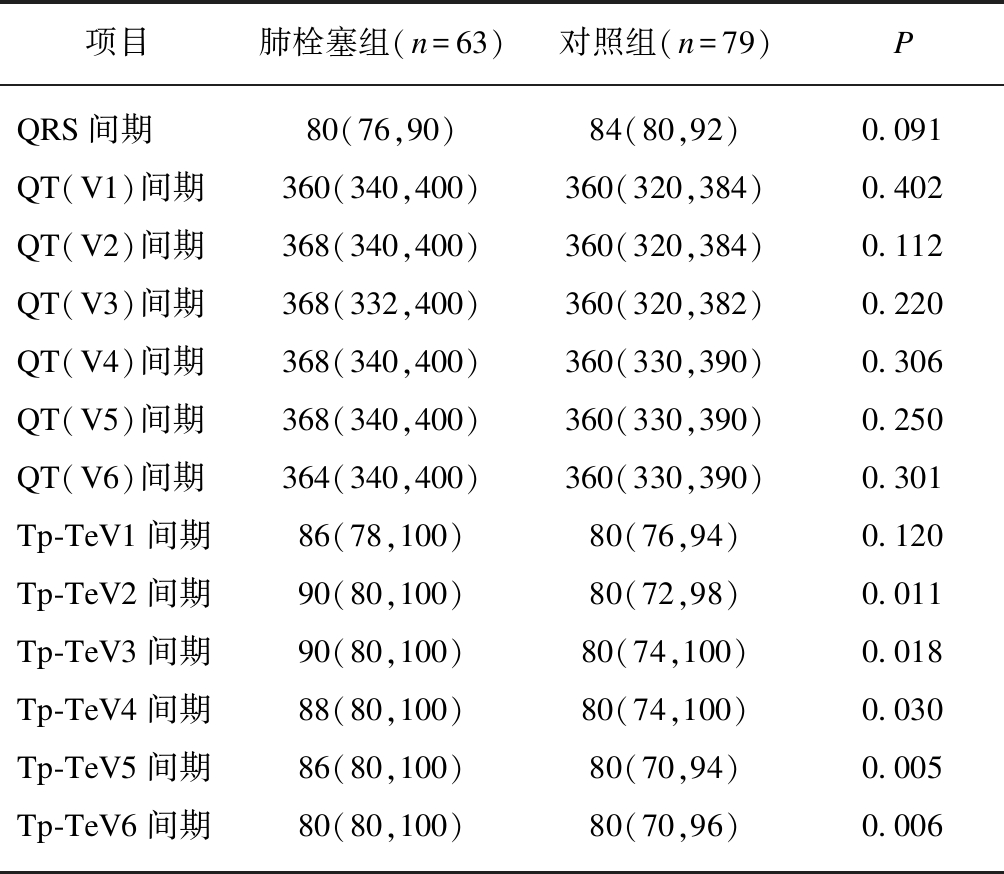
项目肺栓塞组(n=63)对照组(n=79)PQRS间期80(76,90)84(80,92)0.091QT(V1)间期360(340,400)360(320,384)0.402QT(V2)间期368(340,400)360(320,384)0.112QT(V3)间期368(332,400)360(320,382)0.220QT(V4)间期368(340,400)360(330,390)0.306QT(V5)间期368(340,400)360(330,390)0.250QT(V6)间期364(340,400)360(330,390)0.301Tp-TeV1间期86(78,100)80(76,94)0.120Tp-TeV2间期90(80,100)80(72,98)0.011Tp-TeV3间期90(80,100)80(74,100)0.018Tp-TeV4间期88(80,100)80(74,100)0.030Tp-TeV5间期86(80,100)80(70,94)0.005Tp-TeV6间期80(80,100)80(70,96)0.006
2.4 Tp-Te间期对肺栓塞诊断价值评估
利用相关变量ROC曲线评估Tp-Te间期的诊断价值,计算曲线下面积(AUC),以灵敏度为纵坐标,1-特异度为横坐标,制作ROC曲线,选择最佳临界值,计算灵敏度、特异度。结果见图1、表4。
表4 Tp-Te间期在肺栓塞中的预测价值
Tab.4 The predictive value of Tp-Te interval in pulmonary embolism
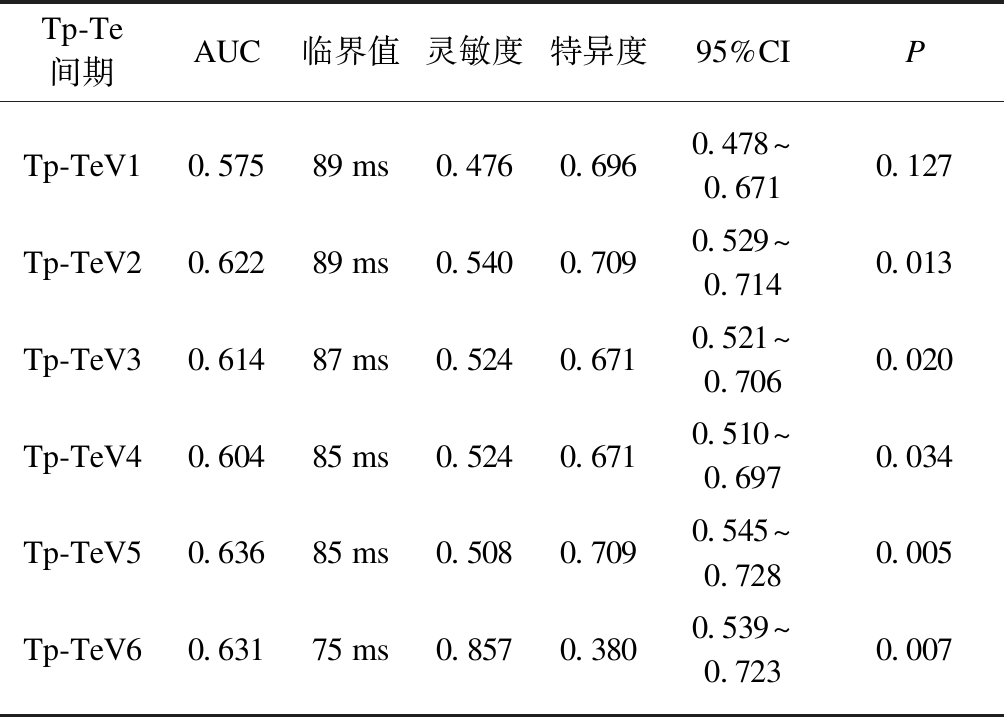
Tp-Te间期AUC临界值灵敏度特异度95%CIPTp-TeV10.57589ms0.4760.6960.478~0.6710.127Tp-TeV20.62289ms0.5400.7090.529~0.7140.013Tp-TeV30.61487ms0.5240.6710.521~0.7060.020Tp-TeV40.60485ms0.5240.6710.510~0.6970.034Tp-TeV50.63685ms0.5080.7090.545~0.7280.005Tp-TeV60.63175ms0.8570.3800.539~0.7230.007
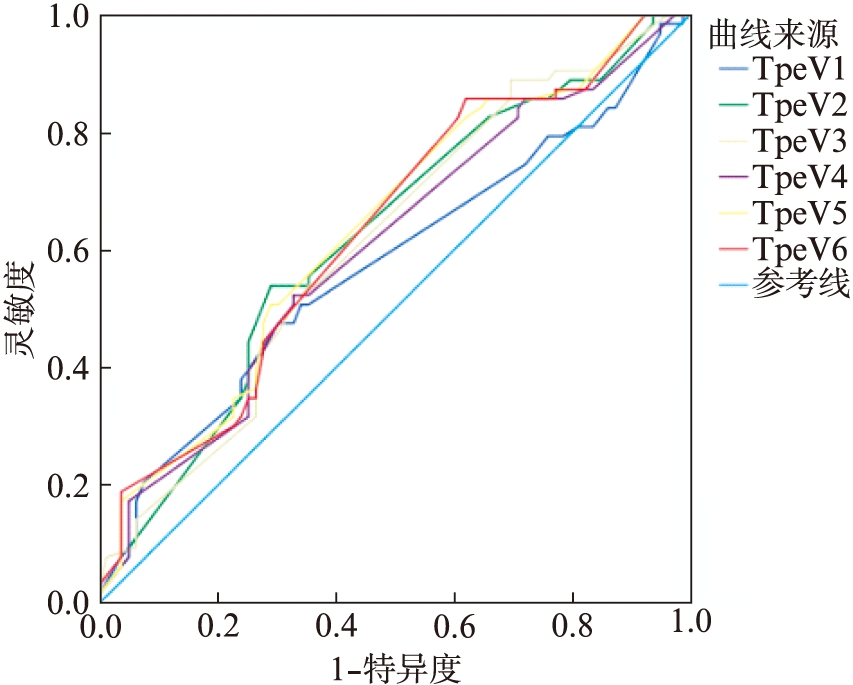
图1 Tp-Te间期ROC工作曲线
Fig.1 ROC curve of Tp-Te interval
利用二元逻辑回归分析V1~V6导联Tp-Te间期,再利用ROC曲线评估其联合诊断价值,其AUC、灵敏度、特异度分别为0.711、0.590、0.744(P值为0.000,95%CI:0.625~0.796),见图2。
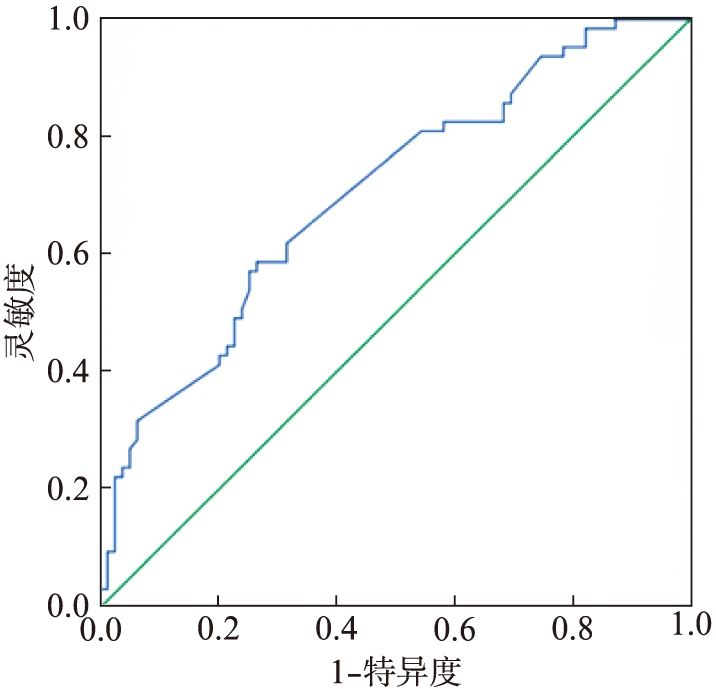
图2 联合Tp-Te间期ROC工作曲线
Fig.2 ROC curve of the combined Tp-Te interval
2.5 Tp-Te间期联合肺栓塞评分及D-Dimer对肺栓塞诊断价值评估
联合Daniel心电图评分对肺栓塞患者诊断价值的AUC、灵敏度、特异度分别为0.699、0.726、0.582(P=0.000,95%CI:0.613~0.786),见图3;联合Wells评分对肺栓塞患者诊断价值的AUC、灵敏度、特异度分别为0.738、0.902、0.526(P=0.000,95%CI:0.656~0.820),见图4;联合修正的Geneva评分对肺栓塞患者诊断价值的AUC、灵敏度、特异度分别为0.770、0.645、0.833(P=0.000,95%CI:0.686~0.848),见图5。联合D-Dimer对肺栓塞患者诊断价值的AUC、灵敏度、特异度分别为0.717、0.790、0.595(P=0.000,95%CI:0.632~0.801),见图6。

图3 Tp-Te间期联合Daniel评分ROC曲线
Fig.3 ROC curve of Tp-Te interval combined with Daniel score
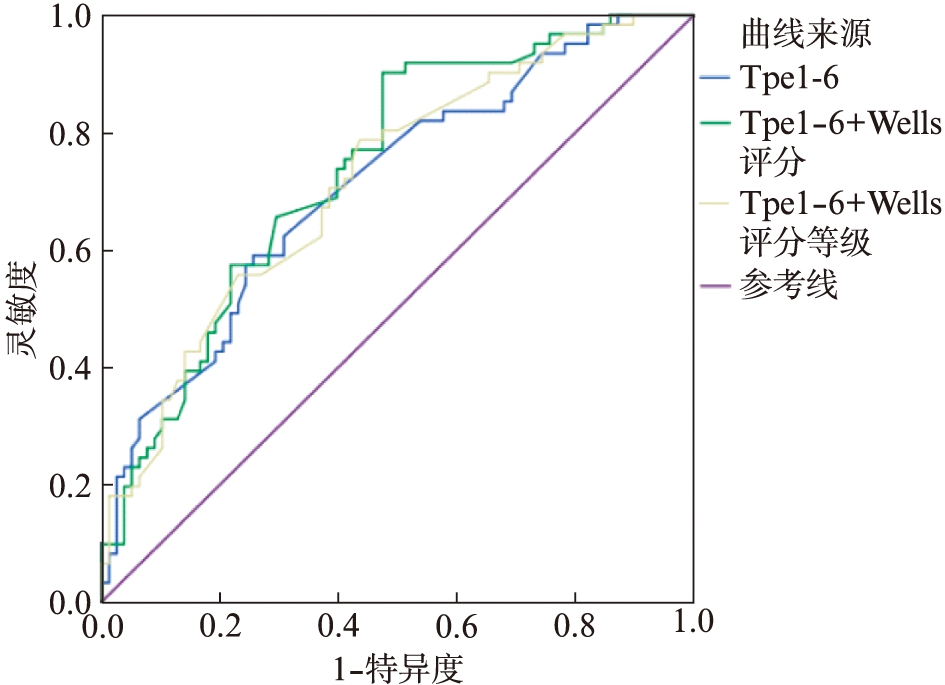
图4 Tp-Te间期联合Wells评分ROC工作曲线
Fig.4 ROC curve of Tp-Te interval combined with Wells score
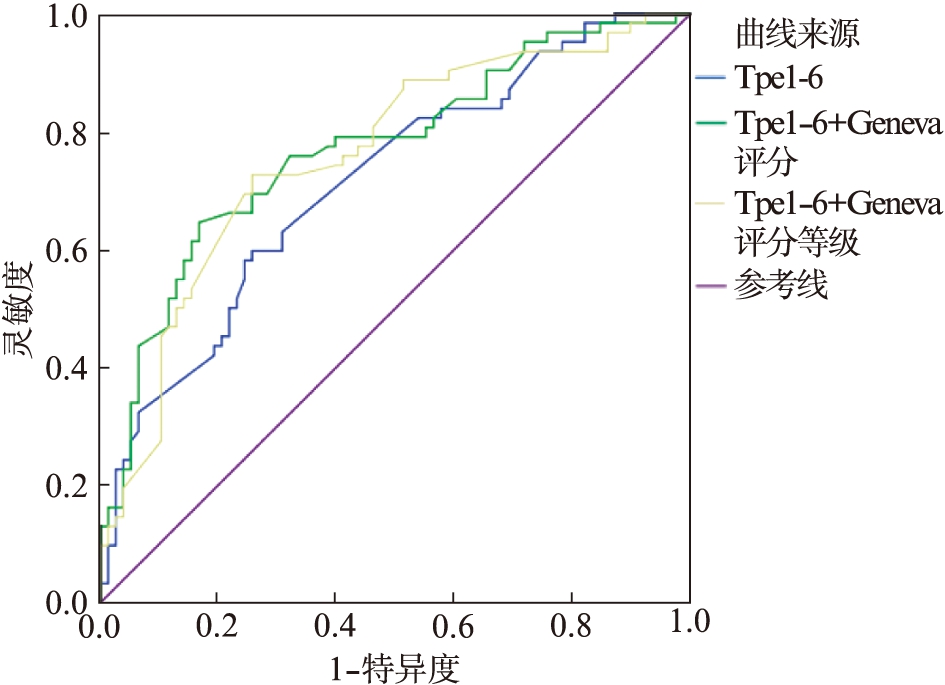
图5 Tp-Te间期联合修正的Geneva评分ROC工作曲线
Fig.5 ROC curve of Tp-Te interval combined with revised Geneva score
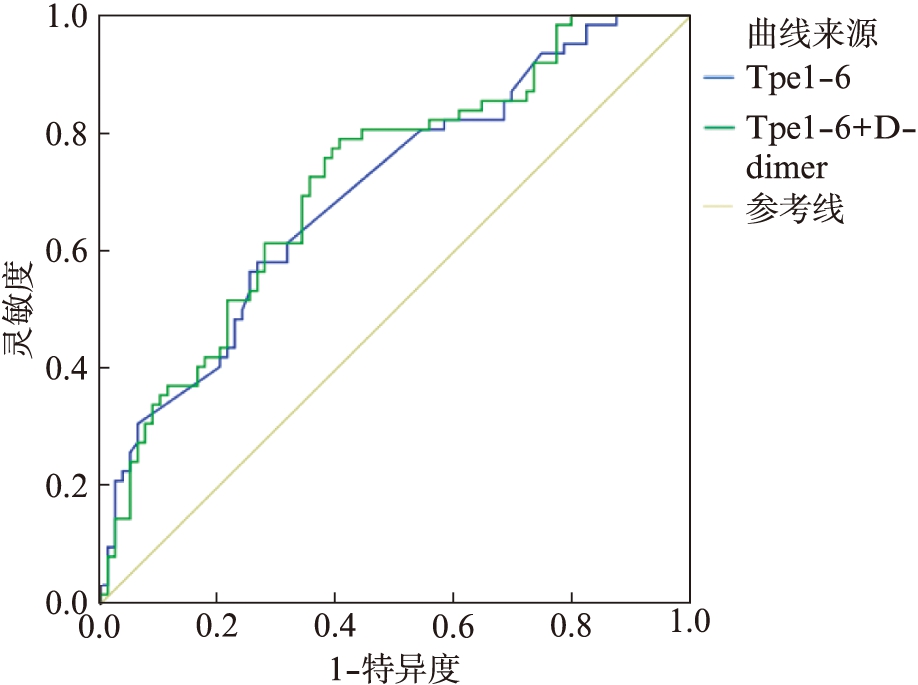
图6 Tp-Te间期联合D-Dimer ROC工作曲线
Fig.6 ROC curve of Tp-Te interval combined with D-Dimer
2.6 多变量逻辑回归模型预测肺栓塞的独立因子
Logistic回归分析结果发现下肢水肿、平均动脉压、Wells评分、修正的Geneva评分、Tp-Te2到Tp-Te6间期为预测肺栓塞的独立预测因子(P<0.05),而呼吸困难、胸痛、咯血、心率、呼吸、QRS间期、QT1-6间期、Tp-Te1间期、D-Dimer不是独立预测因子(P>0.05),见表6。
表6 多变量逻辑回归模型预测肺栓塞的独立因子
Tab.6 Multivariate logistic regression model predicts independent factors of pulmonary embolism

变量βSEMWalsdfPOR呼吸困难0.6970.3653.63410.0572.007胸痛1.4610.8502.95510.0864.310下肢水肿1.7790.8374.52310.0335.925咯血1.7741.1862.23610.1355.894平均动脉压-0.0370.0156.21310.013∗0.963心率0.0050.0120.17310.6771.005呼吸-0.0860.0970.78610.3750.918Wells评分0.2560.1204.60410.032∗1.292修正的Geneva评分0.2120.0787.30910.007∗1.236Daniel评分0.0680.1050.41910.5171.070QRS间期-0.0140.0150.93810.3330.986QT1间期0.0040.0041.25910.2621.004QT2间期0.0070.0043.08810.0791.007QT3间期0.0050.0041.75510.1851.005QT4间期0.0040.0041.44610.2291.004QT5间期0.0050.0041.75710.1851.005QT6间期0.0050.0041.56310.2111.005Tp-TeV1间期0.0160.0102.66210.1031.016Tp-TeV2间期0.0270.0116.18810.0131.027Tp-TeV3间期0.0290.0116.99310.0081.029Tp-TeV4间期0.0230.0114.80610.0281.023Tp-TeV5间期0.0280.0116.77910.0091.028Tp-TeV6间期0.0260.0106.93310.0081.027D-Dimer0.0000.0001.93210.1651.000常量-0.8260.2798.76110.0030.438
3 讨 论
本研究表明,急性肺栓塞患者Tp-Te间期在V2~V6导联上明显延长,利用ROC工作曲线评估其诊断价值,发现V5导联上Tp-Te间期的诊断价值最大,其曲线下面积为0.636,灵敏度为50.8%,特异度为70.9%,诊断界值为85 ms。进一步将各胸前导联Tp-Te间期联合后诊断急性肺栓塞的ROC曲线下面积为0.711,灵敏度为59.0%,特异度为74.4%。
心电图作为一项简单易得的检查,能够表现肺动脉栓塞时,由于突然堵塞肺动脉段,使肺动脉压骤然升高,导致右心室负荷快速上升以及右心室扩张而出现的心脏电生理活动改变。以往的研究表明[7],急性肺栓塞时ECG可表现为窦性心动过速、电轴右偏、完全性右束支传导阻滞、右胸前导联ST-T改变等,典型者可出现SⅠQⅢTⅢ(Ⅰ导联S波加深,Ⅲ导联出现Q波,T波倒置)改变。尽管不同的研究表明多种心电图信息与APE相关,但在APE诊断中的敏感性和特异性都不够满意[8-9]。
Tp-Te间期是心电图T波顶点至T波终末的时间。既往研究认为心室肌细胞层有3种不同的细胞:心内膜、心外膜和心肌中M层细胞,其中M层细胞动作电位持续时间最长,与T波的结束几乎同时,而心外膜细胞的动作电位持续时间与T波的峰值同时[10-12]。表现在体表心电图上,即心外膜层细胞的复极结束于T波的峰值,而M层细胞的复极持续到T波的结束,介于T波的峰值和末端之间的时间内,即为Tp-Te间期。
该指标被认为是一项能反映跨室壁复极离散度(Transmural Dispersion of Repolarization)的心电图指标,它比QT间期更少依赖于心率。Tp-Te间期作为反映跨室壁复极离散度的指标,广泛用于室性恶性心律失常和心源性猝死的预测。前期研究表明,心电图Tp-Te间期的延长与Brugada综合征、长QT间期综合征(LQTS)、房室结折返性心动过速(AVNRT)、肥厚心肌病(HCM)和ST段抬高心肌梗死(STEMI)患者的死亡率增加有关[13-15]。
Onur等[5]研究表明,肺栓塞患者V1导联Tp-Te间期较对照组明显延长。Icli等[16]的研究表明,Tp-Te间期可用于对肺栓塞患者的预后判断,Tp-Te间期延长与急性肺栓塞30 d死亡和不良结局相关,cTp-Te>126 ms为预测30 d死亡和不良临床结局的界值。本研究肺栓塞患者心电图胸前导联V2~V6 Tp-Te间期均较对照组明显延长,ROC曲线表明V5导联有更好的曲线下面积0.636,进一步对肺栓塞进行危险分层后亦未见Tp-Te间期存在显著差异。本研究结果与Onurs等[5]和Icli等[16]的研究并不完全符合,可能与入选人群不同有关,本研究入选肺栓塞高危人群相对较少。
修正的Geneva评分和Wells评分以及简化版的修正的Geneva和Wells评分是目前临床上最常用的评分系统[17-19]。本研究表明Tp-Te间期联合Daniel心电图评分、Wells评分及修正的Geneva评分有较好的诊断价值,其中Tp-Te间期联合修正的Geneva评分诊断价值最高。D-Dimer应用于临床APE的早期诊断有较高的敏感性但特异性差,主要价值体现在排除诊断上[20]。一般认为,D-Dimer<500 μg/L对于低度肺栓塞可能性的病例考虑可以除外肺栓塞,可以不进行进一步检查[21]。本研究中D-Dimer对肺栓塞患者诊断价值的AUC、灵敏度、特异度分别为0.633、0.645、0.671,诊断界值为2 575 μg/L。Tp-Te间期联合D-Dimer对肺栓塞患者诊断曲线的AUC、灵敏度和特异度分别为0.717、0.790、0.595。
总之,心电图Tp-Te间期在肺栓塞的早期诊断中有一定价值,Tp-Te间期联合Daniel心电图评分、Wells评分、修正的Geneva评分以及D-Dimer的预测价值优于单一指标的预测价值。
本研究是一项单中心的研究。病例数相对较少,会存在一些临床偏倚,故其意义有一定的局限性;研究在固定时间段采集心电图信息,肺栓塞患者病程进展过程中心电图常出现演变,故对于最后的结果会有一定的影响。
[1] 王乐民,魏林.肺栓塞与深静脉血栓形成[M].2版.北京:人民卫生出版社,2007.
[2] HEITJ A.The epidemiology of venous thromboembolism in the community[J].Arterioscler Thromb Vasc Biol,2008,28(3):370-372.
[3] YANG X,MARTIN J.Electrocardiographic T wave:a symbol of transmural dispersion of repolarization in the ventricles[J].J Cardiovasc Electrophysiol,2003,14(6):639-640.
[4] KANBAY A,KOKTURK N,KAYA M G,et al.Electrocardiography and Wells scoring in predicting the anatomic severity of pulmonary embolism[J].Respir Med,2007,101(6):1171-1176.
[5] ONURS T,EMET S,SURMEN S,et al.A novel parameter for the diagnosis of acute pulmonary embolism:the T-wave peak-to-end interval[J].Eur Rev Med Pharmacol Sci,2016,20(8):1566-1570.
[6] DANIELK R,COURTNEYD M,KLINEJ A.Assessment of cardiac stress from massive pulmonary embolism with 12-lead ECG[J].Chest,2001,120(2):474-481.
[7] STEINP D,DALENJ E,MCINTYREK M,et al.The electrocardiogram in acute pulmonary embolism[J].Prog Cardiovasc Dis,1975,17(4):247-257.
[8] SINHA N,YALAMANCHILI K,SUKHIJA R,et al.Role of the 12-lead electrocardiogram in diagnosing pulmonary embolism[J].Cardiol Rev,2005,13(1):46-49.
[9] SREERAM N,CHERIEXE C,SMEETSJ L,et al.Value of the 12-lead electrocardiogram at hospital admission in the diagnosis of pulmonary embolism[J].Am J Cardiol,1994,73(4):298-303.
[10] YANGX,ANTZELEVITCH C.Cellular basis for the normal T wave and the electrocardiographic manifestations of the long-QT syndrome[J].Circulation,1998,98(18):1928-1936.
[11] ANTZELEVITCH C,SICOURI S,LITOVSKYS H, et al.Heterogeneity within the ventricular wall.Electrophysiology and pharmacology of epicardial,endocardial,and M cells[J].Circ Res,1991,69(6):1427-1449.
[12] DOGAN M,YIGINER O,DEGIRMENCIOGLU G,et al.Transmural dispersion of repolarization:a complementary index for cardiac inhomogeneity[J].J Geriatr Cardiol,2016,13(1):99-100.
[13] ZHAO X M,XIE Z L,CHU Y J,et al.Association between Tp-e/QT ratio and prognosis in patients undergoing primary percutaneous coronary intervention for ST-segment elevation myocardial infarction[J].Clin Cardiol,2012,35(9):559-564.
[14] 张燕,夏云龙,张树龙,等.T波峰-末间期对肥厚型心肌病患者心室复极离散度评价的研究[J].大连医科大学学报,2011,33(5):451-455.
[15] ERIKSSEN G,LIESTØL K,GULLESTAD L,et al.The terminal part of the QT interval(T peak to T end):a predictor of mortality after acute myocardial infarction[J].Ann Noninvasive Electrocardiol,2012,17(2):85-94.
[16] ICLI A,KAYRAK M,AKILLI H,et al.Prognostic value of Tpeak-Tend interval in patients with acute pulmonary embolism[J].BMC Cardiovasc Disord,2015,15(1):1-8.
[17] CERIANI E,COMBESCURE C,LE GAL G,et al.Clinical prediction rules for pulmonary embolism:a systematic review and meta-analysis[J].J Thromb Haemost,2010,8(5):957-970.
[18] LUCASSEN W,GEERSINGG J,ERKENSP M,et al.Clinical decision rules for excluding pulmonary embolism:a meta-analysis[J].Ann Intern Med,2011,155(7):448-460.
[19] DOUMAR A,MOSI C,ERKENSP M,et al.Performance of 4 clinical decision rules in the diagnostic management of acute pulmonary embolism:a prospective cohort study[J].Ann Intern Med,2011,154(11):709-718.
[20] 杨勇,蔡明.高龄下肢骨折患者术后血栓预防中D-二聚体临界值的研究[J].同济大学学报(医学版),2015,36(1):83-86.
[21] PUNUKOLLU G,GOWDAR M,KHANI A,et al.QT interval prolongation with global T-wave inversion:a novel ECG finding in acute pulmonary embolism[J].Ann Noninvasive Electrocardiol,2004,9(1):94-98.