留置输尿管支架管是输尿管硬镜碎石手术后的常规手术操作,其主要作用包括建立内引流、解除输尿管梗阻、预防输尿管狭窄等[1]。但作为植入性器械,术后常并发支架管相关性疼痛、血尿、储尿期症状、尿路感染等,其中尿路感染的发病率近30%[2],现普遍认为与细菌在管壁定植有关[3],大多数患者取除支架管之后尿白细胞显著下降或消失,症状好转,我们将其定义为导管相关性白细胞;而部分患者尿路感染后可继发急性肾盂肾炎、尿源性脓毒血症以及急性肾衰竭等严重并发症从而危及生命,需要早期识别并加强应用抗生素进行抗感染治疗[1]。超过90%的院内导管相关感染菌尿是无症状的,目前对于尿源性感染诊断仍主要依靠尿培养阳性,但尿培养耗时长,大大增加了住院时间和治疗成本。本研究希望通过探讨输尿管硬镜碎石术后支架管置入状态患者尿源性感染发生的主要危险因素,纳入多种指标对导管置入状态患者尿源性感染进行预测,进一步鉴别导管相关性白细胞和尿源性感染,明确对于输尿管支架管置入术后患者加强应用抗生素的用药指征以及长期留置输尿管支架管患者取管/换管时机的选取,为临床拔取管时机的选择和抗生素的应用提供依据。
1 资料与方法
1.1 临床资料
回顾性分析同济大学附属第十人民医院2018年7月—2019年12月收治行输尿管硬镜下钬激光碎石术的患者。纳入标准如下。(1) 输尿管硬镜下钬激光碎石术后留置单侧单根输尿管支架管;(2) 二 次入院取管时尿常规检查白细胞阳性。排除标准如下。(1) 合并肾结石或结石残留;(2) 多侧或多根置管;(3) 碎石术后即有感染;(4) 输尿管支架管不在位。本次研究共纳入患者158例,其中男性患者110例,女性患者48例,年龄27~79岁,平均年龄54.8岁,合并糖尿病患者33例。此研究方案已获得同济大学附属第十人民医院伦理委员会的批准(编号:SHSY-ICE-4.0/19-47/01)。
1.2 方法
所有输尿管结石患者术前均接受抗感染治疗至尿常规正常、尿培养阴性后行输尿管镜碎石术,术后患侧留置美国巴德输尿管支架管1根,根据患者情况留取支架管不同时间后入院取除输尿管支架管,入院取管前留取静脉血标本及清洁中段尿标本,标本采集后1 h内送至检验科,血液样本通过自动分析仪(Sysmex公司,XE-2100,日本)进行血常规检测,尿液样本通过干化学法(爱威公司,AVE-766,中国)及显微镜检进行尿常规检查,并通过梅里埃VITEK 2 Compact全自动细菌鉴定及药敏分析系统(北京兰伯瑞生物技术有限公司,中国)进行尿培养检查,取管后再次复查尿常规。以患者取管后1 d尿源性感染是否持续性存在分组,将尿培养阳性或取管后尿常规白细胞无明显下降的患者纳入尿源性感染组,其余纳入导管相关性白细胞组,记录两组患者基本资料(包括年龄、性别、有无合并糖尿病),置管时间,血常规,尿常规并计算中性粒细胞-淋巴细胞比值(neutrophil-lymphocyte ratio,NLR)。
1.3 统计学处理
使用SPSS 23.0版软件进行数据处理和分析。数值变量以![]() 表示,采用t检验,分类变量以频数和频率表示,采用χ2检验,将单因素分析中P值<0.05的变量纳入Logistic分析,通过构建受试者工作特征曲线(receiver operating characte-ristic,ROC)并计算计算曲线下面积(area under the curve,AUC)来评价危险因素对于尿源性感染发生的预测能力,P<0.05为差异有统计学意义。
表示,采用t检验,分类变量以频数和频率表示,采用χ2检验,将单因素分析中P值<0.05的变量纳入Logistic分析,通过构建受试者工作特征曲线(receiver operating characte-ristic,ROC)并计算计算曲线下面积(area under the curve,AUC)来评价危险因素对于尿源性感染发生的预测能力,P<0.05为差异有统计学意义。
2 结 果
2.1 两组感染相关危险因素结果比较
尿源性感染组女性所占比例、带管时间、尿白细胞酯酶、NLR均显著高于导管相关性白细胞组;血红细胞、血红蛋白、红细胞比积、淋巴细胞显著低于导管相关性白细胞组,差异具有统计学意义(P<0.05),见表1。
表1 两组感染相关危险因素比较
Tab.1 Comparison of related factors between two groups![]()

项目导管相关性白细胞组(n=125)尿源性感染组(n=33)P男/女94(75.2)/31(24.8)16(48.5)/17(51.5)<0.05年龄/岁54.18±12.7057.33±12.330.2带管时间/d23.43±8.9848.94±22.39<0.05糖尿病 有/无26(20.8)/99(79.2)7(21.2)/26(78.8)0.956C反应蛋白/U4.47±9.668.92±16.330.14血白细胞(×109)/(L-1)6.57±1.736.37±1.700.56血红细胞(×1012)/(L-1)4.54±0.433.90±0.36<0.05血红蛋白/(g·L-1)140.77±13.69118.73±10.82<0.05红细胞比积(%)43.15±3.7035.93±6.77<0.05血小板(×109)/(L-1)227.34±57.6240.76±74.470.34血中性粒细胞(×109)/(L-1)4.13±1.484.39±1.470.37血单核细胞(×109)/(L-1)0.41±0.150.43±0.160.39血淋巴细胞(×109)/(L-1)2.10±0.611.57±0.63<0.05NLR2.12±0.933.58±1.74<0.05尿白细胞/U97.57±361.44586.58±1507.020.73尿上皮细胞/U6.10±18.6814.30±41.690.28尿白细胞酯酶<0.05 038(30.4)2(6.1) 1+54(43.2)3(9.1) 2+30(24)13(39.4) 3+3(2.4)15(45.4)
NLR:中性粒细胞-淋巴细胞比值
2.2 尿源性感染发生相关危险因素Logistic分析结果
单因素分析后,将性别、带管时间、血红细胞、血红蛋白、红细胞比积、淋巴细胞、NLR以及尿白细胞酯酶作为自变量,分类变量分别赋值,尿源性感染作为因变量,进行多因素Logistic回归分析。结果显示,NLR、尿白细胞酯酶和带管时间是输尿管支架管置入术后尿源性感染发生的独立危险因素,见表2。
表2 尿源性感染发生相关危险因素Logistic分析结果
Tab.2 Logistic analysis of urinary tract infection associated risk factors
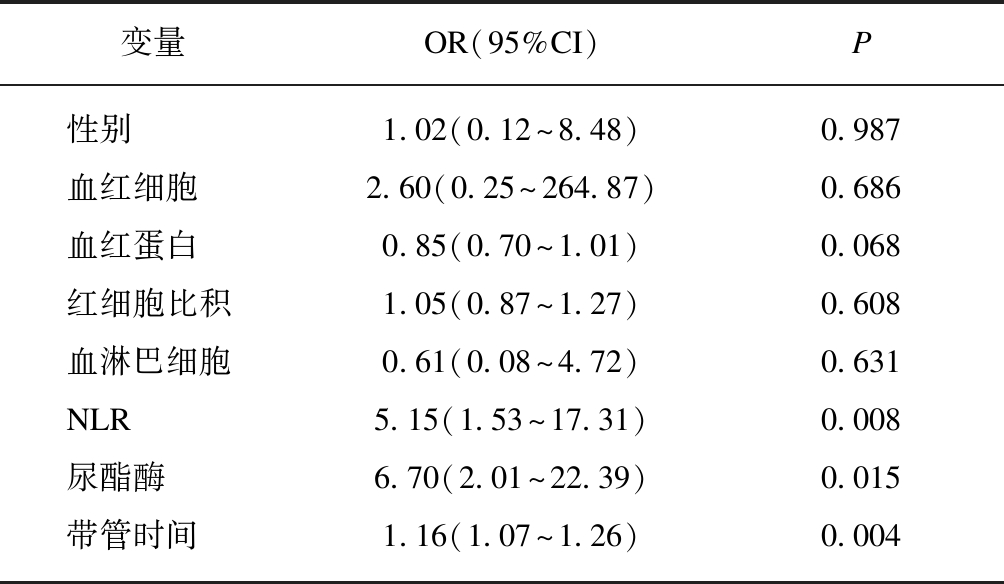
变量OR(95%CI)P性别1.02(0.12~8.48)0.987血红细胞2.60(0.25~264.87)0.686血红蛋白0.85(0.70~1.01)0.068红细胞比积1.05(0.87~1.27)0.608血淋巴细胞0.61(0.08~4.72)0.631NLR5.15(1.53~17.31)0.008尿酯酶6.70(2.01~22.39)0.015带管时间1.16(1.07~1.26)0.004
使用ROC曲线分析NLR、尿白细胞酯酶和带管时间对尿源性感染发生的预测能力,结果显示NLR曲线下面积为0.774(95%CI:0.677~0.871,P<0.001),尿白细胞酯酶曲线下面积为0.829(95%CI:0.743~0.914,P<0.001),带管时间曲线下面积为0.917(95%CI:0.866~0.967,P<0.001),均有较好的预测能力,其中带管时间的预测能力最强,见图1。
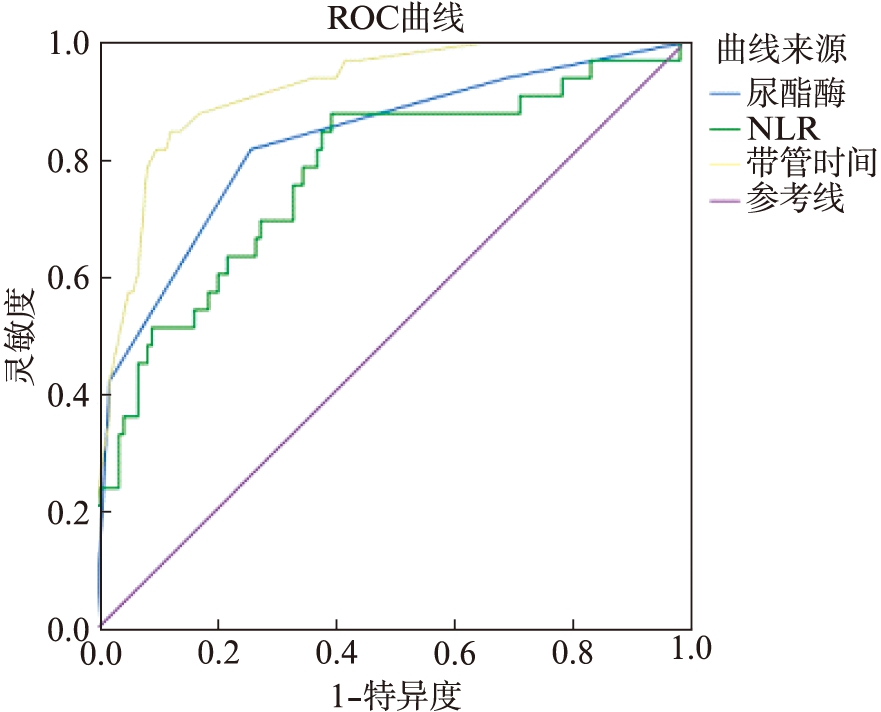
图1 NLR、尿白细胞酯酶、带管时间的ROC曲线
Fig.1 ROC curve of NLR,leukocyte esterase and duration of stent placement
3 讨 论
输尿管支架管作为泌尿外科的最常见手术器械之一,在尿石症腔镜治疗中发挥着重要的作用。但作为植入性器械,多种不良反应的出现也带来了一系列的问题。轻度的不良反应如疼痛、尿频、血尿、排尿困难、尿路感染等引起患者的不适,通过多饮水、对症治疗可不同程度缓解,拔管后临床症状逐渐消失。然而在某些情况下,支架管相关性感染的病原入血可进一步发展为尿源性脓毒血症,死亡率高达20%~63%[4],严重威胁带管患者的生命健康。
本研究发现,虽然个别感染患者尿白细胞水平升高显著,但总体比较两组尿白细胞水平差异并没有统计学意义,部分患者在拔管后1 d内尿白细胞水平可从每毫升数千个降至数十个甚至转阴,因此尿白细胞水平并不能作为临床干预的依据。白细胞酯酶(leukocyte esterase,LE)是人体白细胞内含有的一种特异性酶类,主要存在于中性粒细胞胞质内。当炎症发生时,白细胞在炎性病灶处聚集并大量释放LE,尿液LE阳性可以提示白细胞在泌尿道的聚集和破坏,提示泌尿系统有化脓性感染,显微镜检可见白细胞。统计分析后发现,尿源性感染的患者尿LE水平明显高于导管相关性白细胞组,是尿源性感染发生的独立危险因素,ROC曲线分析表明尿LE对尿源性感染的发生有较好的预测作用。既往多项研究也证明在尿路感染和无症状菌尿的诊断中,尿LE相较于尿白细胞具有更高的敏感度和特异度[5-7],同时尿LE检测方便、快速,具有很高的临床应用价值。
NLR作为肾癌、膀胱癌、前列腺癌、尿路上皮癌等多种泌尿系癌症患者预后判断中的重要指标被广泛探讨,NLR的升高被认为是机体免疫失调、肿瘤进展、预后不良的一种表现[8-11]。本研究发现,在患者血白细胞、C反应蛋白、血小板等传统感染指标没有明显变化的情况下,尿源性感染组的患者NLR显著升高,Logistic回归分析表明NLR是尿源性感染发生的独立危险因素,这提示在感染指标变化前,机体已经出现了免疫失调,NLR对尿源性感染的预测相比传统感染指标具有更高的敏感度和特异度,ROC曲线分析也证实了这个观点。近年来,NLR在胰腺炎、肺炎、脓毒血症等炎性疾病中的预测作用被不断发现[12-14],在尿路感染中的预测作用也引人关注[15],在急诊尿路感染老年患者中,NLR可迅速预测老年人泌尿道感染患者菌血症,从而指导相应的治疗与决策[16]。其临床数据容易获得,同时作为比值数据稳定性好,是预测炎性疾病发生发展便捷、高效的新型指标。
带管时间作为尿源性感染的独立危险因素出现,且具有最强的预测能力(ROC曲线曲线下面积0.917)并不意外。大量研究已经探讨了带管时间与尿源性感染发生的关系和相关机制[17-19]。无菌输尿管支架管置入体内后,尿液、血液和周围组织中的多糖、离子和蛋白成分会在几分钟内沉积在支架管表面,形成一层有机膜,称为调节膜[20-21]。调节膜的形成改变了支架管的表面特性,为微生物的黏附提供条件,随着时间的推移,微生物不断黏附,形成了高度结构化和生长活性的生物膜[22]。Tenke等[23]的研究表明,生物膜上的细菌对抗菌药物的抵抗能力更强,同时可以随着生物膜的生长不断迁移和脱落,从而促进了泌尿系统感染的发生和发展。生物膜的形成可在支架置入24 h内发生,90%以上的患者取管后均可在管壁上测得定植细菌,长期留置支架的患者菌尿率为100%[24],支架留置超过90 d 的患者尿培养阳性率明显高于支架留置少于30 d 的患者[2]。同样在本研究中也发现支架留置超过63 d的患者尿源性感染发生率为100%,提示对于带管时间长的患者应警惕尿源性感染的发生。
NLR、尿白细胞酯酶和带管时间是输尿管硬镜碎石术后留置输尿管支架管患者发生尿源性感染的独立危险因素,可作为预测尿源性感染发生的新型指标,具有一定的临床意义。本研究存在一些缺陷:只纳入了患者取出支架管入院时的信息,未能观察置管全程中患者的病情变化。这是一项单中心的回顾性研究,样本量相对较小,结果需要进一步多中心推广研究来验证。
[1] PAICKS H,PARKH K,OHS J,et al.Characteristics of bacterial colonization and urinary tract infection after indwelling of double-J ureteral stent[J].Urology,2003,62(2):214-217.
[2] KEHINDEE O,ROTIMIV O,AL-AWADIK A,et al.Factors predisposing to urinary tract infection after J ureteral stent insertion[J].J Urol,2002,167(3):1334-1337.
[3] SCOTLANDK B,LO J,GRGIC T,et al.Ureteral stent-associated infection and sepsis:pathogenesis and prevention:a review[J].Biofouling,2019,35(1):117-127.
[4] 严静.成人严重感染与感染性休克血流动力学监测与支持指南(2006)[J].中国实用外科杂志,2007,27(1):7-13.
[5] CHERNOW B,ZALOGAG P,SOLDANO S,et al.Measurement of urinary leukocyte esterase activity:a screening test for urinary tract infections[J].Ann Emerg Med,1984,13(3):150-154.
[6] ROBERTSONA W,DUFF P.The nitrite and leukocyte esterase tests for the evaluation of asymptomatic bacteriuria in obstetric patients[J].Obstet Gynecol,1988,71(6 Pt 1):878-881.
[7] BOLLESTAD M,VIK I,GRUDE N,et al.Predictors of symptom duration and bacteriuria in uncomplicated urinary tract infection[J].Scand J Prim Health Care,2018,36(4):446-454.
[8] MARCHIONI M,PRIMICERI G,INGROSSO M,et al.The clinical use of the neutrophil to lymphocyte ratio(NLR) in urothelial cancer:asystematic review[J].Clin Genitourin Cancer,2016,14(6):473-484.
[9] TANG L,LI X,WANG B,et al.Prognostic value of neutrophil-to-lymphocyte ratio in localized and advanced prostate cancer:asystematic review and meta-analysis[J].PLoS One,2016,11(4):e0153981.
[10] VARTOLOMEIM D,PORAV-HODADE D,FERRO M,et al.Prognostic role of pretreatment neutrophil-to-lymphocyte ratio(NLR) in patients with non-muscle-invasive bladder cancer(NMIBC):a systematic review and meta-analysis[J].Urol Oncol,2018,36(9):389-399.
[11] BOISSIER R,CAMPAGNA J,BRANGER N,et al.The prognostic value of the neutrophil-lymphocyte ratio in renal oncology:a review[J].Urol Oncol,2017,35(4):135-141.
[12] KOLBER W,![]() B,MARAJ M,et al.Neutrophil to lymphocyte ratio at the early phase of acute pancreatitis correlates with serum urokinase-type plasminogen activator receptor and interleukin 6 and predicts organ failure[J].Folia Med Cracov,2018,58(4):57-74.
B,MARAJ M,et al.Neutrophil to lymphocyte ratio at the early phase of acute pancreatitis correlates with serum urokinase-type plasminogen activator receptor and interleukin 6 and predicts organ failure[J].Folia Med Cracov,2018,58(4):57-74.
[13] GEY L,ZHANGH F,ZHANG Q,et al.Neutrophil-to-lymphocyte ratio in adult community-acquired pneumonia patients correlates with unfavorable clinical outcomes[J].Clin Lab,2019,65(5).DOI:10.7754/Clin.Lab.2018.181042.
[14] LIU Y L,ZHENG J,ZHANG D S,et al.Neutrophil-lymphocyte ratio and plasma lactate predict 28-day mortality in patients with Sepsis[J].J Clin Lab Anal,2019,33(7):e22942.
[15] SAHEB SHARIF-ASKARI F,SAHEB SHARIF-ASKARI N,GUELLA A,et al.Blood neutrophil-to-lymphocyte ratio and urine IL-8 levels predict the type of bacterial urinary tract infection in type 2 diabetes mellitus patients[J].Infect Drug Resist,2020,13:1961-1970.
[16] LEEW J,WOOS H,KIMD H,et al.The neutrophil-to-lymphocyte ratio is associated with bacteremia in older adults visiting the emergency department with urinary tract infections[J].Aging Clin Exp Res,2020,32(6):1129-1135.
[17] NEVO A,MANO R,BANIEL J,et al.Ureteric stent dwelling time:a risk factor for post-ureteroscopy Sepsis[J].BJU Int,2017,120(1):117-122.
[18] MONGA M.The dwell time of indwelling ureteral stents:the clock is ticking but when should we set the alarm?[J].J Urol,2011,185(2):387.
[19] BUHMANNM T,ABT D,NOLTE O,et al.Encrustations on ureteral stents from patients without urinary tract infection reveal distinct urotypes and a low bacterial load[J].Microbiome,2019,7(1):60.
[20] ELVESA W,FENELEYR C.Long-term urethral catheterization and the urine-biomaterial interface[J].Br J Urol,1997,80(1):1-5.
[21] OZGURB C,EKICI M,YUCETURKC N,et al.Bacterial colonization of double J stents and bacteriuria frequency[J].Kaohsiung J Med Sci,2013,29(12):658-661.
[22] TENKE P,KÖVES B,NAGY K,et al.Update on biofilm infections in the urinary tract[J].World J Urol,2012,30(1):51-57.
[23] TENKE P,KOVACS B,J CKEL M,et al.The role of biofilm infection in urology[J].World J Urol,2006,24(1):13-20.
CKEL M,et al.The role of biofilm infection in urology[J].World J Urol,2006,24(1):13-20.
[24] RIEDLC R,PLAS E,HÜBNERW A,et al.Bacterial colonization of ureteral stents[J].Eur Urol,1999,36(1):53-59.