右美托咪定作为高度选择性的α2AR激动剂,具有镇痛、镇静、抗焦虑、减轻应激反应的作用,同时其无色、无味、鼻腔烧灼感较弱,可以产生类似于正常睡眠的镇静催眠效果,不会产生呼吸抑制,能提高患儿舒适性和耐受性。研究表明,右美托咪定滴鼻给药能明显缓解患儿术前焦虑、哭闹,减轻患儿心理创伤以及哭闹导致的呼吸道分泌物增多等不良反应[1]。但不同剂量右美托咪定对围术期及术后患儿行为的影响尚不明确。本研究拟探讨不同剂量右美托咪定滴鼻对腹腔镜疝囊高位结扎术患儿的诱导合作度、苏醒期躁动和出院后行为改变的影响。
1 资料与方法
1.1 一般资料
选择2017年4月—2017年10月,浙江省宁波市妇女儿童医院择期行腹腔镜疝囊高位结扎术患儿90例,年龄1~5岁,美国麻醉医师协会(American Society of Anesthesiologists, ASA)Ⅰ~Ⅱ级。排除近期使用镇静催眠药物、近2周有“肺炎”或“上呼吸道感染”、存在器官功能障碍、对药物过敏、存在精神异常及智力障碍不能配合此次治疗、合并严重肝、肾功能障碍、体重超过标准体重的20%的患儿。采用随机数表法将患儿分为3组: 右美托咪定1μg/kg组(A组)、右美托咪定2μg/kg组(B组)和对照组组(C组),每组各30例。本研究经宁波市妇女儿童医院伦理委员会批准,所有监护人术前均签署知情同意书。
1.2 麻醉方法
所有患儿在术前均禁食6~8h,禁清饮2h,无任何术前用药。麻醉诱导前30min患儿由1位家属陪同进入术前准备区域。滴鼻前,家属用棉签等一次性无菌柔性工具充分清理患儿鼻腔。滴鼻溶液抽入容量为1mL的无针头注射器,仔细逐滴滴入患儿双侧鼻腔以避免药物流出,滴鼻后轻揉两侧鼻翼数次。滴药时家属环抱患儿,患儿取半卧位,头部稍后仰。滴鼻5min后患儿可自由选取舒适的体位。经鼻滴入右美托咪定剂量分别为1μg/kg(A组)、2μg/kg(B组)或等量生理盐水(C组)。滴鼻药物配置方法为: 根据患儿体重用1mL注射器抽取Dex 2mL(200μg)原液,然后抽取生理盐水稀释至总容量为0.4mL。
麻醉诱导前30min经鼻滴入右美托咪定 1μg/kg(A组)、2μg/kg(B组)或等量生理盐水(C组),滴鼻前后监测HR、MAP和SpO2。入室后常规监测心电图、血压、SpO2、PetCO2,经氧气面罩吸入进行麻醉诱导,氧流量调节至5L/min,维持呼气末七氟烷浓度>4%,待患儿瞳孔缩小并固定于眼球中央后,置入相应型号的喉罩,机械通气,新鲜气流量2.0L/min,潮气量6~10mL/kg,通气频率16~25次/min,吸呼比1∶2,压力限制15cmH2O(1cmH2O=0.098kPa)。维持SpO2≥98%。术中以1.3最低肺泡气有效浓度(minimum alveolar concentration, MAC)七氟烷维持麻醉。诱导后将患儿调整为左侧卧位,行骶管穿刺,将预先配制的0.8%利多卡因根据体重按1mL/kg注入骶管。将患儿调整为仰卧位后开始手术。术毕确认患儿自主呼吸、吞咽呛咳反射恢复、呼吸频率>10次/min、潮气量>6mL/kg、血氧饱和度>95%(吸入空气)、PetCO2 为35~45mmHg(1mmHg=0.133kPa)后,拔出喉罩,面罩吸纯氧,氧流量5L/min,观察 5min 后将患儿送入麻醉恢复室(post-anesthesia care unit, PACU)。待患儿的皮肤黏膜颜色、呼吸、循环、意识及肌力等评分总和达10分者转出PACU。
1.3 观察指标
记录各组患儿滴鼻前即刻(T0)、滴鼻后10min(T1)、滴鼻后20min(T2)、麻醉诱导时(T3)、手术开始时(T4)、拔出喉罩时(T5)的HR、MAP、SpO2。记录麻醉时间、手术时间和不良反应(反流误吸、喉痉挛、呛咳、憋气、呕吐、呼吸暂停等)。
麻醉诱导时进行ICC评分、拔出喉罩时使用PAED评分,PHBQ问卷在术前访视时培训家长,术后1周由家长评估并报告。ICC评分: 分为11项,0~ 10分,根据儿童在诱导期的负性行为进行评分,10分为完全不合作,0分为完全合作。PAED评分: 分为5项,分值0~4分,得分相加,评分越高,躁动程度越高。PHBQ问卷: 0分=等同于住院前,-1分=程度较住院前降低,-2分=程度较住院前显著降低,1分=程度较住院前增高,2分=程度较住院前显著增高,总得分大于0分为发生了出院后行为改变。
1.4 统计学处理
采用SPSS 20.0进行统计分析,所有计量资料以![]() 表示,组间比较采用单因素t检验,组内不同时间点数据的比较采用重复测量的方差分析,当差异具有统计学意义时采用LSD-t法进行两两比较。若数据不符合正态分布,则采用Mann-whitney U等方法进行校正检验后,再接上述方法进行方差分析和两两比对。计数资料比较采用χ2检验,P<0.05为差异有统计学意义。
表示,组间比较采用单因素t检验,组内不同时间点数据的比较采用重复测量的方差分析,当差异具有统计学意义时采用LSD-t法进行两两比较。若数据不符合正态分布,则采用Mann-whitney U等方法进行校正检验后,再接上述方法进行方差分析和两两比对。计数资料比较采用χ2检验,P<0.05为差异有统计学意义。
2 结 果
2.1 三组患儿一般资料、麻醉时间及手术时间比较
三组患儿年龄、体重、性别比例、麻醉时间和手术时间差异均无统计学意义(P>0.05),见表1。
表1 三组患儿一般情况比较
Tab.1 Comparison of patient characteristics![]()

组别n年龄/岁体重/kg男/女麻醉时间/min手术时间/minA组302.8±0.913.8±2.317/1327.4±6.723.7±5.8B组303.3±1.114.9±2.416/1429.5±6.225.4±7.2C组302.9±0.914.3±2.719/1130.8±5.924.3±6.4
2.2 三组患儿MAP、HR、SpO2比较
与C组相比,A组各时点的MAP、HR、SpO2无统计学意义;B组T2、T4、T5时MAP,及T2~T5时HR显著下降,差异有统计学意义(P<0.05),而SpO2差异无统计学意义;与A组相比,B组T2、T4、T5时MAP,及T2~T5时HR显著下降,差异有统计学意义(P<0.05),SpO2差异无统计学意义;与T0相比,B组T2、T4、T5时MAP,及T2~T5时HR显著下降差异有统计学意义(P<0.05),而SpO2差异无统计学意义,见表2。
表2 三组患儿MAP、HR、SpO2的比较
Tab.2 Comparison of MAP, HR and SpO2 in three groups![]()
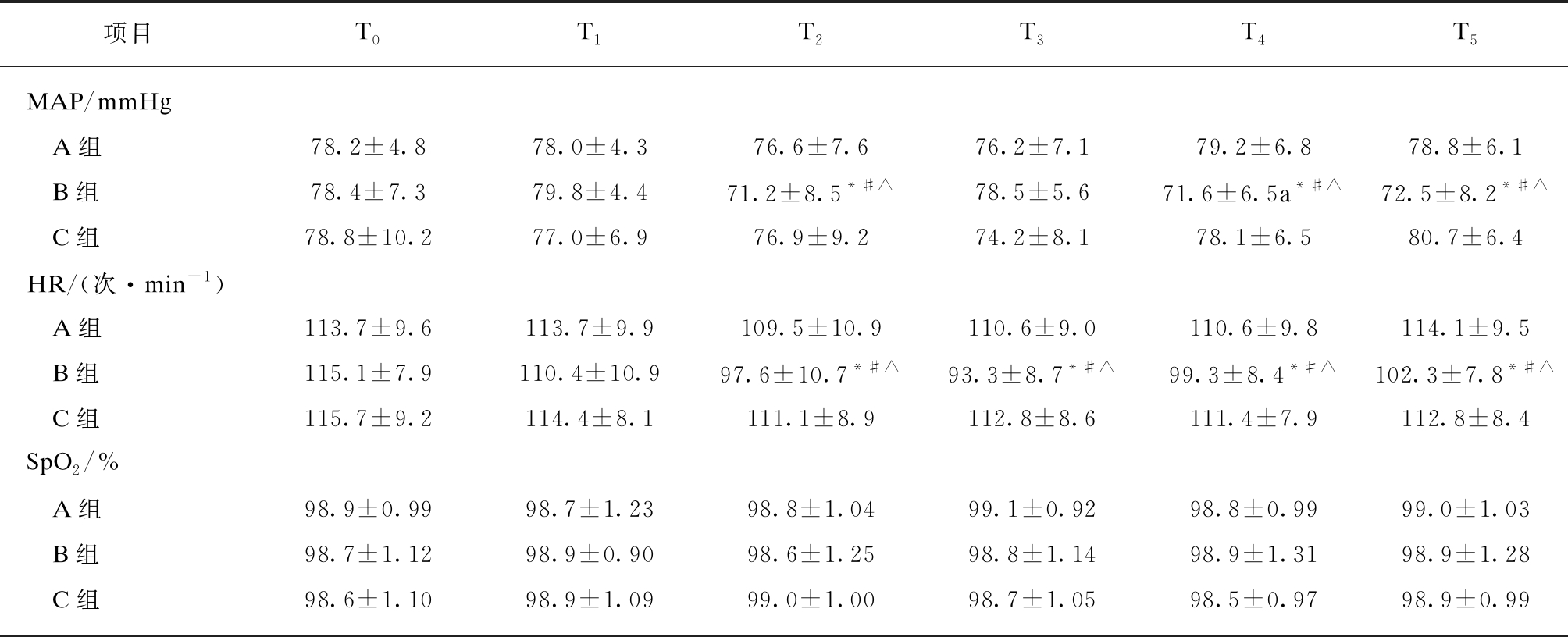
项目T0T1T2T3T4T5MAP/mmHg A组78.2±4.878.0±4.376.6±7.676.2±7.179.2±6.878.8±6.1 B组78.4±7.379.8±4.471.2±8.5*#△78.5±5.671.6±6.5a*#△72.5±8.2*#△ C组78.8±10.277.0±6.976.9±9.274.2±8.178.1±6.580.7±6.4HR/(次·min-1) A组113.7±9.6113.7±9.9109.5±10.9110.6±9.0110.6±9.8114.1±9.5 B组115.1±7.9110.4±10.997.6±10.7*#△93.3±8.7*#△99.3±8.4*#△102.3±7.8*#△ C组115.7±9.2114.4±8.1111.1±8.9112.8±8.6111.4±7.9112.8±8.4SpO2/% A组98.9±0.9998.7±1.2398.8±1.0499.1±0.9298.8±0.9999.0±1.03 B组98.7±1.1298.9±0.9098.6±1.2598.8±1.1498.9±1.3198.9±1.28 C组98.6±1.1098.9±1.0999.0±1.0098.7±1.0598.5±0.9798.9±0.99
与T0相比,*P<0.05;与C组相比,#P<0.05,与A组相比△P<0.05;1mmHg=0.133kPa
2.3 三组患儿ICC评分、PAED评分、PHBQ例数比较
与C组相比,A组和B组ICC评分、PAED评分、PHBQ例数显著下降(P<0.05),A组和B组间差异无统计学意义;三组患儿在围术期均未观察到反流误吸、喉痉挛、呛咳、憋气、呕吐、呼吸暂停等不良反应,见表3。
表3 三组患儿ICC评分、PAED评分、PHBQ例数、 不良反应例数比较
Tab.3 Comparison of ICC score,PAED score, PHBQ case and adverse events in 3 groups![]()

组别ICCPAEDPHBQ不良反应A组2.6±1.1*7.8±3.1*6*0B组2.4±0.7*7.4±3.3*5*0C组4.9±1.713.3±2.2160
与C组相比,*P<0.05
3 讨 论
腹股沟疝是儿外科的常见疾病,腹腔镜下疝囊高位结扎术是临床常用治疗方法,接受腹腔镜下疝囊高位结扎术的患儿多为学龄前儿童。这个时期的儿童皮质下中枢活动更具优势,情绪管理能力欠佳,术前往往出现恐惧、烦躁不安、哭泣、挣扎、吵闹,增加麻醉风险,患儿诱导期配合度低,苏醒期躁动,甚至出现出院后行为改变[2]。学龄前期是儿童心理成长和情感发育的重要时期,保护学龄前期儿童的心理健康是医务人员需要关注的问题。儿童麻醉中麻醉方式和麻醉药品种类是影响围术期镇静效果及术后苏醒期并发症的重要因素。对于小儿手术麻醉,合理使用镇静催眠药和镇痛药时须兼顾安全性和舒适性。七氟烷作为临床常用麻醉维持药物,其具有分配系数低,不刺激呼吸道,对呼吸循环干扰小和略带芳香味等特点,是小儿麻醉最常用的药物[3],但七氟烷麻醉患儿术后苏醒期躁动较多[4]。在小儿疝手术中,骶管麻醉是一种较为常用的麻醉方式,其镇痛作用好,并减少了苏醒期躁动[5]。本研究中所有患儿均采用七氟烷吸入复合椎管麻醉的麻醉方式。
右美托咪定为咪唑类衍生物,主要通过激活脑干蓝斑核肾上腺素α2A受体(α2A-AR),产生剂量依赖性的镇静、镇痛、抗焦虑和交感阻滞作用[6]。麻醉期间应用右美托咪定能有效抑制应激反应、预防和降低七氟烷术后躁动的发生,同时研究发现右美托咪定可以降低七氟烷半数有效浓度,其效果呈剂量依赖性[7]。研究提示,1μg/kg和2μg/kg右美托咪定用于儿童滴鼻是安全的[8-9]。
在本研究中,2μg/kg的右美托咪定较1μg/kg时明显降低患儿的MAP和HR。右美托咪定的心血管作用是通过外周及中枢神经系统共同实现的,通过激活交感神经末梢的突触前α2肾上腺素能受体和中枢突触后α2肾上腺素能受体,抑制交感神经,从而降低血压、心率减慢。小剂量右美托咪定复合七氟烷用于儿童静吸复合麻醉中,术中可降低七氟烷的最低肺泡有效浓度[8],MAP和HR的改变也可能与相对较深的麻醉深度有关。三组患儿的SpO2均无明显改变,1~2μg/kg的右美托咪定滴鼻未造成呼吸抑制,较少发生呼吸抑制是右美托咪定最突出的优点之一,可安全的用于清醒气管插管及保留自主呼吸的困难气道处理。
吸入麻醉的儿童苏醒期躁动的发生率高达80%,可能的相关因素包括七氟烷或地氟烷及快速苏醒、手术部位、疼痛、镇静等[9-10]。本研究发现,右美托咪定滴鼻患儿ICC评分、PAED评分、PHBQ例数均明显减少,可能由于以下机制。(1) 镇痛及镇静作用,右美托咪定可以减少炎性因子的水平,减轻周围及中枢神经系统敏降低术后疼痛程度[11];(2) 神 经保护作用,右美托咪定可降低脑血流及脑部代谢率,同时保持对心输出量和脑血管的自主调节[12-14],保护神经同时降低神经认知能力障碍的发生率。本研究三组患儿在围术期均未观察到反流误吸、喉痉挛、呛咳、憋气、呕吐、呼吸暂停等不良反应。
综上所述,右美托咪定滴鼻用于小儿腹腔镜疝囊高位结扎术,可显著提高麻醉诱导合作度,降低苏醒期躁动和出院后行为改变的发生。术前滴鼻右美托咪定1μg/kg对MAP和HR影响较小。
[1] 林峰,狄华君,项海飞,等.不同剂量右美托咪定滴鼻预防小儿七氟烷全麻苏醒期躁动的临床观察[J].浙江创伤外科,2017,22(3): 598-601.
[2] JENKINS B N, KAIN Z N, KAPLAN S H, et al. Revisiting a measure of child postoperative recovery: development of the post hospitalization behavior questionnaire for ambulatory surgery[J]. Paediatr Anaesth, 2015,25(7): 738-745.
[3] WANG C H, LUO J, LI J, et al. Efficacy of inhalational sevoflurane anesthesia induction on inhibiting the stress response to endotracheal intubation in children with congenital heart disease[J]. Eur Rev Med Pharmacol Sci, 2018,22(4): 1113-1117.
[4] SHRESTHA G S, PARAJULI B D, BHATTARAI A S. Procedural sedation with dexmedetomidine for ultrasound guided central venous cannulation in agitated, high risk critically ill patients. A series of three cases[J]. Bangladesh Crit Care J, 2017,5(1): 68-69.
[5] 陈伟,陈娴,张俊.超声引导下幼儿骶管麻醉在小儿疝手术中的应用[J].中华疝和腹壁外科杂志(电子版),2019,13(3): 221-225.
[6] 李斌本,王薇,汪惠,等.右美托咪定在动脉瘤性蛛网膜下腔出血介入手术麻醉中的临床应用[J].中国临床医学,2019,26(3): 462-466.
[7] 谢阳,姜文强,周蓦,等.不同剂量右美托咪定滴鼻对小儿气管插管拔除七氟烷半数有效浓度的影响[J].安徽医药,2019,23(12): 2510-2516.
[8] LI A, YUEN V M, GOULAY-DUFA S, et al. Pharmacokinetic and pharmacodynamic study of intranasal and intravenous dexmedetomidine[J]. Br J Anaesth, 2018,120(5): 960-968.
S, et al. Pharmacokinetic and pharmacodynamic study of intranasal and intravenous dexmedetomidine[J]. Br J Anaesth, 2018,120(5): 960-968.
[9] YANG F, LIU Y, YU Q, et al. Analysis of 17948 pediatric patients undergoing procedural sedation with a combination of intranasal dexmedetomidine and ketamine[J]. Paediatr Anaesth, 2019,29(1): 85-91.
[10] HE L, WANG X, ZHENG S, et al. Effects ofdexmedetomidine infusion on laryngeal mask airway removal and postoperative recovery in children anaesthetised with sevoflurane[J]. Anaesth Intensive Care, 2013,41(3): 328-333.
[11] EL-HAMID A M A, YASSIN H M. Effect of intranasal dexmedetomidine on emergence agitation after sevoflurane anesthesia in children undergoing tonsillectomy and/or adenoidectomy[J]. Saudi J Anaesth, 2017,11(2): 137-143.
[12] MENG Q T, XIA Z Y, LUO T, et al. Dexmedetomidine reduces emergence agitation after tonsillectomy in children by sevoflurane anesthesia: a case-control study[J]. Int J Pediatr Otorhinolaryngol, 2012,76(7): 1036-1041.
[13] 成熙芸,魏娟,罗晶,等.右美托咪定对电视辅助胸腔镜手术肺叶切除后镇痛效果的影响[J].同济大学学报(医学版),2018,39(3): 79-83.
[14] DRUMMOND J C, DAO A V, ROTH D M, et al. Effect of dexmedetomidine on cerebral blood flow velocity, cerebral metabolic rate, and carbon dioxide response in normal humans[J]. Anesthesiology, 2008,108(2): 225-232.