股骨转子间骨折常发生于骨质疏松的老年人,闭合手法复位微创髓内钉固定,已经成为当前治疗方法的主流。但临床工作中也发现,大约有10%的病例,通过常规的复位操作手法,即患肢的“牵引-外展-内旋”,或各种操纵肢体的“收展旋转”等(主要为外旋),尝试3次后,骨折仍不能达到“可接受”的复位程度[1]。这部分通过手法操作不能成功复位的骨折,被划分为“难复位类型(irreducible fracture pattern)”,必须通过切开、有限切开或经皮插入操纵器械,通过器械直接施加作用力于骨折端(主要为近侧的头颈骨块),通过“巧劲”同时操控近端的头颈骨块和(或)远端的股骨干,才能使头颈骨块与股骨干之间获得满意的骨折复位[2]。
本研究介绍一种特殊的难复位骨折类型: 骨折线将小转子平均分成上下两部分,上半与近侧的头颈骨块相连,有腰大肌腱附着;下半与远侧的股骨干相连,有髂肌腱附着,由于肌肉的牵拉,形成特征性的骨折移位和软组织嵌顿,是一种手法不能复位、必须切开操作的“难复位”骨折类型。
1 资料与方法
1.1 一般资料
2017年1月—2019年12月同济大学附属杨浦医院手术治疗的股骨转子间骨折共357例,其中小转子上下二分型的股骨转子间两部分骨折共6例(1.7%),男4例女2例,年龄52~68岁,平均(60.5±5.6)岁,左右侧各3例。致伤原因: 生活中跌倒3例,助动车低速交通工具事故3例。按2018版国际内固定学会/美国骨创伤学会(Arbeit fuer Osteo-synthese/Orthopedic Trauma Association, AO/OTA)分型,该骨折类型为顺转子间线的两部分简单骨折(A1.2),见表1。
表1 病例资料
Tab.1 Patients data

序号性别年龄/岁AO/OTA-2018分型受伤原因插入器械复位内固定方式骨折复位质量(4分法)开始下地站立时间/周随访时间/月骨折影像学愈合时间/月1男52A1.2车祸骨钩,夹钳头髓钉341232男64A1.2平地跌倒骨钩头髓钉411233女57A1.2平地跌倒骨钩头髓钉421234女60A1.2车祸骨钩头髓钉42835男62A1.2车祸骨钩,剥离器头髓钉41636男68A1.2平地跌倒骨钩,剥离器头髓钉42123
1.2 骨折特征
所有患者均具有完整的影像学资料,包括X线片、CT扫描、二维及三维重建。总结骨折特征如下。(1) 属简单的两部分顺向股骨转子间骨折,形成头颈骨块和股骨干骨块,很少有其他的大块粉碎。(2) 前 方骨折线经转子间线到内侧的小转子中点平面(最突出的高点),将小转子几乎分成上下相等的两半。(3) 小转子近侧半与头颈骨块相连,有腰大肌腱附着。小转子远侧半与股骨干相连,有髂肌腱附着。(4) 后方骨折线经过转子窝和梨状窝的外侧,股骨颈后方皮质与转子区的结合部仍连续在一起,髋关节后侧的外旋小肌肉(梨状肌等),仍附着于近侧的头颈骨块上。(5) 近侧的头颈骨块具有典型的形态学特征,即含有一个向内下方延伸至小转子的长尖齿。(6) 头颈骨块的移位特征: 由于外旋小肌肉和腰大肌的牵拉,头颈骨块呈屈曲外旋外翻移位,即下方尖齿屈曲向前、骨折断面旋转向后、头颈骨块更加直立(外翻,颈干角更大)。(7) 股骨干的移位特征: 由于髂肌和臀中肌的牵拉,股骨干向上短缩、内旋移位。(8) 骨折具有典型的移位重叠关系: 头颈骨块的外上角,嵌插于股骨干近侧的前后皮质之间而产生骨性交锁;头颈骨块的内下角尖齿,骑跨于股骨干前方。(9) 附着于远侧股骨干小转子上的髂肌,嵌顿于头颈骨块和股骨干之间,阻碍二者的复位。(10) 附 着于转子间线内侧结节的髂骨韧带和前关节囊,也容易嵌入,形成软组织交锁,见图1。
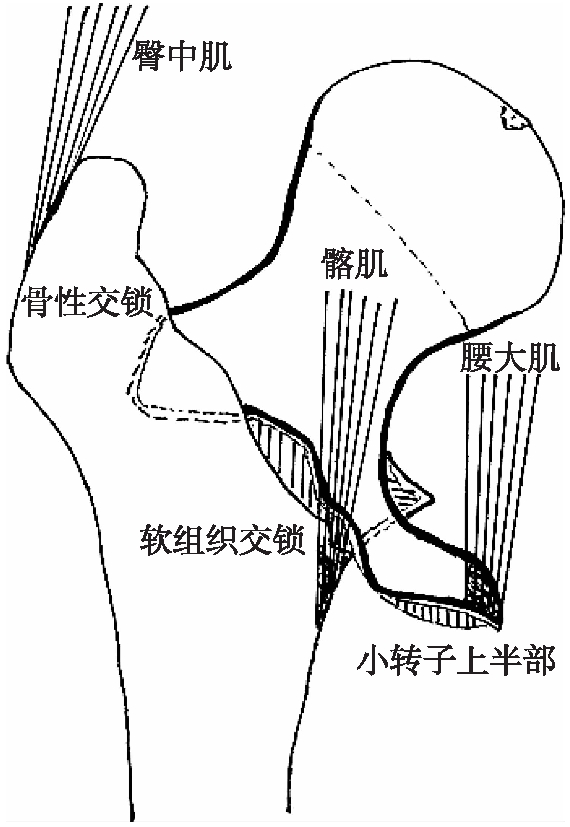
图1 小转子上下二分型的两部分股骨转子间骨折的移位特征
Fig.1 Schematic diagram to show the features of two-part pertrochanteric fractures with bisection of lesser trochanter
1.3 手术技巧
对具有这类形态和移位特征的股骨转子间骨折,由于骨性交锁和软组织交锁,闭合手法复位不会成功,不应浪费时间进行过多的尝试,造成不必要的二次损伤。而应直接选择有限的切开复位,再闭合插入头髓钉固定。
患者麻醉成功后,仰卧于骨科牵引床上。固定肢体后,置于自然张力状态,无须牵引。消毒铺巾前,先予以C臂机正侧位透视,了解骨折的当前错位状况。
在大转子隆起远侧、拟打入头颈螺钉(或螺旋刀片)的部位,做一长3~5cm的大腿外侧切口。切开皮肤、皮下组织和阔筋膜后,纵向牵拉分开股外侧肌,直达股骨干外侧。向两侧钝性扩大操作窗口后,伸入手指,从前方扪摸、探知骨折块的移位情况,并与术前的影像学分析作对比验证。
骨折的复位操作,必须在肢体松弛的状态下进行,详细步骤及注意事项如下。(1) 首先解除头颈骨块外上角与转子区皮质的骨性交锁: 将肢体外旋,在手指的扪摸引导下,用一把骨钩插入近侧骨折端,勾住股骨干前侧皮质后,向外侧牵拉并旋转撬拨,逐渐解除头颈骨块外上角的皮质嵌插交锁;注意禁用蛮力,防止造成进一步骨折(外侧壁、前壁)。(2) 在 外旋下牵引肢体,手指扪摸股骨干内侧断面的骨性隆起,感知是否有紧张的束带(止于转子间线内侧结节的髂骨韧带和前关节囊)和长条状的肌肉(止于小转子下半部的髂肌),可用长弯血管钳、骨膜剥离器或撬板拉钩尖齿,将其从骨折端剥离、隔开,或在手指的引导下用弯剪刀紧靠韧带、肌腱止点将其切断,确保头颈骨块与股骨干之间没有软组织嵌顿,解除弹性交锁。(3) 用手指探知头颈骨块向内前方翘起的皮质尖齿,插入骨钩将其向外下方牵拉,清理遇到的软组织阻隔。(4) 由于近侧的头颈骨块处于外旋位(后方梨状肌等的牵拉),远侧的肢体亦需在外旋的状态下进行牵引,才能使两者的前方骨折线相互靠近,皮质平坦、对齐。(5) 在切口近侧(或经皮)的股骨干皮质前部,向股骨颈打入1~2枚横向K针,维持临时复位,正侧位透视观察骨折复位情况,包括颈干角和前内侧皮质对位。(6) 在骨折获得满意的复位和临时固定后,可将肢体内旋内收至中立位,方便在大转子近侧的插钉切口,正确地找到大转子尖内侧壁,顺利进行头髓钉的插钉操作。(7) 临 时固定的K针,可能会占据部分内植物通道,阻碍主钉的插入或头颈骨块导针及螺旋刀片的打入,此时需将其拔出,用骨钩或剥离器或夹钳等维持头颈骨块的复位。(8) 头颈骨块的下方尖齿,仍有向前向内翘起移位的倾向,打入的1~2枚K针临时固定,往往难以维持头颈骨块皮质尖齿与股骨干皮质的平滑对位,因此在打入股骨头导针和螺旋刀片时,必须在手指的扪摸感知下,用剥离器或撬板拉钩将该尖齿砥住,维持平滑的皮质对位。(9) 在粗大的头颈内植物(拉力螺钉或螺旋刀片)打入之后,近侧的头颈骨块与远侧的股骨干之间即获得了牢靠的固定,头颈骨块的下方尖齿不再翘起。(10) 这种骨折线经过小转子中部、将其分成上下2块并分别与近远侧相连的股骨转子间骨折,由于骨性和软组织交锁,属于难复位的两部分骨折,骨折一经复位,再按常规方法完成头髓钉内固定,即具有良好的稳定性。
2 结 果
2.1 临床治疗效果
本组6例,均经略扩大的大腿外侧切口(3~4cm,螺旋刀片打入切口),在手指扪摸指引下,采用操作器械(骨钩、骨膜剥离器、长弯血管钳、组织剪、撬板拉钩等)进行骨折断端清理剥离、解除骨性交锁和软组织嵌顿,其中需剪断坚韧的髂股韧带2例、髂肌止点肌腱4例。术中透视骨折获得满意复位后,再按常规步骤插入头髓钉,完成内固定。利用术毕正侧位透视影像,按张世民等[1,3-4]提出的标准,评价骨折复位质量和术后稳定性。骨折复位质量评分5例达到4分(优秀),1例3分(可接受,扣分项目为前侧皮质对位负性);骨折术后稳定性评分,5例达到8分(优秀),1例达到7分(良好,扣分项目为前侧皮质对位负性)。
2.2 典型病例
病例1,患者64岁,男性。5年前有脑卒中,影响右侧肢体,经康复治疗后能够自己行走,但肌力略差。此次平地跌倒,发生右侧股骨转子间骨折,见图2。术前X线片示: 股骨转子间两部分骨折,小转子被骨折线平均分为上下2块,分别与头颈骨块和股骨干相连;3D-CT重建图像,显示典型的移位特征: 头颈骨块屈曲外旋,股骨干上移短缩,头颈骨块下方皮质尖齿骑跨于股骨干前方。采用Mimics软件模拟骨折复位,显示小转子从中部平分为上下两块。行头髓钉内固定手术。术中在肢体松弛的状态下,从螺旋刀片打入切口,在手指的扪摸指引下,先用骨钩解除外上角的骨性交锁,再用剪刀剪断紧张的髂股韧带和髂肌肌腱,解除软组织嵌顿造成的弹性交锁。在手指感知下,牵引、旋转肢体,用骨钩牵拉头颈骨块下方尖齿,头颈骨块与股骨干即能获得满意的复位(对线、皮质对位)。再按常规操作完成闭合插钉内固定,在打入股骨头导针和螺旋刀片的过程中,需牵拉骨钩维持头颈骨块的复位。
术毕正侧位透视影像,骨折复位良好,内固定位置满意。术后随访X线片,骨折复位质量优(4分),内固定稳定性优(8分)。术后3D-CT证实,前内下角获得皮质对皮质的可靠支撑。术后1周,患者在搀扶下可下地负重站立,练习行走。随访1年,骨折完全愈合,见图2。
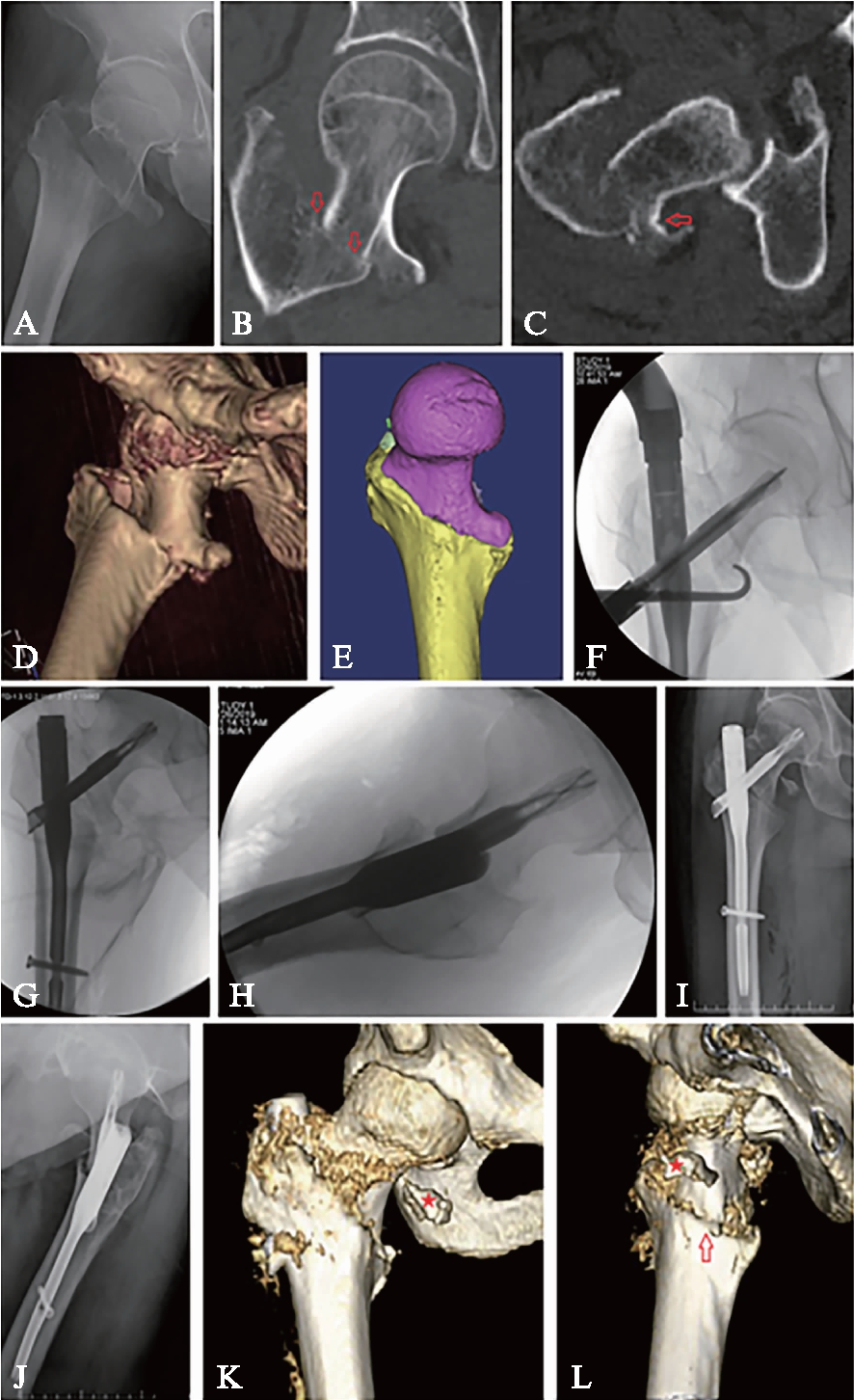
图2 典型病例1影像学资料
Fig.2 Radiographic images of case 1
A: 术前正位X线片;B: 冠状位CT示外上角骨性交锁(箭头);C: 横 断面CT示股骨颈后方皮质与转子区结构完整(箭头),外旋小肌肉牵拉,使头颈骨块外旋;D: 3D-CT重建图像;E: Mimics软件模拟骨折复位,显示小转子从中部平分为上下两块;F: 术中牵拉骨钩维持复位;G: 术毕正位透视;H: 术毕侧位透视;I: 术后2周正位X线片;J: 术后2周侧位X线片;K: 术后3D-CT前面观;L: 术后3D-CT内面观;★为小转子上半部骨块,从头颈骨块的下方皮质尖齿上游离脱落,由于腰大肌的牵拉而向前向上移位
病例2,患者62岁,男性。行走中被助动车撞倒,诊断为右侧小转子二分型股骨转子间骨折,见图3。经完善术前准备,伤后第2天在骨科牵引床上行头髓钉内固定术。术中先经螺旋刀片打入切口,伸入手指探知骨折端移位情况,解除外上角骨性交锁后,再清理头颈骨块与股骨干之间的软组织束缚,解除软组织交锁。在头颈骨块下方皮质尖齿的前内方,插入骨膜剥离器,以股外侧肌为支点,将头颈骨块向外下方撬拨推移,同时牵引、内旋肢体,使两者的前内侧皮质平滑对齐。用横向K针临时固定,骨折获得满意复位。再按常规方法进行闭合插钉操作。在打入头颈骨块导针和螺旋刀片的过程中,用骨膜剥离器抵住维持复位,防止术中丢失。
手术完毕进行透视,对骨折复位质量和内固定后的稳定性进行评分,均达到优秀。术后CT证实,前内下角两侧皮质获得端对端的解剖复位,有可靠的支撑砥住。术后1周,患者在搀扶下负重站立,练习行走。随访6个月,患者完全恢复骨折前功能,见图3。

图3 典型病例2影像学资料
Fig.3 Radiographic images of case 2
A: 骨折正位X线片;B: 冠状位CT二维图像;C: 3D-CT影像;D: 采用Mimics软件对骨折进行模拟复位后,显示小转子为上下二分型骨折;E: 骨折复位后,打入横向K针予以临时维持;F: 术毕正位透视;G: 术毕侧位透视;H: 术后正位X线片;I: 术后冠状位CT,显示远近皮质端端对位砥住
3 讨 论
随着社会老龄化的发展,股骨转子间骨折逐渐成为创伤骨科医生日常工作的主要内容之一。为了减轻疼痛、避免卧床并发症和恢复生活自理能力,目前对老年股骨转子间骨折均主张早期手术治疗[1-2]。骨折治疗的第一步是复位,获得良好的复位质量,是开展骨折内固定治疗的前提,也是影响治疗效果的最重要因素[3-4]。
3.1 难复位的股骨转子间骨折类型
英国Evans在其1949年股骨转子间骨折分类的经典文献中,就介绍了闭合手法操作难以复位的情况。从目前的临床资料看,大约有10%的病例,通过闭合手法操作难以获得满意的骨折复位。国内外不少学者曾总结难复型股骨转子间骨折的影像学特征,并尝试进行归纳分类,但其价值尚有待临床实践的检验[5-8]。
分析骨折难复位的原因,本课题组认为可概略的分为两大类。第一类是骨折端太过粉碎(如4部分、5部分骨折,全转子间骨折),各个骨性解剖结构之间相互分离、明显错位(冠状面、矢状面、横断面),骨块之间完全失去了软组织的铰链束缚。闭合手法复位时仅能操控远侧肢体(股骨干),力量传递不到头颈骨块,二者之间的对线对位往往难以成功。第二类是与小转子和髂腰肌结构有关的骨折类型,骨折并不十分粉碎,但是存在明显的骨性嵌插交锁和/或软组织嵌顿交锁。骨折复位时,仅仅通过手法操控远侧肢体(股骨干),仍不足以解锁,必须使用器械工具(实为人类手指的延长)伸入骨折端,通过直接作用于头颈骨块和/或股骨干的“巧劲”,如“提、拉、钩、压、顶、撬、扭”等,协同操作,才能解除交锁与嵌顿。
第二类包括4个亚型: (1) 小转子骨折分离(2007版AO/OTA分类的A2型),这本是易于复位的类型,但如果移位的小转子嵌于骨折端或髓腔,则阻碍头颈骨块与股骨干的复位;(2) 小转子全部与近侧的头颈骨块相连(2007版AO/OTA分类的A1.3型),髂腰肌通过小转子向前内侧牵拉头颈骨块,形成明显的屈曲移位畸形;(3) 小转子全部与远侧的股骨干相连,即发生股骨颈基底部骨折或两部分的高位股骨转子间骨折(2007版AO/OTA分类的A1.2型),由于两端的粗细不对等而难于复位;(4) 小转子被骨折线平均分为上下两部分,分别与近侧的头颈骨块和远侧的股骨干相连,形成特殊的小转子上下二分型股骨转子间两部分骨折,髂肌嵌顿在头颈骨块和股骨干之间,是其难复位的根本原因。
3.2 小转子二分型的股骨转子间两部分骨折
小转子是居于股骨头颈和股骨干之间后内侧拐角处的枢纽结构,有髂腰肌腱附着,对股骨转子间骨折的复位和稳定性,有着特殊的影响。一般来说,小转子骨折、分离移位后,由于消除了头颈骨块与股骨干之间的这一干扰因素,闭合手法复位反而更容易成功。但是,小转子完全连于股骨干(2007版的A1.2型,从小转子近侧骨折)、完全连于头颈骨块(A1.3型,从小转子远侧骨折)或分别连于头颈骨块和股骨干(从小转子中部骨折)均属难复位类型。
严格地说,小转子二分型的两部分股骨转子间骨折,既不属于AO/OTA-2007版分类的A1.2型,也不属于A1.3型。为了区别于前二者,姑且将其划分为A1.4型,因为其复位难度要高于前二者。然而,在AO/OTA-2018版分型中,小转子不再作为二级分类的标尺,两部分股骨转子间骨折均属A1.2型,而不论骨折线是在小转子上方、下方或经过小转子。
文献中对这类骨折的报道并不多,其发生率占整个股骨转子间骨折手术量的3%左右,多见于中年和相对年轻的老年人,很少超过70岁,见表2。1996年美国Moehring等[9]最早报道,在1990—1992的3年间,手术治疗112例股骨转子间骨折,有4例(3.6%)通过常规牵引和闭合手法操作不能复位。作者分析这些患者的术前X线片,发现均是简单的两部分骨折,很少粉碎,但骨折线经过小转子将其分为上下2个部分。术中发现髂腰肌嵌顿在头颈骨块与股骨干之间,必须通过手术解除软组织交锁后,骨折才能获得满意的复位。
2005年埃及Said等[10]报道,在4年的过程中遇到5例需要切开才能复位的两部分顺向股骨转子间骨折,小转子与远侧的股骨干相连,近侧的头颈骨块有一特征性的长尖齿(含小转子上部)。股骨干由于髂腰肌和臀中肌的牵拉,移位于髋关节囊的前方,致使髋关节前方隆起,显得“肿胀”十分明显。正位X线片显示股骨干向近侧骑跨移位,侧位X线片显示股骨干移位于头颈骨块的前方。作者介绍了术中的三步复位法: (1) 内收外旋下肢,放松髂腰肌腱;(2) 用一撬板拉钩,从股骨干内侧插入到下沉的股骨颈后方,以股骨干为支点,将头颈骨块向前方解锁撬出;(3) 再外展牵引和内旋,完成骨折复位。5例中有2例延迟手术的患者(分别为2、3周),需将髂腰肌腱从股骨干的小转子止点上切断,骨折才能复位。
2014年印度Sharma等[11]报道,在2年期间治疗的212例股骨转子间骨折中,有24例(11.3%)属于难复位者,均与小转子的干扰和影响有关。作者将其分为4组: (1) 简单二部分骨折,小转子连接于股骨干上,近侧头颈骨块交锁于远侧股骨干下方(3例);(2) 简单二部分骨折,小转子分裂成上下两块,近侧头颈骨块交锁于骨折端(3例);(3) 粉碎骨折,小转子骨块完全游离,陷落在骨折间隙中(6例);(4) 粉碎骨折,小转子骨块完全游离,近侧头颈骨块屈曲移位(12例)。可见,前两组的6例(2.8%)难复位骨折,均与小转子未完全分离及髂腰肌的牵拉、嵌顿有关。
2019年印度Chandak等[12]总结了2005—2017的12年间,手术治疗的924例股骨转子间骨折,发现20例(2.2%)属于难复位类型,均与小转子下部附着于远侧的股骨干,导致髂腰肌嵌顿于骨折间有关。作者发现,由于后方骨折线发生在梨状窝的外侧,髋关节的外旋小肌肉仍与头颈骨块相连,致使头颈骨块出现外旋畸形,在正位X线片上出现特征性的数字“3”(右侧肢体)或希腊字母“ε”(左侧肢体)影像。作者研究认为,出现这种特殊的“数字3/字母ε”影像,其原因是局部结构外旋导致的影像重叠。在干燥股骨标本的演示中可以发现,这种“数字3/字母ε”影像的近侧支为大转子的重叠影,中间接合部为梨状窝的重叠影,远侧支为转子间嵴和股骨颈的重叠影[13]。
表2 小转子二分型股骨转子间骨折的文献资料
Tab.2 Literature data of pertrochanteric fractures with bisecting lesser trochanter

作者、年代、国家n/N发生率内固定方式Moehring,1996,美国4/1123.6%动力髋螺钉DHSSaid,2005,埃及5—动力髋螺钉DHSSharma,2014,印度6/2122.8%动力髋螺钉DHSChandak,2019,印度20/9242.2%动力髋螺钉DHS本组6/3571.7%头髓钉PFNA,TFNA
3.3 形成小转子二分型骨折的原因
小转子呈椭圆的山包样隆起于股骨干的后内侧,有髂腰肌(腰大肌、髂肌)附着。2013年捷克Bartoska等[14]研究了50个人体标本,发现髂腰肌腱分二部分止于小转子(二止腱),圆形部分是腰大肌腱(psoas tendon),止于近侧的小转子尖;纵行部分是髂肌腱(iliacus tendon),从内侧包绕腰大肌腱止点后,继续向小转子基底的远侧延伸附着。2014年美国Philippon等[15]研究了53个标本,发现髂腰肌止点为单腱、双腱和三腱的出现率分别为28.3%,64.2%和7.5%(含髂肌副腱)。腰大肌腱总是居于最内侧,止于小转子尖端顶点。
2015年,美国Gómez-Hoyos等[16]采用10个新鲜人体标本,研究了小转子的形态和髂腰肌腱在小转子止点的足印分布。小转子尖的平均高度为(13.1±1.8)mm;小转子范围约(1042.3±335.8)mm2,其上下高度和前后宽度均在35mm左右。髂腰肌在小转子的腱止足印呈纵向的椭圆形,分布于小转子的前内侧区,在3个标本为单止腱,在7个标本(70%)为双止腱,近侧偏后的止点为腰大肌腱,远侧偏前的止点为髂肌腱。单独的腰大肌止腱范围平均为8.0mm×17.2mm,面积106.4mm2;单独的髂肌止腱范围平均为5.7mm×18.1mm,面积 81.5mm2;二者合计面积187.9mm2。腱止足印平均占小转子面积的19%。
软组织附着点界限之间的暴露部分称为裸区,是抵抗外力的软弱部位。裸区的存在,与骨折块的发生部位和扩展方向有关。小转子二分型骨折的发生,主要与髂腰肌的双腱性止点有关[17]。头颈骨块连带小转子的尖端部分,有止点更靠近侧和后方的腰大肌腱附着,牵拉其发生屈曲外旋内收移位;股骨干连带小转子下半部,有止点更靠远侧和前方的髂肌腱附着,牵拉其发生短缩上移和内收移位。
小转子上下二分型的两部分股骨转子间骨折,由于腰大肌和髂肌的分别牵拉,骨折具有典型的移位特征,闭合手法复位很难成功,为特殊的难复位骨折类型;术中只有解除了外上角的骨性交锁和内下角的软组织嵌顿,骨折才能获得满意的复位和内固定。
[1] 张世民.老年髋部转子间骨折[M].北京: 科学出版社,2019.
[2] 纪方,刘培钊,佟大可.股骨转子间骨折热点问题的探讨[J].中国骨伤,2017,30(7): 587-590.
[3] CHANG S M, ZHANG Y Q, MA Z, et al. Fracture reduction with positive medial cortical support: a key element in stability reconstruction for the unstable pertrochanteric hip fractures[J]. Arch Orthop Trauma Surg, 2015,135(6): 811-818.
[4] CHANG S M, HOU Z Y, HU S J, et al. Intertrochanteric femur fracture treatment in Asia: what we know and what the world can learn[J]. Orthop Clin North Am, 2020,51(2): 189-205.
[5] 王玮,刘利民,安帅,等.难复位型与易复位型股骨转子间骨折治疗的对比分析[J].北京医学,2015,37(11): 1052-1055.
[6] 赵鹏,李东亮,杨飞,等.难复位性股骨粗隆间骨折的影像学特点及手术疗效[J].中国骨伤,2016,29(8): 693-696.
[7] 佟大可,丁文彬,王光超,等.难复性股骨转子间骨折的临床分型与治疗[J].中华创伤骨科杂志,2017,19(2): 109-114.
[8] IKUTA Y, NAGATA Y, IWASAKI Y. Preoperative radiographic features of trochanteric fractures irreducible by closed reduction[J]. Injury, 2019,50(11): 2014-2021.
[9] MOEHRING H D, NOWINSKI G P, CHAPMAN M W, et al. Irreducible intertrochanteric fractures of the femur[J]. Clin Orthop Relat Res, 1997(339): 197-199.
[10] SAID G Z, FAROUK O, SAID H G. An irreducible variant of intertrochanteric fractures: a technique for open reduction[J]. Injury, 2005,36(7): 871-874.
[11] SHARMA G, GN K K, YADAV S, et al. Pertrochanteric fractures(AO/OTA 31-A1 and A2) not amenable to closed reduction: causes of irreducibility[J]. Injury, 2014,45(12): 1950-1957.
[12] CHANDAK R, MALEWAR N, JANGLE A, et al. Description of new “Epsilon sign” and its significance in reduction in highly unstable variant of intertrochanteric fracture[J]. Eur J Orthop Surg Traumatol, 2019,29(7): 1435-1439.
[13] AGRAWAL A. New “Epsilon” sign in “highly unstable” intertrochanteric fracture[J]. Eur J Orthop Surg Traumatol, 2020,30(3): 537-538.
[14] BARTOSKA R, BACA V, KACHLIK D, et al. The correlation between muscles insertions and topography of break lines in pertrochanteric fractures: a comprehensive anatomical approach of complex proximal femur injuries[J]. Surg Radiol Anat, 2013,35(10): 957-962.
[15] PHILIPPON M J, DEVITT B M, CAMPBELL K J, et al. Anatomic variance of the iliopsoas tendon[J]. Am J Sports Med, 2014,42(4): 807-811.
[16] G MEZ-HOYOS J, SCHRÖDER R, PALMER I J, et al. Iliopsoas tendon insertion footprint with surgical implications in lesser trochanterplasty for treating ischiofemoral impingement: an anatomic study[J]. J Hip Preserv Surg, 2015,2(4): 385-391.
MEZ-HOYOS J, SCHRÖDER R, PALMER I J, et al. Iliopsoas tendon insertion footprint with surgical implications in lesser trochanterplasty for treating ischiofemoral impingement: an anatomic study[J]. J Hip Preserv Surg, 2015,2(4): 385-391.
[17] POLSTER J M, ELGABALY M, LEE H, et al. MRI and gross anatomy of the iliopsoas tendon complex[J]. Skeletal Radiol, 2008,37(1): 55-58.