妊娠中期引产的原因主要包括胎儿畸形和意外妊娠。随着产前诊断技术不断的提高和多重社会因素的影响,中期妊娠引产率呈逐年上升趋势。妊娠不足28周,胎盘下缘若达到或覆盖宫颈内口则称为胎盘前置状态[1]。妊娠中期引产时,胎盘前置易导致产时产后大出血、弥散性血管内凝血、子宫切除等不良结局,严重时甚至危及患者生命。对于妊娠≤14周的前置胎盘状态患者,由于胎儿及宫腔容量比较小,在有所准备的情况下可实施紧急钳夹术,止血较易。因此对于妊娠>14周的前置胎盘状态患者,引产出血风险将上升,甚至需要输血治疗,临床上需谨慎处理[2]。目前药物引产方式包括羊膜腔内注射依沙丫啶配伍米非司酮、肌内注射天花粉、口服米非司酮配伍米索前列醇等引产方案。各种药物引产方法的成功率都难以达到100%,并且各有利弊,以羊膜腔内注射乳酸依沙丫啶配伍米非司酮引产成功率最高[2]。目前国内外对前置胎盘状态妊娠中期引产的危险因素的研究中仅有极少数探讨胎盘附着位置对引产结局的影响。因此,本研究回顾性分析2003年12月—2019年12月上海交通大学医学院附属国际和平妇幼保健院收治的103例胎盘前置状态中期妊娠引产孕妇(孕周为16~26周)的临床资料,旨在探讨胎盘附着部位对前置胎盘状态妊娠中期引产结局的影响。
1 资料与方法
1.1 研究对象
收集2003年12月—2019年12月上海交通大学医学院附属国际和平妇幼保健院收治的103例胎盘前置状态中期妊娠引产孕妇的临床资料,其中因社会因素引产70例,医源性引产33例(母体因素3例,胎儿因素30例),孕周为16~26周,均为自然受孕及单胎。诊断依据超声检查,所有患者术前均未发现胎盘粘连/植入可能。所有患者均无禁忌证,引产前详细告知引产风险,并签署知情同意书。引产符合伦理学要求。病例分组: (1) 按照胎盘附着部位进行分组,前壁胎盘组(A组,47例)和后壁胎盘组(B组,56例);(2) 根据有无剖宫产史,将A组分为A1组(无剖宫产史,30例)和A2组(有剖宫产史,17例)。
1.2 引产方法
全部103例患者均进行了利凡诺尔羊膜腔注射配伍米非司酮引产: 依沙吖啶(广西和丰药业)100mg,羊膜腔内注射,联合米非司酮(上海新华联药业)促宫颈成熟(100mg,每日1次,持续2d)。利凡诺尔羊膜腔注射72h后胎儿未娩出为引产失败,改用其他方式。胎儿娩出后1h,胎盘未娩出者,行钳胎盘术。
1.3 观察指标
记录所有孕妇入院时基本情况,包括年龄、孕周、孕次、产次、流产次数、剖宫产史、宫腔操作史、胎盘附着部位及胎盘类型等。引产结局包括引产成功率、引产出血量、引产时间(给药时间到胎儿娩出时间)、住院时间、输血率、胎盘植入性疾病(placenta accreta spectrum disorders, PAS)发生率、子宫及软产道裂伤发生率、感染率等。宫腔操作史指的是除外人工流产、流产后清宫的宫腔操作,如刮宫,息肉摘除等。引产时出血量≥300mL,诊断为引产出血。
1.4 统计学方法
使用SPSS 22.0统计学软件进行临床数据统计学分析,计量资料以![]() 表示,组间比较采用t检验。计数资料采用率(%)表示,组间比较采用χ2检验或Fisher精确概率法。两组间高危因素比较采用多因素方差分析。P<0.05为差异有统计学意义。
表示,组间比较采用t检验。计数资料采用率(%)表示,组间比较采用χ2检验或Fisher精确概率法。两组间高危因素比较采用多因素方差分析。P<0.05为差异有统计学意义。
2 结 果
2.1 A组和B组基本情况比较
两组患者均无宫腔操作史,年龄、孕周、孕次、产次、流产次数、前次剖宫产史、胎盘类型及引产原因比较,差异均无统计学意义(P>0.05),见表1。进一步将导致前置胎盘发生的高危因素[3-5](年龄、孕次,剖宫产史、流产史)纳入控制变量对两组患者进行多因素方差分析,差异均无统计学意义(P>0.05),见表2。
表1 A组和B组患者基本情况比较
Tab.1 Comparison of baseline characteristics between group A and group B
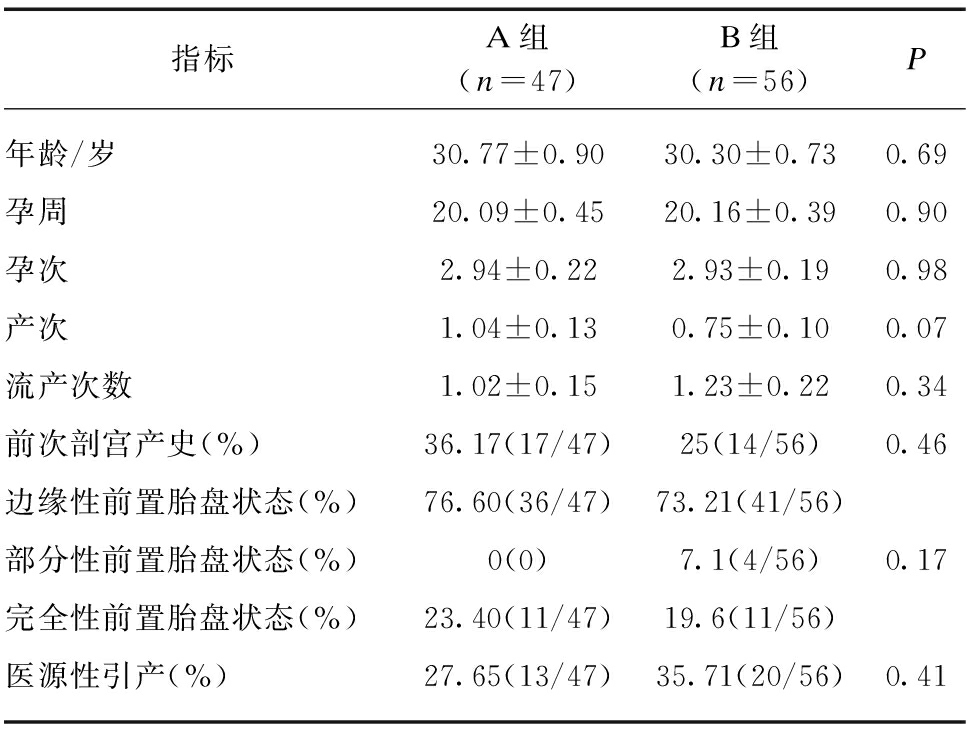
指标A组(n=47)B组(n=56)P年龄/岁30.77±0.9030.30±0.730.69孕周20.09±0.4520.16±0.390.90孕次2.94±0.222.93±0.190.98产次1.04±0.130.75±0.100.07流产次数1.02±0.151.23±0.220.34前次剖宫产史(%)36.17(17/47)25(14/56)0.46边缘性前置胎盘状态(%)76.60(36/47)73.21(41/56)部分性前置胎盘状态(%)0(0)7.1(4/56)0.17完全性前置胎盘状态(%)23.40(11/47)19.6(11/56)医源性引产(%)27.65(13/47)35.71(20/56)0.41
表2 A组和B组患者高危因素比较
Tab.2 Comparison of risk factors between group A and group B
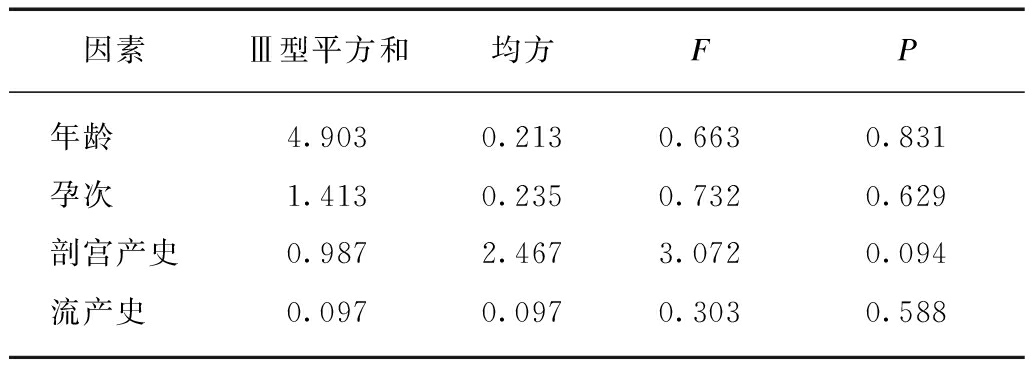
因素Ⅲ型平方和均方FP年龄 4.9030.2130.6630.831孕次 1.4130.2350.7320.629剖宫产史0.9872.4673.0720.094流产史 0.0970.0970.3030.588
2.2 A组和B组引产情况比较
两组患者均无子宫及软产道裂伤,住院时间、出血量、输血率比较,差异均有统计学意义(P<0.05);引产时间、引产成功率、感染发生率及PAS发生率比较,差异无统计学意义(P>0.05),见表3。
表3 A组和B组患者引产情况比较
Tab.3 Comparison of outcomes between group A and group B

引产情况A组(n=47)B组(n=56)P引产时间/h44.92±1.7541.33±1.690.15引产成功率(%)82.98(39/47)85.71(48/56)0.78住院时间/d13.67±1.717.57±0.570.005出血量/mL477.3±173.6111.8±28.230.01输血率(%)17.02(8/47)3.57(2/56)0.04感染发生率(%)8.51(4/47)3.57(2/56)0.40PAS发生率(%)31.91(15/47)23.21(13/56)0.38
2.3 A1组和A2组基本情况比较
两组患者年龄、孕周、孕次、产次、流产次数、胎盘类型比较,差异均无统计学意义(P>0.05),见表4。
表4 A1组和A2组患者基本情况比较
Tab.4 Comparison of baseline characteristics between group A1 and group A2
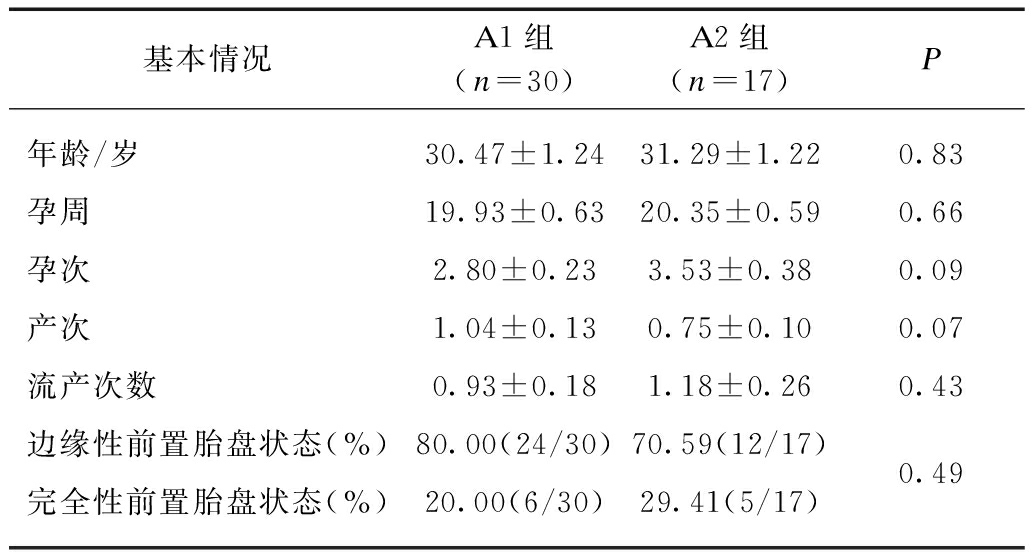
基本情况A1组(n=30)A2组(n=17)P年龄/岁30.47±1.2431.29±1.220.83孕周19.93±0.6320.35±0.590.66孕次2.80±0.233.53±0.380.09产次1.04±0.130.75±0.100.07流产次数0.93±0.181.18±0.260.43边缘性前置胎盘状态(%)80.00(24/30)70.59(12/17)完全性前置胎盘状态(%)20.00(6/30)29.41(5/17)0.49
2.4 A1组和A2组引产情况比较
两组患者引产成功率、住院时间、出血量、输血率及PAS发生率比较,差异均有统计学意义(P<0.05);引产时间及感染发生率比较,差异无统计学意义(P>0.05),见表5。
表5 A1组和A2组患者引产情况比较
Tab.5 Comparison of outcomes between group A1 and group A2
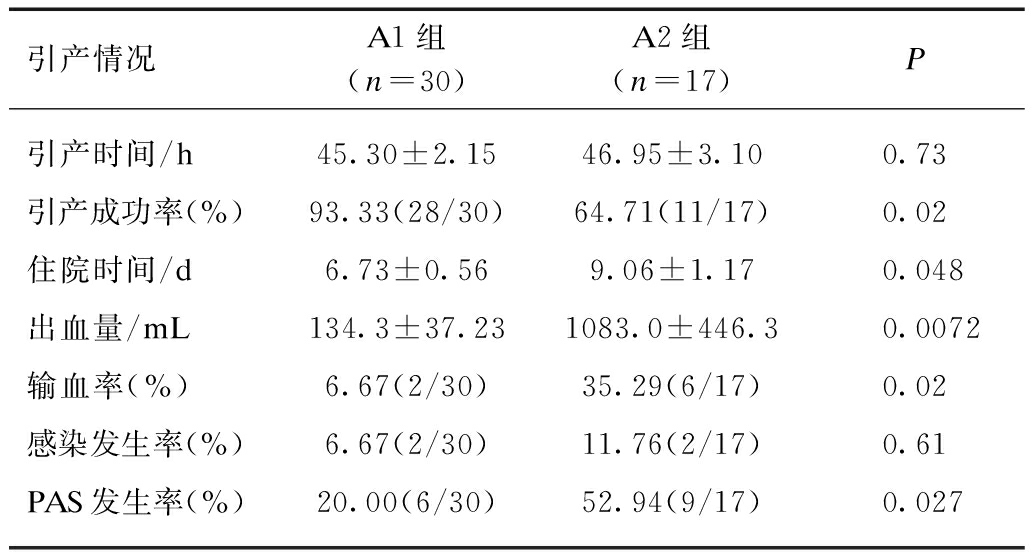
引产情况A1组(n=30)A2组(n=17)P引产时间/h45.30±2.1546.95±3.100.73引产成功率(%)93.33(28/30)64.71(11/17)0.02住院时间/d6.73±0.569.06±1.170.048出血量/mL134.3±37.231083.0±446.30.0072输血率(%)6.67(2/30)35.29(6/17)0.02感染发生率(%)6.67(2/30)11.76(2/17)0.61PAS发生率(%)20.00(6/30)52.94(9/17)0.027
2.5 A组和B组引产失败情况
本研究中共有16例引产失败患者,A组8例,B组8例,其中A1组2例,A2组6例。出血>300mL且需输血者有5例,A2组4例,B组1例,见表6。
表6 引产出血(>300mL)患者引产情况
Tab.6 Hemorrhage in patients with placenta previa

3 讨 论
胎盘前置状态是指孕周<28周时,胎盘位置比较低。胎盘下缘达到或覆盖宫颈内口,但是尚不足以被诊断为前置胎盘,因为随着妊娠周数的增加,胎盘位置可能慢慢上移,甚至恢复至胎盘正常位置[6]。胎盘前置状态的病因迄今尚不明确,研究表明胎盘迁移、年龄、孕次,剖宫产史、宫腔操作史、流产史、辅助生殖技术及多胎妊娠等临床因素均可能是导致前置胎盘发生的高危因素[3-5]。有研究表明,附着于前壁的胎盘发生胎盘前置的可能性小于附着于后壁的胎盘[7],这可能由于前壁胎盘移行速度最快[8]。前置胎盘附着于子宫前壁可能与多产或多次剖宫产有关。人工流产后,胎盘的附着部位主要在子宫后壁,这可能是因为在人工流产手术实施过程中,孕妇子宫后壁更难进行搔刮等操作所致[9-14]。
附着于前壁的前置胎盘患者的母儿并发症发生率显著高于附着于后壁者。Lin等[13]研究表明,在前置胎盘孕妇中,胎盘附着于前壁者的胎儿出生孕周、胎儿出生体重、胎儿Apgar评分较低,住院时间延长,产前和产后出血率、输血率和子宫切除率显著增高。本研究发现,前壁胎盘组患者住院时间显著延长,出血量及输血率亦显著增高。引产出血量多且需要输血的患者中,前壁胎盘者占4例,后壁胎盘仅为1例。
凶险性前置胎盘是指既往有剖宫产史或子宫肌瘤剔除史,再次妊娠时为前置胎盘,且胎盘附着于原手术瘢痕部位者[6]。凶险性前置胎盘者引产后出血风险显著增加,严重甚至危及产妇生命,从而子宫切除概率随之增加[15-17]。本研究进一步将前壁胎盘组患者进一步分为非凶险性前置胎盘状态和凶险性前置胎盘状态两组,比较发现凶险性前置胎盘状态患者引产成功率显著降低,住院时间显著延长,出血量、输血率及PAS发生率显著增高。4例引产出血的前壁胎盘患者,均为凶险性前置胎盘,其中3例患者行全子宫切除术,术中均见胎盘部分粘连植入子宫壁。凶险性前置胎盘发生胎盘粘连和胎盘植入风险显著增高,更易出现胎盘剥离困难,这可能是因为当胎盘覆盖瘢痕处时,绒毛膜的侵袭性增强,发生瘢痕处植入的概率大幅度增加[18]。胎盘因素(如胎盘粘连)是中期妊娠引产后出血最主要高危因素[19]。
本研究中引产出血且需要输血者5例,3例前壁胎盘患者及1例后壁胎盘患者术中均发现胎盘粘连和/或植入子宫壁。该5例患者术前仅行B超检查且未提示有明显植入可能。超声检查具有操作简单,无创性及实时性的特点,是临床判定胎盘位置及有否植入的首选方法。但是当合并如孕妇腹部脂肪较厚、胃肠道气体较多及后壁胎盘时等因素时,超声就难以准确评估胎盘植入程度。MRI具有成像范围大和组织分辨率高的特点,对胎盘检测时无任何限制,诊断结果更加准确和客观[20]。因此,建议在对胎盘附着于前壁的胎盘前置状态妊娠中期孕妇,尤其是凶险性前置胎盘状态妊娠中期孕妇,以及具有多次人流史的后壁胎盘孕妇,引产前需行MRI检查判断胎盘情况,临床上制定相应的干预措施,减少不良结局的发生。
综上所述,胎盘附着部位与前置胎盘状态妊娠中期引产不良结局存在相关性,尤其是凶险性前置胎盘状态患者病情更为严重,临床治疗更为棘手,应引起额外重视,引产前需要进行充分的评估及准备、多学科的合作(麻醉科及重症监护室)、充分的医患沟通,尽可能减少并发症,降低子宫切除率。
[1] 中华医学会妇产科学分会产科学组.前置胎盘的临床诊断与处理指南[J].中华妇产科杂志,2013,48(2): 148-150.
[2] 彭巧珍,张卫社.孕中期前置胎盘状态引产相关问题[J].中华产科急救电子杂志,2015,4(2): 77-80.
[3] SENKORO E E, MWANAMSANGU A H, CHUWA F S, et al. Frequency, risk factors, and adverse fetomaternal outcomes of placenta previa in northern Tanzania[J]. J Pregnancy, 2017,2017: 5936309.
[4] 严瑾,孔祥,唐丽娟,等.前置胎盘高危因素的研究进展[J].中华妇幼临床医学杂志(电子版),2016,12(4): 468-470.
[5] FENG Y, LI X Y, XIAO J, et al. Relationship between placenta location and resolution of second trimester placenta previa[J]. J Huazhong Univ Sci Technol Med Sci, 2017,37(3): 390-394.
[6] 谢幸,孔北华,段涛.妇产科学[M].9版.北京: 人民卫生出版社,2018: 147-150.
[7] SEKIGUCHI A, NAKAI A, KAWABATA I, et al. Type and location of placenta previa affect preterm delivery risk related to antepartum hemorrhage[J]. Int J Med Sci, 2013,10(12): 1683-1688.
[8] CHO J Y, LEE Y H, MOON M H, et al. Difference in migration of placenta according to the location and type of placenta previa[J]. J Clin Ultrasound, 2008,36(2): 79-84.
[9] JANG D G, WE J S, SHIN J U, et al. Maternal outcomes according to placental position in placental previa[J]. Int J Med Sci, 2011,8(5): 439-444.
[10] JAUNIAUX E, ALFIREVIC Z, BHIDE A G, et al. Placenta praevia and placenta accreta: diagnosis and management: green-top guideline no.27a[J]. BJOG, 2019,126(1): e1-e48.
[11] 陈汉青,邹粟花,杨建波,等.前置胎盘附着位置对剖宫产后再次妊娠母婴结局的影响[J].中华产科急救电子杂志,2013,2(3): 198-201.
[12] 杨春玲,金万里,曾令芳.剖宫产后再次妊娠前置胎盘附着位置对母婴结局的影响[J].安徽医学,2018,39(6): 690-692.
[13] LIN J, GU W, SONG M F, et al. Effect of site of placentation on pregnancy outcomes in patients with placenta previa[J]. PLoS One, 2018,13(7): e0200252.
[14] 黄德琼.人工流产后妊娠前置胎盘附着部位特点分析[J].母婴世界,2016(2): 7.
[15] 李素霞,杜丹丽,王立群,等.胎盘附着部位与凶险性前置胎盘产后出血的相关性及其危险因素分析[J].疑难病杂志,2019,18(4): 388-391.
[16] 王海霞,陈先侠,蒋晓敏.前置胎盘患者胎盘附着部位与前次手术瘢痕关系对妊娠结局的影响[J].中国妇幼保健,2019,34(10): 2195-2197.
[17] 周荣生,曹振平.完全性前置胎盘中胎盘主体附着位置对母儿预后的影响[J].中国计划生育和妇产科,2019,11(3): 41-44,48.
[18] 刘芳,李鑫,胡德凤,等.胎盘主体附着位置对凶险型前置胎盘患者术中出血量及术后并发症的影响[J].疑难病杂志,2019,18(7): 701-704.
[19] 盛青菁,王蓓颖,车映,等.中期妊娠羊膜腔内注射依沙吖啶引产出血的高危因素[J].同济大学学报(医学版),2019,40(3): 370-375.
[20] 柳荣荣,邢炯,范嘉晨,等.MRI诊断胎盘植入的应用进展[J].国际医学放射学杂志,2019,42(6): 696-699.