妊娠合并急性胰腺炎(acute pancreatitis in pregnancy, APIP)是一种罕见的妊娠期急腹症,主要症状多为急性发作的上腹部疼痛,常伴有恶心呕吐。APIP的发病率较低,国内外报道其发病率为0.01%~0.1%,最常见的病因是胆结石(65%~100%),酗酒(5%~10%),特发性(15%)和家族性高三酰甘油血症(5%)[1]。文献提示高脂血症引起的APIP的发病率虽然低,但是预后非常差。高脂血症性胰腺炎比胆道疾病引起的胰腺炎更容易诱发严重的并发症[2],易合并子痫前期,妊娠高血压伴有溶血、肝酶升高及血小板减少综合征(hemolytic anemia, elevated liver function and low platelet count syndrome, HELLP)等并发症,可能导致胰腺病变坏死、脓肿、多器官功能障碍,对母亲及胎儿生命安全构成严重威胁[2-3]。
由于诊断技术的进步,治疗方法的规范,母婴死亡率近年来均显著下降[3-4]。本文收集同济大学附属第一妇婴保健院近年来收治的42例APIP患者的临床资料,进行回顾性分析,探讨病因,总结并分享临床经验。
1 资料与方法
1.1 研究对象
纳入2013年1月—2019年12月同济大学附属第一妇婴保健院收治的42例APIP患者,均在妊娠期及产后1周内确诊为急性胰腺炎(acute pregnancy, AP)。收集患者的一般临床资料、实验室检查结果、影像学结果、产妇的年龄、BMI、发病孕周及母儿结局。
1.2 诊断标准
采用《急性胰腺炎诊治指南(2014年)》[5]对AP患者进行病情程度分级,临床上符合以下3项中的2项即可诊断。(1)与AP相符的腹痛(急性、突发、持续、剧烈的上腹部疼痛,常向背部放射);(2)血 清淀粉酶和/或脂肪酶活性>3倍正常上限值;(3)腹部影像学检查符合AP的影像学改变。根据Balthazar CT评级和改良Marshall评分系统,将APIP分为轻症急性胰腺炎(mild acute pancreatitis, MAP)组、中重症急性胰腺炎(moderately severe acute pancreatitis, MSAP)组和重症急性胰腺炎(severe acute pancreatitis, SAP)组。高脂血症性胰腺炎(hyperlipidemia pancreatitis, HLP)的诊断依据: 在排除胆源性、酒糟性等常见胰腺炎致病因素后,急性胰腺炎合并静脉乳糜状血或血三酰甘油>11.3mmol/L,即可明确诊断。
1.3 检查和治疗措施
所有患者均及时完成实验室和影像学检查,并根据检查结果评估胰腺炎病情严重程度。进行禁食、禁水,胃肠减压,抑制胃酸分泌,液体复苏、维持电解质平衡、肠外和肠内营养支持,采用广谱抗生素抗感染治疗,常规进行胎心监护和胎儿生物物理评分,以及对症支持治疗等。请消化内科、普外科、重症产科等多学科积极协作治疗,有局部并发症者继发感染或产生压迫症状,请外科手术治疗;对于高脂血症患者,联合应用小剂量肝素和胰岛素;对于重症患者,请外科、ICU协作治疗;发生胎儿宫内窘迫时,及时终止妊娠。
1.4 研究方法
分析APIP的发病特征、病因、病情严重程度和母婴结局。由于样本量较小,为了统计学分析的需要,将42例APIP患者按病因分成高脂血症性和特发性以及胆源性,按病情严重程度分成MAP和MSAP以及SAP,按妊娠结局分成足月自然分娩和异常分娩(自然流产和终止妊娠),按胎儿分成正常妊娠和异常妊娠(宫内窘迫和死胎)。
1.5 统计学处理
应用SPSS 18.0软件进行统计学分析。对于正态分布的连续变量数据以![]() 表示,采用t检验,非正态分布的连续性变量的数据以四分位数(P25,P75)表示,率的比较采用χ2检验。P<0.05为差异有统计学意义。
表示,采用t检验,非正态分布的连续性变量的数据以四分位数(P25,P75)表示,率的比较采用χ2检验。P<0.05为差异有统计学意义。
2 结 果
2.1 发病人群的人口学特征
42例APIP患者中,发病年龄为19~36岁,平均发病年龄为(28.7±4.2)岁;其中经产妇14例,初产妇28例;均为单胎妊娠。根据发病孕周分组,42例AP患者中,4例发生在孕中期(12~28周),均为MAP;38例发生在孕晚期(>28周,90.47%),其中MAP 20例,MSAP 14例,SAP 4例;无妊娠早期和产后发病。根据疾病的严重程度分组,42例AP患者中,MAP 24例(57.14%),MSAP 14例(33.33%),4例为SAP(9.52%),见表1。
表1 按照病因分组及相关因素
Tab.1 Severity of the disease and related factors ![]()
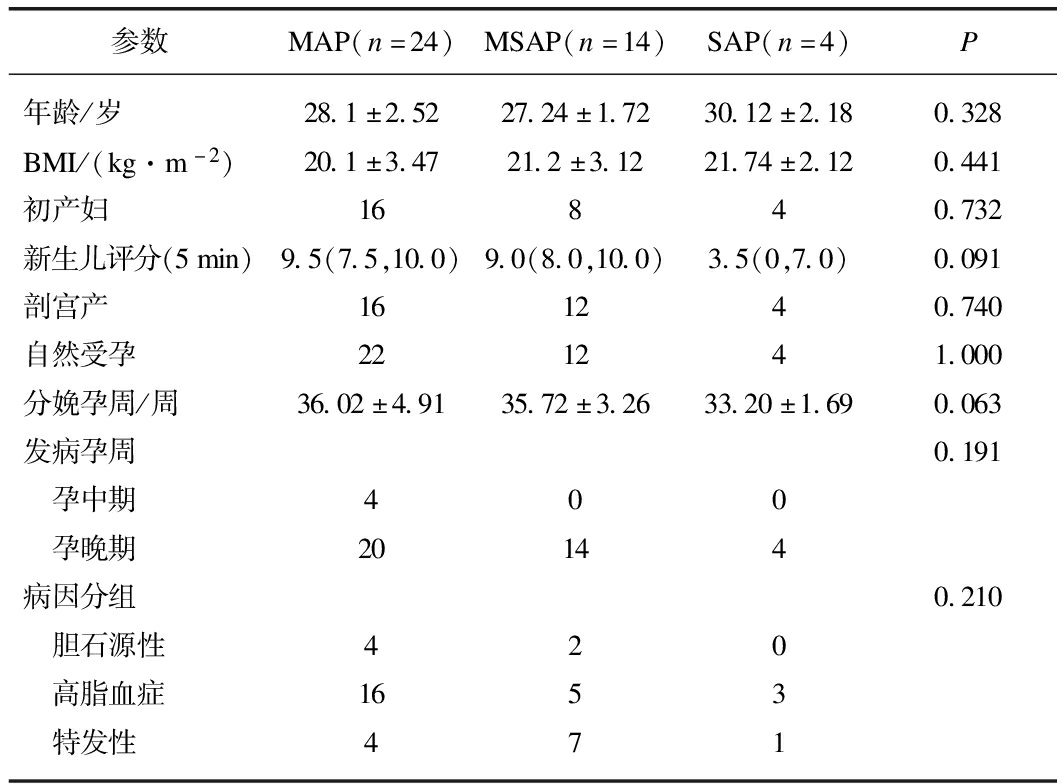
参数MAP(n=24)MSAP(n=14)SAP(n=4)P年龄/岁28.1±2.5227.24±1.7230.12±2.180.328BMI/(kg·m-2)20.1±3.4721.2±3.1221.74±2.120.441初产妇16840.732新生儿评分(5min)9.5(7.5,10.0)9.0(8.0,10.0)3.5(0,7.0)0.091剖宫产161240.740自然受孕221241.000分娩孕周/周36.02±4.9135.72±3.2633.20±1.690.063发病孕周0.191 孕中期400 孕晚期20144病因分组0.210 胆石源性420 高脂血症1653 特发性471
2.2 影像学诊断
本次42例AP患者入院后均完成超声检查,18例行MRI,22例于产后行CT;全部行胎心监护无应激试验(non stimulating experiment, NST)。B超诊断的正确率偏低,仅为38%,其中发现腹腔积液4例,胰腺增大6例,胰腺周围渗出4例,胰腺回声不均匀2例。彩超发现胆囊息肉2例,胆囊结石3例,胆囊微沉积1例。产前MRI和产后CT准确率均为100%,18例产前MRI发现12例胰腺不同部位存在轻度水肿伴或不伴有胰腺周围渗出,诊断为渗出性胰腺炎;6例发现胰腺肿大伴或不伴有胰腺周围渗出;部分出现胸腔积液或腹腔积液,或右侧肝肾隐窝积液。CT为产后进行,5例观察到胰腺头部及钩突密度欠均伴周围渗出,伴或者不伴有少量腹水或者胸腔积液;8例发现胰腺周围渗液伴或不伴有腹腔积液;9例发现胰腺肿胀,胰周及腹膜后渗出积液,连续的CT可观察到积液的减少。
2.3 实验室检查指标与疾病严重程度关系
本次42例AP患者中,血淀粉酶>正常值上限3倍的有36例(85.71%),血淀粉酶和尿淀粉酶的检测结果具有一致性。其中SAP组的血淀粉酶、尿淀粉酶、CRP明显高于MSAP和MAP组,血钙值低于MSAP和MAP组。MAP、MSAP和SAP 3组中的血、尿淀粉酶、CRP和血钙差异均有统计学意义(P<0.05)。白细胞、胆固醇、三酰甘油、血糖和血小板在MAP、MSAP和SAP 3组中的差异均无统计学意义,见表2。
表2 不同严重程度APIP的血清学指标比较
Tab.2 Clinical data and blood testing results ![]()
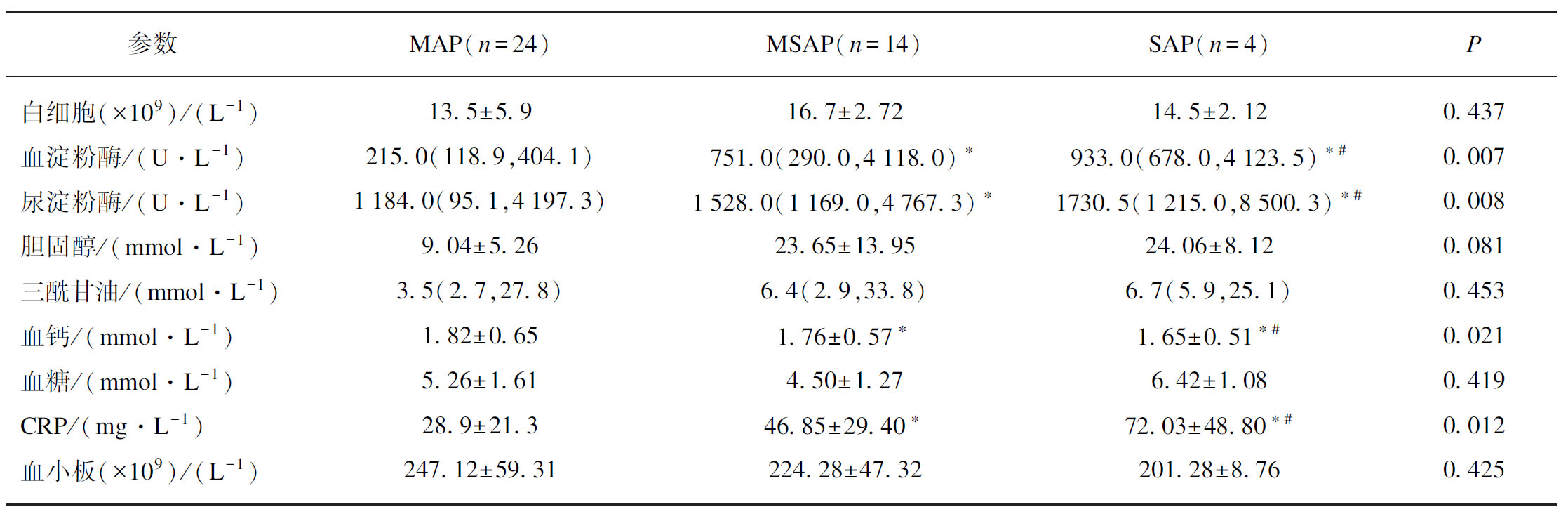
参数MAP(n=24)MSAP(n=14)SAP(n=4)P白细胞(×109)/(L-1)13.5±5.916.7±2.7214.5±2.120.437血淀粉酶/(U·L-1)215.0(118.9,404.1)751.0(290.0,4118.0)∗933.0(678.0,4123.5)∗#0.007尿淀粉酶/(U·L-1)1184.0(95.1,4197.3)1528.0(1169.0,4767.3)∗1730.5(1215.0,8500.3)∗#0.008胆固醇/(mmol·L-1)9.04±5.2623.65±13.9524.06±8.120.081三酰甘油/(mmol·L-1)3.5(2.7,27.8)6.4(2.9,33.8)6.7(5.9,25.1)0.453血钙/(mmol·L-1)1.82±0.651.76±0.57∗1.65±0.51∗#0.021血糖/(mmol·L-1)5.26±1.614.50±1.276.42±1.080.419CRP/(mg·L-1)28.9±21.346.85±29.40∗72.03±48.80∗#0.012血小板(×109)/(L-1)247.12±59.31224.28±47.32201.28±8.760.425
SAP组与MAP组比较,*P<0.05;SAP组与MSAP组比较,#P<0.05
2.4 病因与基本严重程度关系
根据病因分组,42例AP患者中,胆源性6例(14.29%),HLP 24例(57.14%),特发性AP 12例(28.57%)。胆石症AP患者大部分为MAP;24例HLP患者中16例为MAP;5例为MSAP,3例为SPA,见表3。此外,脂肪肝患者比例为41.6%(表格未显示)。
HLP组的三酰甘油和胆固醇明显高于胆源性AP组和特发性AP组,差异有统计学意义(均P<0.05)。白细胞、血淀粉酶、尿淀粉酶、血糖、血小板和CRP在3组间的差异没有统计学意义,见表3。
表3 不同病因的实验室检查比较
Tab.3 Blood test results of APIP with different causes ![]()
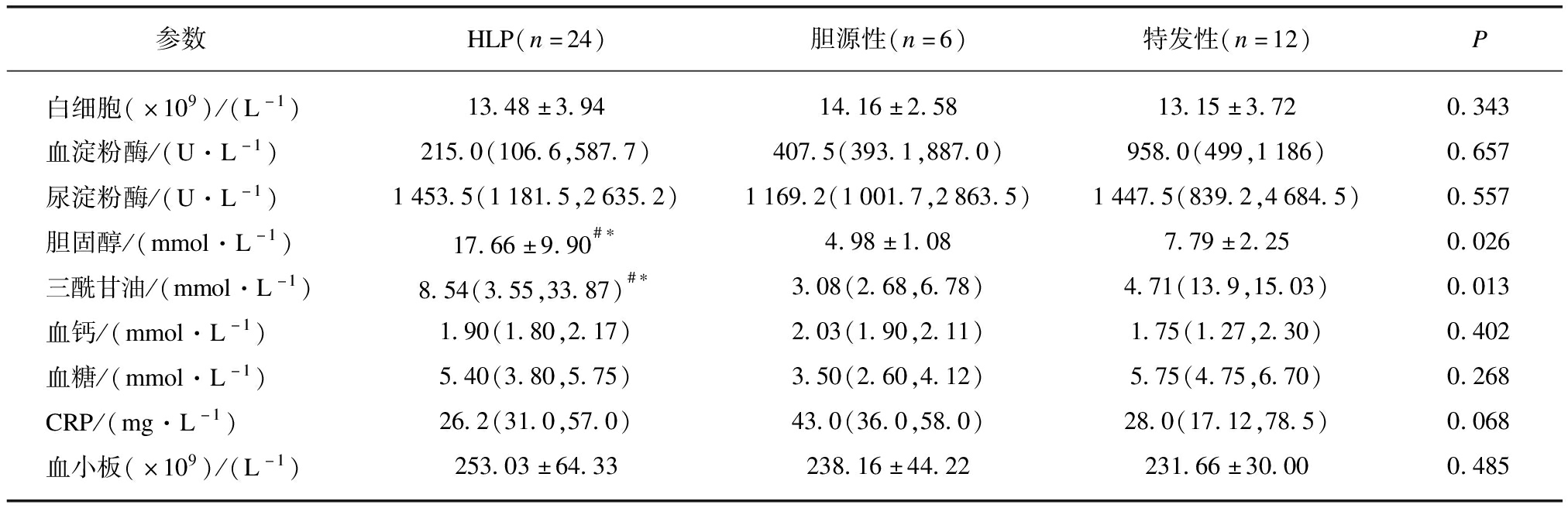
参数HLP(n=24)胆源性(n=6)特发性(n=12)P白细胞(×109)/(L-1)13.48±3.9414.16±2.5813.15±3.720.343血淀粉酶/(U·L-1)215.0(106.6,587.7)407.5(393.1,887.0)958.0(499,1186)0.657尿淀粉酶/(U·L-1)1453.5(1181.5,2635.2)1169.2(1001.7,2863.5)1447.5(839.2,4684.5)0.557胆固醇/(mmol·L-1)17.66±9.90#∗4.98±1.087.79±2.250.026三酰甘油/(mmol·L-1)8.54(3.55,33.87)#∗3.08(2.68,6.78)4.71(13.9,15.03)0.013血钙/(mmol·L-1)1.90(1.80,2.17)2.03(1.90,2.11)1.75(1.27,2.30)0.402血糖/(mmol·L-1)5.40(3.80,5.75)3.50(2.60,4.12)5.75(4.75,6.70)0.268CRP/(mg·L-1)26.2(31.0,57.0)43.0(36.0,58.0)28.0(17.12,78.5)0.068血小板(×109)/(L-1)253.03±64.33238.16±44.22231.66±30.000.485
HLP组与胆源性组比较,#P<0.05;HLP组与特发性组比较,*P<0.05
2.5 妊娠结局与病情严重程度关系
本研究中42例APIP孕妇经治疗均痊愈。3例APIP孕妇因合并子痫前期,新生儿重度窒息;1例APIP孕妇因胎儿宫内窘迫,于32周紧急剖宫产,新生儿因脑出血于出生1周后死亡。剖宫分娩32例,顺产10例。MAP患者治疗后继续妊娠至足月分娩;MSAP因胎儿宫内窘迫,行急诊剖宫术;SAP患者子代评分较差,4例SAP患者Apgar评分分别为0-3-3、0-3-3、0-3-3、7-8-8,均为急诊剖宫产,见表4。
表4 妊娠结局与病情严重程度关系
Tab.4 Relationship between pregnancy outcome and disease severity
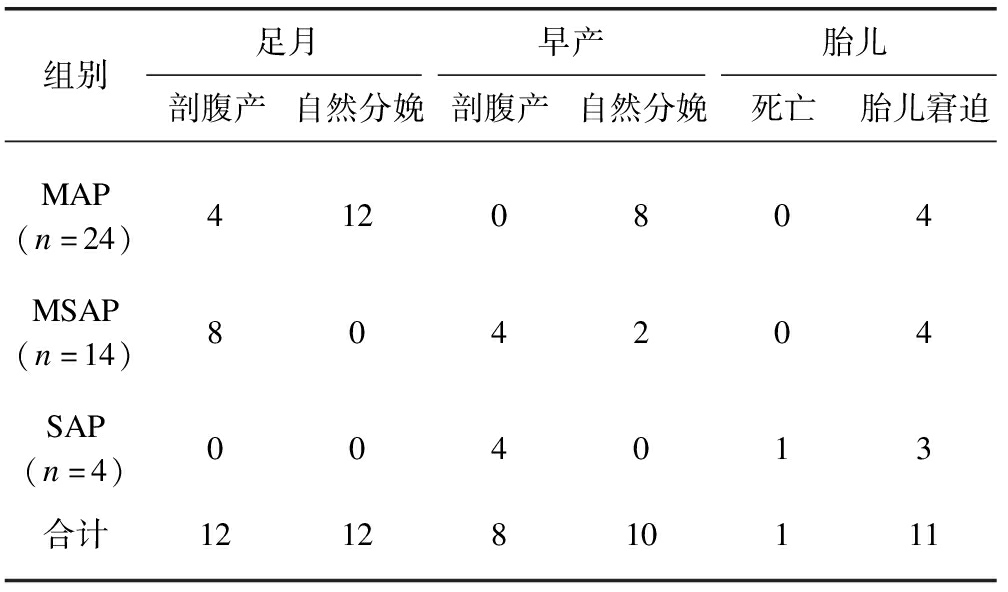
组别足月早产胎儿剖腹产自然分娩剖腹产自然分娩死亡胎儿窘迫MAP(n=24)4120804MSAP(n=14)804204SAP(n=4)004013合计1212810111
3 讨 论
文献报道的急性胰腺炎的病死率5%~10%[6],而妊娠合并胰腺炎的发病率较低,本研究APIP发病率为0.02%(42/18万),同期分娩数为18万,低于Pitchumoni的报道(3/1万)[7]。本研究中孕晚期发病多,且病因主要为高脂血症性胰腺炎,与国外报道相似[8]。近年来APIP的母儿结局较以往明显提高,一方面得益于早期诊断,一方面得益于孕期管理和宣教。
研究中发现90%的病例出现在孕晚期。妊娠晚期,血清三酰甘油和胆固醇显著升高,可达妊娠早期的2~4倍[4]。妊娠期APIP主要由高脂血症引起。导致高脂血症的可能的原因:(1)生长激素等增强了肠道对脂类物质的吸收;(2)妊娠期过量的高蛋白和高脂肪饮食[9];(3)雌激素、孕激素、胎盘泌乳素等,增加肝脏合成极低密度脂蛋白胆固醇,降低脂肪酶活性;(4)三酰甘油释放大量游离脂肪酸,引起胰腺细胞急性脂肪浸润,胰腺小动静脉急性脂肪栓塞,导致胰腺炎症和坏死[10]。
本研究发现:患者的年龄、BMI、是否初产在APIP不同严重程度之间差异无统计学意义;而血尿淀粉酶活性则存在差异,具体表现为APIP的程度越严重,血尿淀粉酶活性越高;此外,血钙值在SAP组最低,CRP在SAP组最高。上述生理指标的变化体现了疾病的严重程度,这与Mail[10]的观点相似。胰腺炎总体上表现为炎症的变化但是疾病进展迅速,出现胰腺周围组织损伤以及生理指标的迅速变化,因此在诊疗期间对这些生理指标的观察有助于明确疾病诊断和转归,具有重要价值。14.29%的AP患者血淀粉酶正常或者轻度升高。高脂血症或者乳糜血会干扰血淀粉酶的检测,部分患者的血淀粉酶处于正常范围或未超过正常值的3倍,不能排除APIP,需要联合上腹部超声及上腹部CT或MRI等影像学检查[10-11]。但胃肠胀气,或妊娠内脏器官位置改变等原因,上腹部B超对小的胆管结石不敏感,其阳性率较低,本研究中超声正确诊断率38%。鉴于MRI高诊断率且可在产前进行,MRI应为首选,但部分学者质疑妊娠早期进行MRI,其射频脉冲会损伤胎儿组织,影响其发育,应谨慎考虑[10]。CT检查多于产后进行,因此对保守治疗价值不大。另外,部分特发性胰腺炎,可能由胆源性疾病引起,但是没有全部进行CT/MRI明确诊断。
高脂血症性胰腺炎三酰甘油和胆固醇的值明显高于胆石症性及特发性胰腺炎,但其他生理指标没有较大的差异。高脂血症性血液中血脂的含量与预后密切相关。胆源性胰腺炎患者发病较早,4例患者发病孕周在37周以前。特发性胰腺炎患者也主要发生于37周以前,早产患者8例。与非高脂血症性AP相比,HLP的病情更严重,更容易发生MSAP和SAP,新生儿预后更差。
研究中早产发生率为42.8%,可能因为APIP患者体内释放大量的炎症因子,刺激子宫收缩,易诱发早产。国内外大量资料表明,MAP和部分MASP患者并不需要终止妊娠[12]。禁食水,胃肠减压,吸氧,体外营养等措施后,患者血尿淀粉酶明显下降,症状减轻,有6例MAP和1例MASP患者经治保守治疗继续妊娠至足月分娩。但是对于足月妊娠且治疗48h后病情恶化、麻痹性肠梗阻加重、胎儿宫内窘迫和SAP患者,选择及时剖宫产终止妊娠,并联合外科医生联合会诊,术中常规探查上腹部,若发现有乳糜样腹水建议送淀粉酶检查。4例SAP患者,及时剖宫产减轻了腹腔内压力,解除子宫对胆胰管的压迫,快速缓解病情。因此,建议对APIP的患者应加强胎儿宫内监测,个体化分析,根据病情严重程度决定分娩时机及分娩方式。
本文提示在孕晚期更需注意避免体重过快增加及血脂的异常升高。有高脂血症或者乳糜血的孕妇,若有上腹部疼痛或者呕吐等症状,应该考虑AP可能[2]。由于胰腺炎症坏死和胰周渗液的刺激,孕妇出现不典型的宫缩掩盖了胰腺炎的上腹疼痛,容易误诊并延误病情[13],应及时行MRI检查以明确诊断。因此有糖尿病史或者慢性高血压病史的孕妇,以及肥胖、脂肪肝、胆石症、胰腺炎个人史或家族史的孕妇应得到健康生活指导[14-15],开设营养门诊,低糖低脂饮食,适当有氧运动,控制BMI,定期检测血脂。若血脂明显增高或者乳糜样血液时,立刻重新抽血离心后再次检测相关生化及淀粉酶指标,防止继发HLP。高脂血症的孕妇,若出现血压增高,子痫前期等变化,密切关注腹痛等症状及胎儿宫内状况,排除HLP,适时终止妊娠。
[1] DUCARME G, MAIRE F, CHATEL P, et al.Acute pancreatitis during pregnancy: a review[J].J Perinatol, 2014,34(2): 87-94.
[2] LUO L Y, ZEN H, XU H R, et al.Clinical characteristics of acute pancreatitis in pregnancy: experience based on 121 cases[J].Arch Gynecol Obstet, 2018,297(2): 333-339.
[3] TANG M, XU J M, SONG S S, et al.What may cause fetus loss from acute pancreatitis in pregnancy: analysis of 54 cases[J].Medicine(Baltimore), 2018,97(7): e9755.
[4] MORTON J C, ARMSTRONG J A, SUD A, et al.Altered bioenergetics of blood cell sub-populations in acute pancreatitis patients[J].J Clin Med, 2019,8(12): E2201.
[5] 王春友,李非,赵玉沛,等.急性胰腺炎诊治指南(2014)[J].临床外科杂志,2015(1): 1-4.
[6] 曹锋,李非.重症急性胰腺炎诊治现状[J].中国实用外科杂志,2012,32(7): 593-595.
[7] PITCHUMONI C S, YEGNESWARAN B.Acute pancreatitis in pregnancy[J].World J Gastroenterol, 2009,15(45): 5641-5646.
[8] CRUCIAT G, NEMETI G, GOIDESCU I, et al.Hypertriglyceridemia triggered acute pancreatitis in pregnancy-diagnostic approach, management and follow-up care[J].Lipids Health Dis, 2020,19(1): 2.
[9] ABE T, SIMIEN M, DOLPHURS H.Acute pancreatitis complicated by stress cardiomyopathy with persistent apical akinesis: a case report and literature review[J].J Investig Med High Impact Case Rep, 2019,7: 2324709619893197.
[10] MALI P.Pancreatitis in pregnancy: etiology, diagnosis, treatment, and outcomes[J].HBPD INT, 2016,15(4): 434-438.
[11] KEBKALO A, TKACHUK O, REYTI A.Features of the course of acute pancreatitis in patients with obesity[J].Pol Przegl Chir, 2019,91(6): 28-34.
[12] KIM M J, KIM D U, CHOI J W, et al.Silymarin attenuates the severity of cerulein-induced acute pancreatitis[J].Pancreas, 2020,49(1): 89-95.
[13] IBADOV R A, ARIFJANOV A S, IBRAGIMOV S K, et al.Acute respiratory distress-syndrome in the general complications of severe acute pancreatitis[J].Ann Hepatobiliary Pancreat Surg, 2019,23(4): 359-364.
[14] TURUNEN A, KUULIALA A, PENTTIL A, et al.Time course of signaling profiles of blood leukocytes in acute pancreatitis and Sepsis[J].Scand J Clin Lab Invest, 2020,80(2): 114-123.
A, et al.Time course of signaling profiles of blood leukocytes in acute pancreatitis and Sepsis[J].Scand J Clin Lab Invest, 2020,80(2): 114-123.
[15] 陈超波,胡海,蒋兆彦.胆囊切除与脂质代谢异常的研究进展[J].同济大学学报(医学版),2018,39(1): 18-22.