前列腺癌是欧美国家最常见的恶性肿瘤,也是引起肿瘤相关性死亡的主要原因之一,诊断前列腺癌的中位年龄为66岁,但是75岁及以上的死亡患者占了70%[1]。近年来,我国前列腺癌的发病率呈明显持续增长,严重影响男性健康[2-3]。前列腺癌发病率在40岁接近于0%,45~59岁发病率迅速升高,85岁达到高峰,发病率为244.99/10万人[4]。
目前,前列腺根治术(radical prostatectomy, RP)是治疗临床局限性前列腺癌的金标准。考虑是否行RP时的一个重要标准是患者预期寿命(life expectancy, LE)是否超过10年。对于个体而言,LE是有差异的,可以通过相关的个体化数据对特定个体的LE进行预测。有文献报道,80岁身体状况良好没有合并基础性疾病(如糖尿病、高血压等)的老年人其LE为8.1年,85岁时为6年[5]。美国国家综合癌症网(National Comprehensive Cancer Network, NCCN)指南显示对于身体状况良好的80岁老年人其LE为12.5年[5]。因此对于80岁及以上的身体状况良好的前列腺癌患者可以考虑行前列腺根治术,但仍需进一步的研究明确其手术效果。本研究对40例80岁以上前列腺癌患者行前列腺根治术资料进行回顾性分析,探讨其安全性及可行性,现报道如下。
1 资料与方法
1.1 一般资料
回顾性分析同济大学附属第十人民医院2012年12月—2016年3月40例80岁及以上前列腺癌患者接受前列腺根治性切除术的相关临床资料,其中接受开放性耻骨后前列腺根治性切除术28例,接受3D腹腔镜前列腺根治性切除术12例。40例前列腺癌患者年龄80~86岁,平均(82.30±2.01)岁,血清前列腺特异性抗原(prostate specific antigen, PSA)1.2~101.0ng/mL,平均(23.59±12.42)ng/mL,其中cT1N0M0 19例,cT2N0M0 7例,cT3N0M0 14例。Gleason评分<7的9例,Gleason评分为7的24例,Gleason评分>7的7例。术前对患者进行查尔森合并症指数(Charlson comorbidity index, CCI)评分[6],见表1,CCI评分为0分35例,CCI评分为1分的5例。其中合并无并发症的糖尿病3例且血糖及糖化血红蛋白控制良好,轻度慢性阻塞性肺病2例。
表1 查尔森合并症指数评分
Tab.1 Score of Charlson comorbidity index

分值相关疾病1分心肌梗死,充血性心力衰竭、周围血管疾病、脑血管疾病、痴呆、慢性肺部疾病、结缔组织病、溃疡病、轻度肝脏疾病、糖尿病2分偏瘫、中度和重度肾脏疾病、糖尿病伴有器官损害、肿瘤、白血病、淋巴瘤3分中度和重度肝脏疾病6分转移性肿瘤、获得性免疫缺陷综合征
1.2 手术方法
开放性耻骨后前列腺根治性切除术(open retropubic radical prostatectomy, RRP): 全身麻醉仰卧位,取下腹部正中切口(耻骨联合上缘至脐),根据Lepor[7]及Walsh等[8]描述的方法行根治性前列腺切除。暴露前列腺前面,切开盆腔内筋膜,离断耻骨前列腺韧带,缝扎阴茎背深静脉复合体,离断前列腺尖部和尿道。分离精囊和射精管,离断膀胱颈,完整切除前列腺精囊。膀胱颈整形。2-0可吸收线膀胱颈尿道吻合。
3D腹腔镜前列腺根治性切除术(three-dimensional laparoscopic radical prostatectomy, 3D-LRP): 全身麻醉仰卧位,脐下正中切口长5cm,切开腹直肌鞘,到达腹膜外腔,自制气囊扩张,置入10mm套管(Trocar)。脐下2cm右侧腹直肌旁置入12mm Trocar,右侧髂前上棘内侧置入5mm Trocar,左侧脐下2cm右侧腹直肌旁置入5mm Trocar,置入相应腹腔镜器械。根据Bollens描述的方法行3D-LRP[9]。切开盆腔内筋膜并向前列腺尖部游离,切断耻骨前列腺韧带,2-0可吸收线缝扎阴茎背深静脉复合体。离断膀胱颈,游离精囊射精管,打开Denovilliers筋膜并向前列腺尖部游离,注意避免损伤直肠。切断前列腺侧蒂,根据术前穿刺及核磁共振检查(magnetic resonance image, MRI)结果决定是否保留同侧血管神经束(neurovascular bundle, NVB)。离断前列腺尖部及尿道,注意保护尿道括约肌,完整切除前列腺精囊。2-0可吸收线连续吻合膀胱尿道。
手术结束,放置负压引流管2根于双侧耻骨后间隙,留置F22三腔导尿管。负压球于术后5d拔除,导尿管于术后14~21d拔除。
1.3 生命质量测量
欧洲癌症研究和治疗组织生命质量量表(European Organization for Research and Treatment of Cancer Quality of Life Questionnaire, EORTC QLQ-C30,-PR25)广泛用于肿瘤患者生命质量的测量,具有良好的信度和效度,分值在0~100,分数越高说明生命质量越高[10-11]。EORTC QLQ-C30由30个条目组成,包括5个功能领域即躯体功能、角色功能、认知、情绪和社会功能;1个总体健康状况;3个症状领域和6个单一条目。其中,总体健康状况包含2个条目,涉及患者1周时间内的自身健康情况和生活质量[13]。EORTC QLQ-PR25量表用于前列腺癌患者生命质量的测量,主要包括25个条目,涉及肠道症状、排尿症状、治疗相关的症状以及性功能相关症状[10]。
1.4 术后随访
术后第14~21天门诊随访拔除导尿管,手术后2个月内每2周随访1次,主要随访尿控情况、切口、PSA下降水平。其中尿控情况评价标准如下[13]。(1)完全控尿: 患者全天无尿失禁,不需要使用尿垫;(2)轻度尿失禁: 腹压增高时有尿液漏出,每日需使用<3个尿垫;(3)重度尿失禁: 正常活动既有尿液不自主流出,每日需使用≥3个尿垫。以后每3个月随访1次。术后ADT或ADT+放疗的患者根据治疗计划随访。
1.5 统计学处理
用SPSS 20.0对数据进行分析,两种手术方式的比较用两个独立样的t检验及χ2检验,EORTC QLQ-C30和QLQ-PR25生命质量评分用重复检测的方差分析。P<0.05为差异有统计学意义。
2 结 果
2.1 临床资料
本组40例前列腺癌患者中28例接受RRP,12例接受3D-LRP,手术均获成功。手术时间95~156min,平均(122.13±14.57)min。术中输血10例,输血量200~800mL,平均400mL;术后感染2例;以上患者经对应治疗后均痊愈出院。患者一般情况及手术情况等见表2。
表2 临床资料
Tab.2 Characteristics of patients ![]()
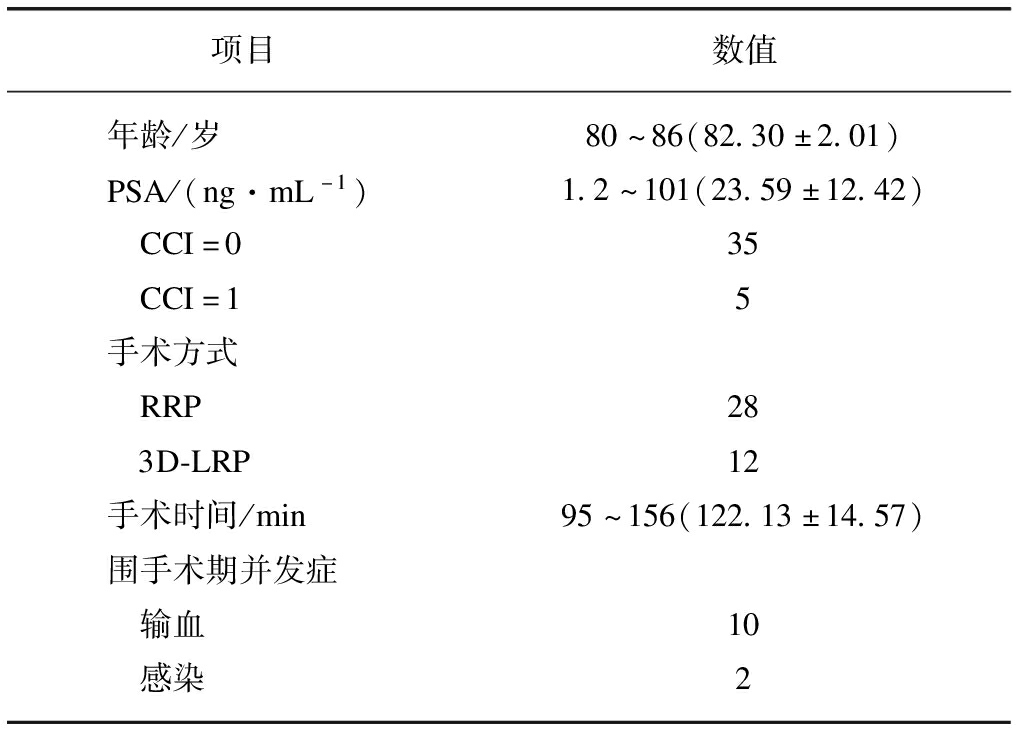
项目数值年龄/岁80~86(82.30±2.01)PSA/(ng·mL-1)1.2~101(23.59±12.42) CCI=035 CCI=15手术方式 RRP28 3D-LRP12手术时间/min95~156(122.13±14.57)围手术期并发症 输血10 感染2
术后病理报告1例切缘阳性,病理TNM分级(T: 原发性肿瘤,N: 区域淋巴接,M: 远处转移)中pT1cN0M0 14例,pT2aN0M0 2例,pT2bN0M0 4例,pT2cN0M0 4例,pT3aN0M0 3例,pT3bN0M0 13例,Gleason评分<7的8例,Gleason评分为7的21例,Gleason评分>7的11例。
2.2 术后随访情况
术后随访2~36个月,平均(11.03±3.61)个月,最长随访36个月,随访时间内无死亡病例;术后6周28例患者PSA<0.03ng/mL;12例患者PSA>0.03ng/mL,给予其中5例雄激素剥夺治疗(androgen deprivation therapy, ADT),7例ADT同时进行局部外放射疗。术后尿控恢复时间为1~18个月,平均为(4.26±1.65)个月,恢复期间针对不同患者给予理疗针灸及提肛锻炼等治疗措施,随访终点患者尿控均完全恢复不需要使用尿垫。2例患者分别于术后3个月及5个月出现尿道狭窄,予以尿道扩张后下尿路梗阻症状缓解,具体情况见表3。
表3 术后随访情况
Tab.3 Postoperative complications
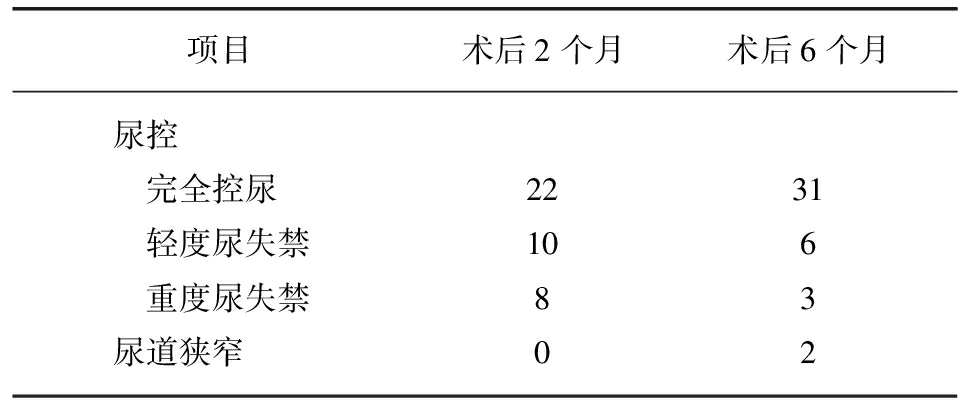
项目术后2个月术后6个月尿控 完全控尿2231 轻度尿失禁106 重度尿失禁83尿道狭窄02
术前测定EORTC QLQ-C30和QLQ-PR25,术后6个月后重复测定EORTC QLQ-C30和QLQ-PR25,见表4~5。
表4 手术前后EORTC QLQ-C30测量评分
Tab.4 Score of EORTC QLQ-C30 before and after operation
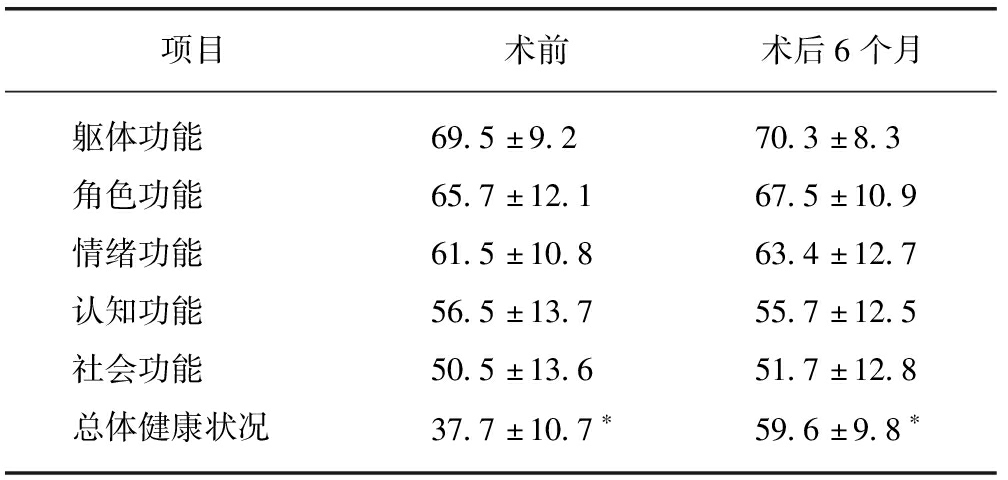
项目术前术后6个月躯体功能69.5±9.270.3±8.3角色功能65.7±12.167.5±10.9情绪功能61.5±10.863.4±12.7认知功能56.5±13.755.7±12.5社会功能50.5±13.651.7±12.8总体健康状况37.7±10.7∗59.6±9.8∗
*P<0.05
表5 手术前后QLQ-PR25测量评分
Tab.5 Score of EORTC QLQ-PR25 before and after operation
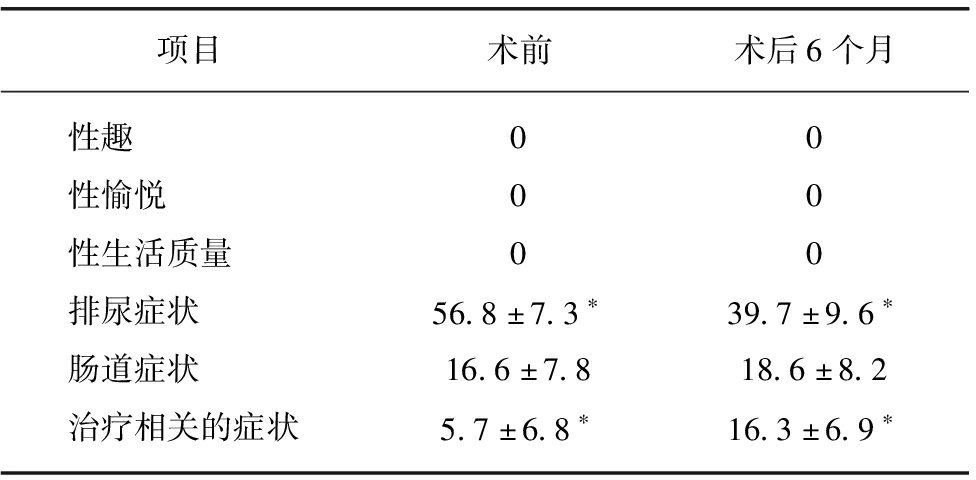
项目术前术后6个月性趣00性愉悦00性生活质量00排尿症状56.8±7.3∗39.7±9.6∗肠道症状16.6±7.818.6±8.2治疗相关的症状5.7±6.8∗16.3±6.9∗
*P<0.05
3 讨 论
前列腺癌发病率日益增高,在欧美发达国家其发病率位于男性恶性肿瘤的第1位[1,14],在中国位于男性恶性肿瘤的第6位[2,15],因此带来很大的疾病负担。目前前列腺根治性切除仍是治疗局限性前列腺癌的金标准[16]。患者的LE超过10年是行RP术重要的先决条件之一。但是LE的预测应该个体化,对于80岁健康状况及其良好的前列腺癌患者NCCN指南预测其LE超过12.5年[5],这类患者可以考虑接受RP术。
Thompson等[17]回顾性分析了Mayo医学中心19例大于80岁前列腺癌患者接受RP随访结果。19例患者平均年龄81岁(80~84岁),18例因为PSA升高接受前列腺穿刺活检发现前列腺癌,1例因行经尿道前列腺电切术(transurethral resection of prostate, TURP)后病理发现前列腺癌。没有明显围手术期并发症,有3例需要输血。19例患者平均随访10.5年,3例患者与10内死亡,10例患者生存超过10年,7例生存超过12.8年。19例80岁以上接受RP前列腺癌患者总生存率(overall survival, OS)与6~69岁和70~79岁接受RP的前列腺癌患者没有差别。60~69岁、70~79岁以及80岁以上接受RP的前列腺癌患者总的OS分别为84%、75%和79%[17]。
Dell’Oglio等[18]回顾性分析了1991年到2009年,234例大于80岁接受RP的前列腺癌患者随访资料。234例患者中位年龄81岁(80~96岁),其中125例患者年龄在80~81岁,109例患者年龄超过82岁。CCI为0分的124例,110例≥1分。cT1N0M0 36例,cT2N0M0 117例,cT1/T2N0M0 43例,cT3N0M0 38例。中位随访时间57个月(27~99个月)。80~81岁和82岁以上10年OS分别为62%和39.6%,进一步分层发现80~81岁且CCI评分为0,其10年OS为67.9%[18]。这就提示年龄并不是RP的绝对禁忌证,对于那些年龄大于80岁的前列腺癌患者且身体健康LE超过10年,他们当中存在适合行RP的患者,这些患者能从RP术受益[19];对LE超过10年的80岁以上患者行RP术,可以获得较长的OS,并且术后生活质量获得改善、总体健康水平得到提升。
本组40例大于80岁接受RP患者无明显围手术期并发症,最长随访36个月,随访时间内无患者死亡,平均尿控恢复时间为4个月。初步随访结果显示,对年龄大于80岁且身体健康状况良好的前列腺癌患者接受RP是安全有效的。本组患者年龄80~86岁,平均年龄(82.30±2.01)岁,文献报道80~81岁的患者接受RP术10年OS为62%~79%[17-18],这也提示选择大于80岁前列腺癌患者行RP术时,80~ 81岁患者更能在生存上获益,同时也更能符合LE超过10年的标准。随着RP技术的成熟和更加微创化,以及平均寿命越来越长以及身体素质日益提高,RP的适应证应进一步扩大[17-19]。总结经验,对于年龄80岁及以上患者是否接受RP术主要取决于:(1)CCI评分为0或1分;(2)身体健康状况良好,且预期寿命超过10年;(3)术者技术熟练,能够较好地处理术中意外情况的发生;(4)患者意愿强烈且身体条件能够满足手术条件。
随着人口老龄化及前列腺癌疾病负担日益增大,前列腺癌患者的生命质量日益受到关注[11,20]。很少有文献对大于80岁接受RP术患者的生命质量进行研究,本组对40例患者术前及术后6个月使用EORTC QLQ-C30和QLQ-PR25进行生命质量评测。40例患者术后EORTC QLQ-C30总体健康状况评分明显增加,由术前的(37.7±10.7)分增加到术后的(59.6±9.8)分,提示术后患者生命质量明显改善。
尽管本研究证实了大于80岁前列腺癌患者接受RP的安全性和有效性,但是还是存在不足之处。本组病例数较少,所获得的经验不能完全推广到普通人群,也不能就此提倡大于80岁的前列腺癌患者均接受RP,但是对于CCI评分为0且一般身体状况非常良好的患者可以考虑进行RP。本组随访时间太短,还不能完全反映大于80岁前列腺癌患者接受RP是否会生存受益,因此有必要进行长期随访。
总之,本研究表明,大于80岁且健康状况良好的前列腺癌患者接受RP是安全可行的,同时需要在手术获益和手术风险之间进行综合考虑。
[1] SIEGEL R L, MILLER K D, JEMAL A.Cancer statistics, 2018[J].CA Cancer J Clin, 2018,68(1): 7-30.
[2] CHEN W Q, ZHENG R S, BAADE P D, et al.Cancer statistics in China, 2015[J].CA: A Cancer J Clin, 2016,66(2): 115-132.
[3] 王为刚,张国凯,李军衡,等.3.0T磁共振图像计算机特征鉴别诊断前列腺良恶性病变的价值[J].同济大学学报(医学版),2019,40(2): 201-206+217.
[4] 齐金蕾,王黎君,周脉耕,等.1990—2013年中国男性前列腺癌疾病负担分析[J].中华流行病学杂志,2016,37(6): 778-782.
[5] KENT M, VICKERS A J.A systematic literature review of life expectancy prediction tools for patients with localized prostate cancer[J].J Urol, 2015,193(6): 1938-1942.
[6] KASTNER C, ARMITAGE J, KIMBLE A, et al.The Charlson comorbidity score: a superior comorbidity assessment tool for the prostate cancer multidisciplinary meeting[J].Prostate Cancer Prostatic Dis, 2006,9(3): 270-274.
[7] LEPOR H.Radical retropubic prostatectomy[J].Urol Clin North Am, 2001,28(3): 509-519, ⅷ.
[8] WALSH P C, QUINLAN D M, MORTON R A, et al.Radical retropubic prostatectomy.Improved anastomosis and urinary continence[J].Urol Clin North Am, 1990,17(3): 679-684.
[9] BOLLENS R, VANDEN BOSSCHE M, ROUMEGUERE T, et al.Extraperitoneal laparoscopic radical prostatectomy.Results after 50 cases[J].Eur Urol, 2001,40(1): 65-69.
[10] VAN ANDEL G, BOTTOMLEY A, FOSSÅ S D, et al.An international field study of the EORTC QLQ-PR25: a questionnaire for assessing the health-related quality of life of patients with prostate cancer[J].Eur J Cancer, 2008,44(16): 2418-2424.
[11] BACH P, DÖRING T, GESENBERG A, et al.Quality of life of patients after retropubic prostatectomy-pre-and postoperative scores of the EORTC QLQ-C30 and QLQ-PR25[J].Health Qual Life Outcomes, 2011,9: 93.
[12] 周燕燕,席淑华.胃大部切除术后3年胃癌患者生活质量的EORTC QLQ-C30与QLQ-STO22联合评价[J].世界华人消化杂志,2012,20(19): 1782-1786.
[13] 张帆,张树栋,肖春雷,等.80岁及以上前列腺癌患者行腹腔镜前列腺根治性切除术围手术期参数及预后[J].北京大学学报(医学版),2018,50(5): 822-827.
[14] 张瑜,奚雪滔,赵雪.ZIC5在前列腺癌中的表达及意义[J].同济大学学报(医学版),2018,39(2): 61-65,72.
[15] ZHENG R S, ZENG H M, ZHANG S W, et al.Lung cancer incidence and mortality in China, 2010[J].Thorac Cancer, 2014,5(4): 330-336.
[16] ILIC D, EVANS S M, ALLAN C A, et al.Laparoscopic and robotic-assisted versus open radical prostatectomy for the treatment of localised prostate cancer[J].Cochrane Database Syst Rev, 2017,9: CD009625.
[17] THOMPSON R H, SLEZAK J M, WEBSTER W S, et al.Radical prostatectomy for octogenarians: how old is too old?[J].Urology, 2006,68(5): 1042-1045.
[18] DELL’OGLIO P, ZAFFUTO E, BOEHM K, et al.Long-term survival of patients aged 80 years or older treated with radical prostatectomy for prostate cancer[J].Eur J Surg Oncol EJSO, 2017,43(8): 1581-1588.
[19] PIERORAZIO P M, HUMPHREYS E, WALSH P C, et al.Radical prostatectomy in older men: survival outcomes in septuagenarians and octogenarians[J].BJU Int, 2010,106(6): 791-795.
[20] RODRIGUES G, BEZJAK A, OSOBA D, et al.The relationship of changes in EORTC QLQ-C30 scores to ratings on the Subjective Significance Questionnaire in men with localized prostate cancer[J].Qual Life Res, 2004,13(7): 1235-1246.