代谢健康型超重和肥胖(metabolically healthy overweight and obesity)指个体体重虽然处于异常状态,但代谢指标仍处于正常范围。以往研究报道表明代谢健康型超重和肥胖检出率约为10%~40%[1]。代谢健康型超重和肥胖是否会增加代谢性疾病的风险存在巨大争议。部分研究表明代谢健康型超重和肥胖仍然会增加心脑血管疾病和其他不良临床结局的风险[2-6];而另一些研究则表明,代谢健康型超重和肥胖与心血管疾病和全因死亡率之间无明显关联[7-8]。因此,本研究在中国体检人群中分析代谢健康型超重和肥胖检出率,并在5年的随访中观察代谢健康人群的演变。
1 资料与方法
1.1 研究对象
所有研究对象均来自于2013年1月1日—2018年12月31日上海交通大学医学院附属仁济医院体检中心。纳入标准:(1)基线数据完整;(2)无代谢性疾病病史;(3)5年随访期间随访次数≥2次。排除标准:(1)基线数据缺失(81292人);(2)有代谢性疾病病史(20770人);(3)5年随访期间随访次数<2次(62081人)。鉴于营养不良对代谢性疾病的影响与超重和肥胖截然不同,进一步排除了基线体重过低/营养不良的人群(BMI≤18.4kg/m2,5141人)[9]。最终64164人(男 38134 人,女26030人)纳入本次研究。进一步对18448名代谢健康型人群进行了5年随访,见图1。
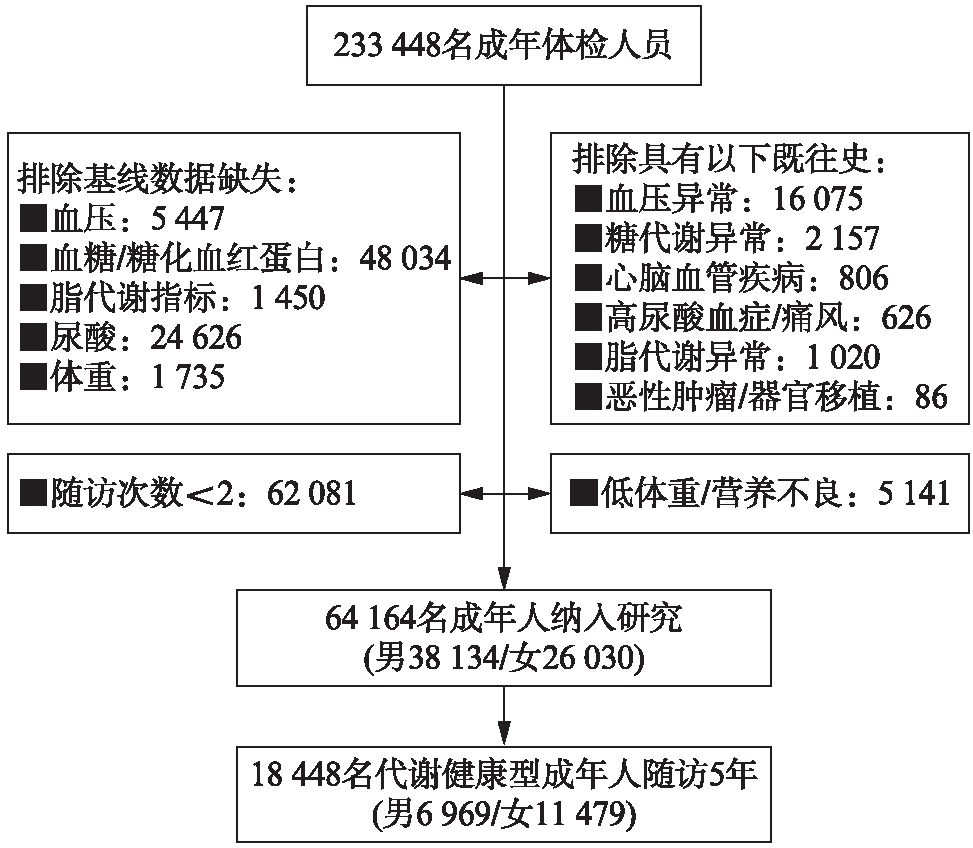
图1 样本筛选过程
Fig.1 The process of sample recruitment
1.2 指标采集
采集的指标如下。(1)身高、体重: 脱鞋和外套后采用SK-CK超声波体检机(江苏衡峰衡器有限公司,江苏盐城)测量身高和体重。身高精确至 0.1cm,体重精确至0.5kg。BMI=kg/m2。(2)血压: 静坐5min后采用欧姆龙全自动血压计测量左臂血压。血压测量2次,取平均值记录。2次血压平均测量值≥ 130/80mmHg(1mmHg=0.133kPa)为血压异常[10]。(3)血 生化指标: 禁食6h后清晨抽取静脉血5mL,测量空腹血糖、糖化血红蛋白、空腹胰岛素、总胆固醇、血清三酰甘油、高密度脂蛋白、低密度脂蛋白、超敏C反应蛋白(high sensitivity C-reactive protein, hsCRP)、血清尿酸。所有测量均由上海交通大学医学院附属仁济医院检验中心完成。(4)脂肪肝: 根据肝脏B超评判是否存在脂肪肝[11]。(5)代谢性疾病既往史: 采用问卷调查,由体检者本人填写完成。
1.3 MHO筛查标准
采用本课题组以往使用的标准,代谢健康型界定:(1)血糖<5.6mmol/L或化血红蛋白<5.7%;(2)血压<130/80mmHg;(3)血清三酰甘油<1.7mmol/L;(4)高密度脂蛋白男性≥0.9mmol/L,女性≥1.0mmol/L;(5)低密度脂蛋白<3.4mmol/L;(6)总胆固醇<5.72mmol/L;(7)尿酸值<416μmol/L(男性)或<357μmol/L(女性);(8)无脂肪肝。以上任一项指标异常或具有脂肪肝则为代谢不健康型[12]。
根据中国成年人超重和肥胖的诊断标准[13]进一步将代谢健康型分3组: 代谢及BMI均正常(18.5kg/m2≤BMI<24.0kg/m2)、代谢正常型超重(24.0kg/m2≤BMI<28.0kg/m2)、代谢健康型肥胖(BMI≥28.0kg/m2)。
1.4 统计学处理
所有统计均采用SAS9.4完成。计量资料采用![]() 表示,组间比较采用非配对t检验进行分析;计数资料采用百分比表示,组间比较采用χ2检验。代谢健康向代谢不健康转变的危险性采用Cox回归模型,并控制相关混杂因素。各项基线临床指标对代谢健康型向代谢性不健康型转化的作用分析通过下列公式进行计算:(因素纳入前HR值-因素纳入后HR值)/(因素纳入前HR值-1)×100%[14]。P<0.05为差异有统计学意义。
表示,组间比较采用非配对t检验进行分析;计数资料采用百分比表示,组间比较采用χ2检验。代谢健康向代谢不健康转变的危险性采用Cox回归模型,并控制相关混杂因素。各项基线临床指标对代谢健康型向代谢性不健康型转化的作用分析通过下列公式进行计算:(因素纳入前HR值-因素纳入后HR值)/(因素纳入前HR值-1)×100%[14]。P<0.05为差异有统计学意义。
2 结 果
2.1 一般情况
本组人群平均年龄(42.0±12.0)岁,BMI为(23.8±3.2)kg/m2。男性年龄和BMI均明显高于女性,其他各项指标男女之间差异也均有统计学意义(P<0.01),见表1。
表1 研究人群基线数据比较
Tab.1 Baseline characteristics of participants
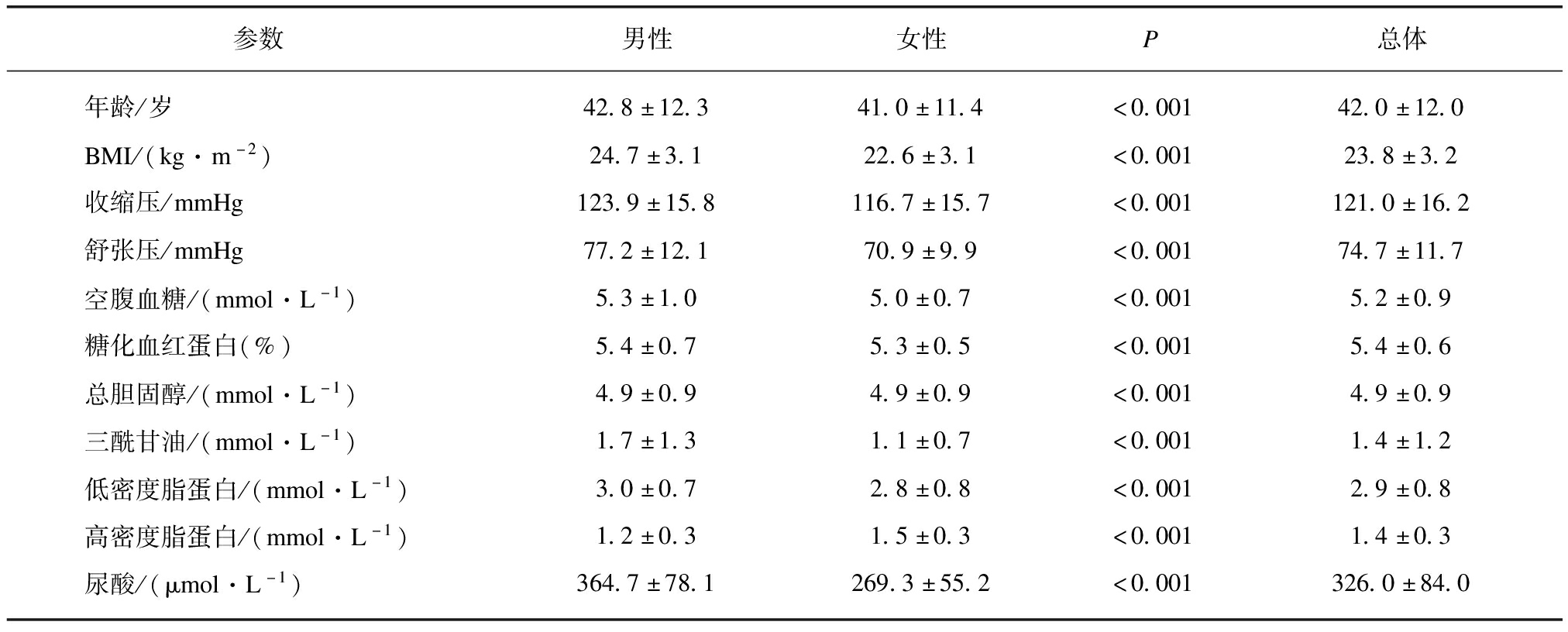
参数男性女性P总体年龄/岁42.8±12.341.0±11.4<0.00142.0±12.0BMI/(kg·m-2)24.7±3.122.6±3.1<0.00123.8±3.2收缩压/mmHg123.9±15.8116.7±15.7<0.001121.0±16.2舒张压/mmHg77.2±12.170.9±9.9<0.00174.7±11.7空腹血糖/(mmol·L-1)5.3±1.05.0±0.7<0.0015.2±0.9糖化血红蛋白(%)5.4±0.75.3±0.5<0.0015.4±0.6总胆固醇/(mmol·L-1)4.9±0.94.9±0.9<0.0014.9±0.9三酰甘油/(mmol·L-1)1.7±1.31.1±0.7<0.0011.4±1.2低密度脂蛋白/(mmol·L-1)3.0±0.72.8±0.8<0.0012.9±0.8高密度脂蛋白/(mmol·L-1)1.2±0.31.5±0.3<0.0011.4±0.3尿酸/(μmol·L-1)364.7±78.1269.3±55.2<0.001326.0±84.0
2.2 总人群检出率
本组人群中代谢健康型人群检出率为28.7%(18448人),其中代谢和BMI均正常14563人(78.9%)、代谢健康型超重3507人(19.0%),代谢健康型肥胖378人(2.1%)。按照年龄和性别进行亚组分析,女性代谢健康型超重和肥胖的检出率均明显高于男性(女性6.3%,男性5.9%),而成年人群代谢健康型超重和肥胖检出率则高于老年人群(≥60岁),见图2。
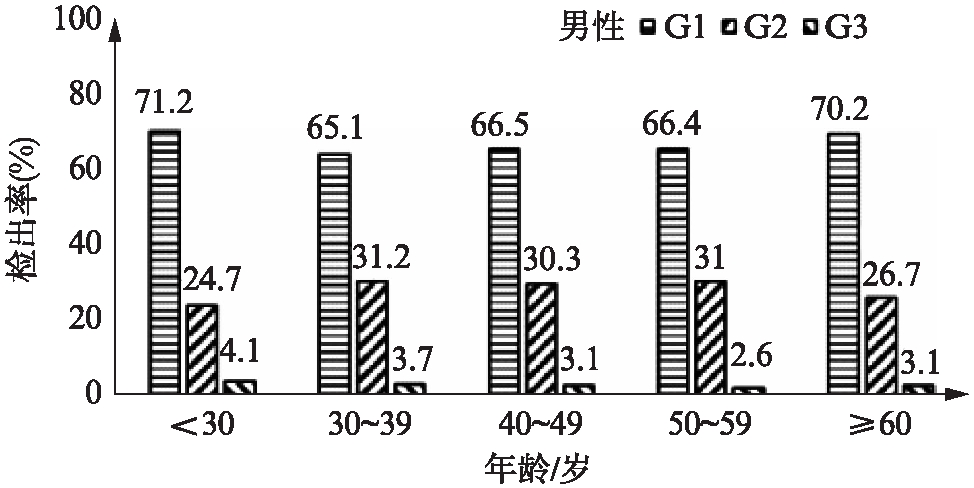
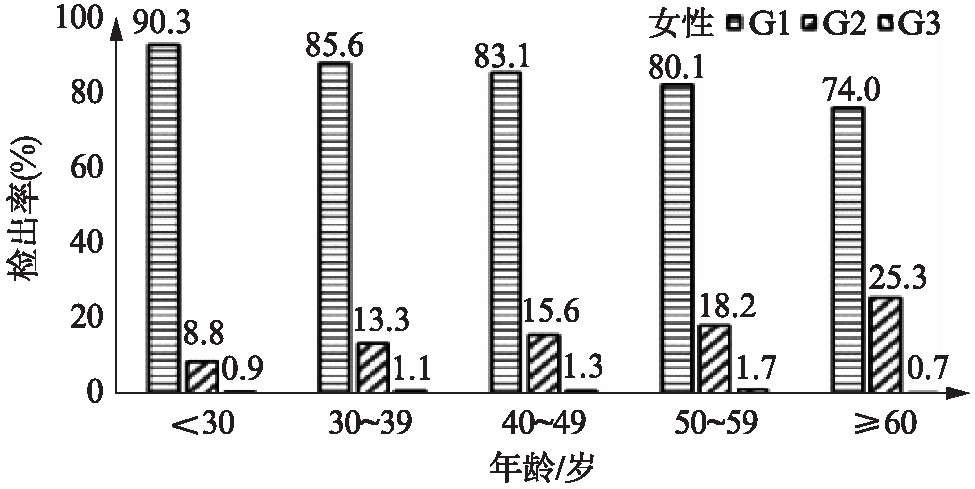
图2 不同性别和年龄代谢健康型超重和肥胖检出率
Fig.2 The prevalence of metabolically healthy overweight and obesity stratified by sex and age
G1: 代谢和BMI均正常;G2: 代谢健康型超重;G3: 代谢健康型肥胖
2.3 代谢健康型向代谢不健康型转化的风险
5年随访期间,代谢健康型人群中共9318人转化为代谢不健康型(50.5%)。转化为代谢不健康型的人群中男性更多、年龄更大、BMI、血压、血糖和脂代谢指标更高,见表2。与体重和代谢均正常组的人群相比,在控制多种混杂因素后,代谢健康型超重和代谢健康型肥胖的人群转化为代谢不健康型的危险性分别增加11.0%(HR=1.11;95%CI: 1.05~1.18)和16.0%(HR=1.16;95%CI: 1.01~1.33),见表3。
表2 维持代谢健康状态和转变为不健康状态两组人群基线数据比较
Tab.2 Baseline characteristics between participants remaining metabolically healthy and those converted to metabolically unhealthy
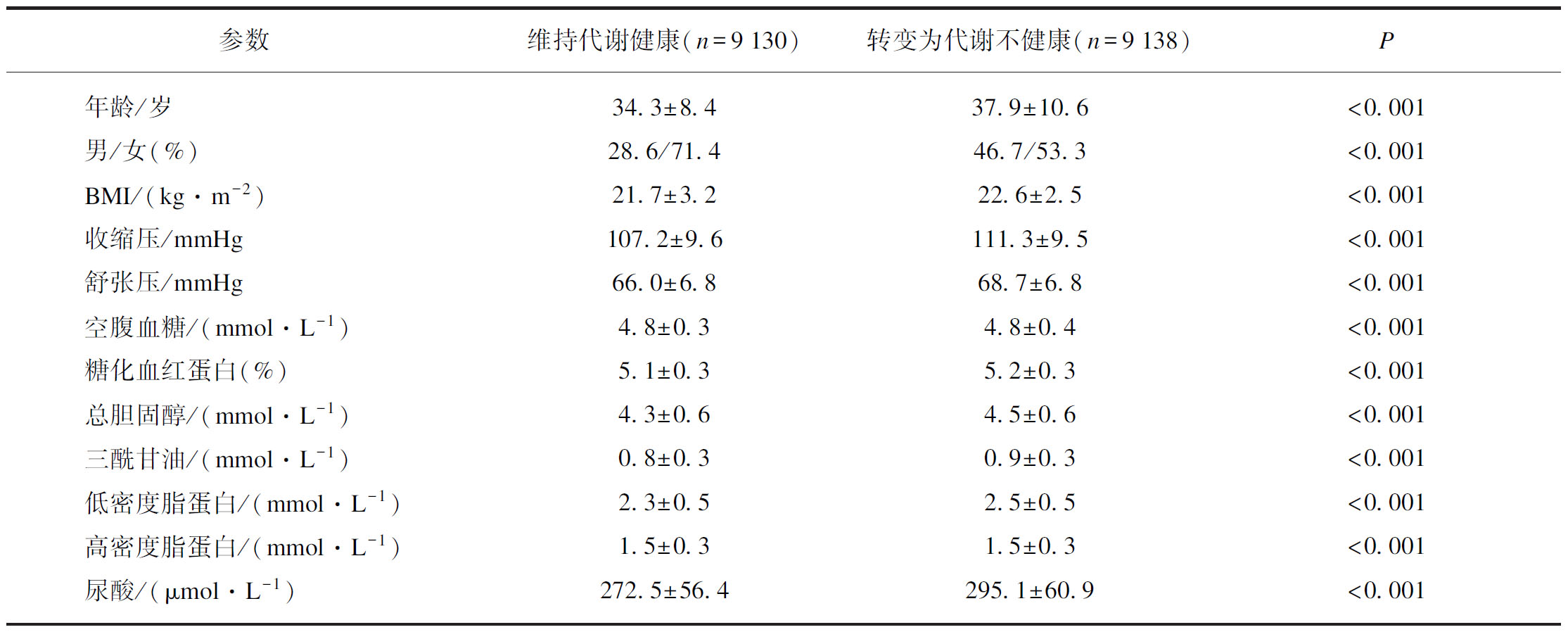
参数维持代谢健康(n=9130)转变为代谢不健康(n=9138)P年龄/岁34.3±8.437.9±10.6<0.001男/女(%)28.6/71.446.7/53.3<0.001BMI/(kg·m-2)21.7±3.222.6±2.5<0.001收缩压/mmHg107.2±9.6111.3±9.5<0.001舒张压/mmHg66.0±6.868.7±6.8<0.001空腹血糖/(mmol·L-1)4.8±0.34.8±0.4<0.001糖化血红蛋白(%)5.1±0.35.2±0.3<0.001总胆固醇/(mmol·L-1)4.3±0.64.5±0.6<0.001三酰甘油/(mmol·L-1)0.8±0.30.9±0.3<0.001低密度脂蛋白/(mmol·L-1)2.3±0.52.5±0.5<0.001高密度脂蛋白/(mmol·L-1)1.5±0.31.5±0.3<0.001尿酸/(μmol·L-1)272.5±56.4295.1±60.9<0.001
表3 18448名代谢健康型人群转化为代谢不健康型的风险: Cox回归结果
Tab.3 The risk for the conversion from metabolically healthy to unhealthy status: the results of Cox regression
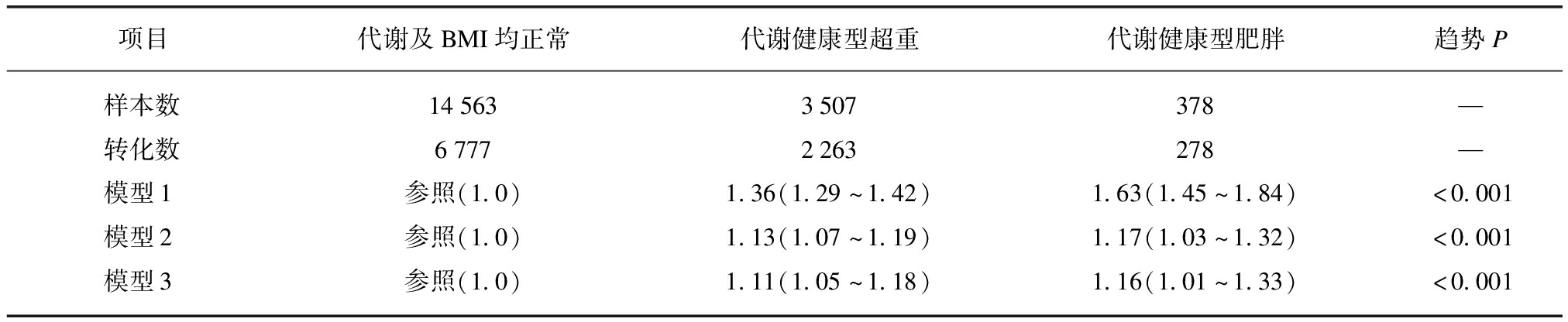
项目代谢及BMI均正常代谢健康型超重代谢健康型肥胖趋势P样本数145633507378—转化数67772263278—模型1参照(1.0)1.36(1.29~1.42)1.63(1.45~1.84)<0.001模型2参照(1.0)1.13(1.07~1.19)1.17(1.03~1.32)<0.001模型3参照(1.0)1.11(1.05~1.18)1.16(1.01~1.33)<0.001
模型1控制基线年龄和性别;模型2控制模型1中的变量及基线收缩压、舒张压、空腹血糖、糖化血红蛋白、血清三酰甘油、总胆固醇、高密度脂蛋白胆固醇、低密度脂蛋白胆固醇、血清尿酸水平;模型3控制模型2中的变量及基线超敏C反应蛋白
进一步分析各基线临床指标对代谢健康型向不健康型转化的作用,发现4项脂代谢指标合计的作用最强(36.3%),其次为血压指标(24.3%)和血尿酸指标(12.9%),糖代谢指标的作用最弱(10.2%)。
3 讨 论
在64164名中体检人群中,代谢健康型人群检出率为28.7%。代谢健康型超重和代谢健康型肥胖合计检出率为6.1%。总体而言,代谢健康型超重和肥胖的检出率女性高于男性,成年人高于老年人。本研究的筛查标准较以往研究[15]使用的筛查标准更严格,因而检出率也更低。
虽然大多数的研究显示肥胖个体容易发生高血压、糖尿病、脑卒中、脂代谢紊乱及某些类型的肿瘤,但仍有部分研究显示不是所有的肥胖个体都并发上述疾病[2-6]。这部分特殊的肥胖患者虽然体重已经超出正常值,但仍然可能具有正常的血压、血糖及胰岛素敏感性,因而被称为代谢健康型超重和肥胖。代谢健康型超重和肥胖的概念最早见于1982年[16]。代谢健康型超重和肥胖研究领域目前存在很多争议,其主要问题:(1)具有代谢健康型超重和肥胖的个体是否会增加死亡率和代谢性疾病发生的风险[2-8];(2)代谢健康型超重和肥胖是否稳定或转化为代谢不健康型[17];(3)哪些因素促进代谢健康型超重和肥胖的个体向代谢不健康型进行转化[18]。
5年随访期间,代谢健康的人群中共9318人转变为代谢不健康型(50.5%)。与本研究结果相一致,一项随访研究样本来自于“护士健康研究”,结果显示84%的代谢健康型肥胖受试者在20年的随访期间转变为代谢不健康型[18]。但该研究纳入的研究对象均为女性。促使代谢健康型向代谢不健康型的转化的危险因素,目前尚不清晰。本研究发现与代谢和BMI均正常的人群相比,在控制多种混杂因素后,代谢健康型超重和代谢健康型肥胖的人群转化为代谢不健康型的危险性显著增加。Moussa等[17]的研究也显示基线BMI越高,维系代谢健康的时间越短。Hamer等[19]的研究也显示较体重正常的代谢健康型人群相比,代谢健康型肥胖的人群转变为代谢不健康型的概率增加4倍。在促进转化的因素中,脂代谢指标的作用最强,而糖代谢指标(空腹血糖和糖化血红蛋白)的作用最弱。
除研究设计、研究人群、样本量和随访时间的差异外,代谢健康型超重和肥胖相关研究中导致各种差异的最重要原因是缺乏统一的筛查标准[15]。代谢健康型超重和肥胖的筛查标准多借鉴代谢综合征的诊断: 高血压、糖尿病、脂代谢紊乱(总胆固醇和低密度脂蛋白)。部分研究在代谢综合征的基础上增加了胰岛素抵抗的评判标准[20-22]。但将具有一项代谢指标异常(如具有单项血糖或血压异常的人群)仍然划分为代谢健康人群[20-21],这可能导致代谢健康型超重和肥胖相关的研究结果遭到质疑。文献显示血糖或血压出现异常的人群,会明显增加心血管疾病的风险[23-24]。除此之外,脂肪肝和血尿酸水平虽然没有被纳入代谢综合征的诊断,但由于他们和代谢性疾病关系密切[25-26],中华医学会糖尿病学分会将这两者视为代谢综合征的临床表现[27]。
本研究仍有一定的缺陷,比如研究人群来自于单中心,样本代表性受到影响。其次,本研究没有考虑随访期间内代谢状态的变化以及人群抽烟、饮酒、运动等生活习惯对代谢健康型超重和肥胖发生的影响,而这些数据均可能影响代谢性疾病的发生[28-31]。
不同代谢健康型超重和肥胖的筛查标准使有关这一肥胖亚型的研究存在很多争议。解决这些争议的关键之一在于制定代谢健康型超重和肥胖的统一的筛查标准。筛查标准的确立对于代谢健康型超重和肥胖的研究以及代谢健康型超重和肥胖的转归有着重要意义。未来需要更多设计良好、研究样本更具代表性的多中心研究来验证研究结果,从而为制定统一的标准提供理论基础。
[1] PRIMEAU V, CODERRE L, KARELIS A D, et al.Characterizing the profile of obese patients who are metabolically healthy[J].Int J Obes(Lond), 2011,35(7): 971-981.
[2] HINNOUHO G M, CZERNICHOW S, DUGRAVOT A, et al.Metabolically healthy obesity and risk of mortality: does the definition of metabolic health matter?[J].Diabetes Care, 2013,36(8): 2294-2300.
[3] HINNOUHO G M, CZERNICHOW S, DUGRAVOT A, et al.Metabolically healthy obesity and the risk of cardiovascular disease and type 2 diabetes: the Whitehall Ⅱ cohort study[J].Eur Heart J, 2015,36(9): 551-559.
[4] CALEYACHETTY R, THOMAS G N, TOULIS K A, et al.Metabolically healthy obese and incident cardiovascular disease events among 3.5 million men and women[J].J Am Coll Cardiol, 2017,70(12): 1429-1437.
[5] KRAMER C K, ZINMAN B, RETNAKARAN R.Are metabolically healthy overweight and obesity benign conditions? A systematic review and meta-analysis[J].Ann Intern Med, 2013,159(11): 758-769.
[6] ZHENG R Z, ZHOU D, ZHU Y M.The long-term prognosis of cardiovascular disease and all-cause mortality for metabolically healthy obesity: a systematic review and meta-analysis[J].J Epidemiol Community Health, 2016,70(10): 1024-1031.
[7] MEIGS J B, WILSON P W F, FOX C S, et al.Body mass index, metabolic syndrome, and risk of type 2 diabetes or cardiovascular disease[J].J Clin Endocrinol Metab, 2006,91(8): 2906-2912.
[8] ST-PIERRE A C.Insulin resistance syndrome, body mass index and the risk of ischemic heart disease[J].Can Med Assoc J, 2005,172(10): 1301-1305.
[9] 蒋朱明,于康,朱赛楠,姚晨,中小医院营养风险筛查和营养支持应用调查研究协作组.我国东、中、西部中小医院住院患者营养不良(不足)、营养风险、超重和肥胖发生率及营养支持应用状况调查(中期小结)[J].中国临床营养杂志,2008,16(06): 338-340.
[10] WHELTON P K, CAREY R M, ARONOW W S.ACC/AHA/AAPA/ABC/ACPM/AGS/APhA/ASH/ASPC/NMA/PCNA guideline for the prevention, detection, evaluation, and management of high blood pressure in adults: a report of the American College of Cardiology/American Heart Association.Task force on clinical practice guidelines[J].Kidneys, 2018,7(1): 68-74.
[11] 中华医学会肝病学分会脂肪肝和酒精性肝病学组,中国医师协会脂肪性肝病专家委员会.酒精性肝病防治指南(2018年更新版)[J].实用肝脏病杂志,2018,21(2): 170-176.
[12] XU R Y, GAO X, WAN Y P, et al.Association of metabolically healthy overweight phenotype with abnormalities of glucose levels and blood pressure among Chinese adults[J].JAMA Netw Open, 2019,2(10): e1914025.
[13] 中国肥胖问题工作组数据汇总分析协作组.我国成人体重指数和腰围对相关疾病危险因素异常的预测价值:适宜体重指数和腰围切点的研究[J].中华流行病学杂志,2002,23(1): 10-15.
[14] LEE C Y, LIN W T, TSAI S, et al.Association of parental overweight and cardiometabolic diseases and pediatric adiposity and lifestyle factors with cardiovascular risk factor clustering in adolescents[J].Nutrients, 2016,8(9): E567.
[15] JUNG C H, LEE W J, SONG K H.Metabolically healthy obesity: a friend or foe?[J].Korean J Intern Med, 2017,32(4): 611-621.
[16] KISSEBAH A H, VYDELINGUM N, MURRAY R, et al.Relation of body fat distribution tometabolic complications of obesity[J].J Clin Endocrinol Metab, 1982,54(2): 254-260.
[17] MOUSSA O, ARHI C, ZIPRIN P, et al.Fate of the metabolically healthy obese—Is this term a misnomer? A study from the Clinical Practice Research Datalink[J].Int J Obes(Lond), 2019,43(5): 1093-1101.
[18] ECKEL N, LI Y P, KUXHAUS O, et al.Transition from metabolic healthy to unhealthy phenotypes and association with cardiovascular disease risk across BMI categories in 90 257 women(the Nurses’ Health Study): 30 year follow-up from a prospective cohort study[J].Lancet Diabetes Endocrinol, 2018,6(9): 714-724.
[19] HAMER M, BELL J A, SABIA S, et al.Stability of metabolically healthy obesity over 8 years: the English Longitudinal Study of Aging[J].Eur J Endocrinol, 2015,173(5): 703-708.
[20] WILDMAN R P, MUNTNER P, REYNOLDS K, et al.The obese without cardiometabolic risk factor clustering and the normal weight with cardiometabolic risk factor clustering: prevalence and correlates of 2 phenotypes among the US population(NHANES 1999—2004)[J].Arch Intern Med, 2008,168(15): 1617-1624.
[21] SHIN M J, HYUN Y J, KIM O Y, et al.Weight loss effect on inflammation and LDL oxidation in metabolically healthy but obese(MHO)individuals: low inflammation and LDL oxidation in MHO women[J].Int J Obes(Lond), 2006,30(10): 1529-1534.
[22] LYNCH L A, O’CONNELL J M, KWASNIK A K, et al.Are natural killer cells protecting the metabolically healthy obese patient?[J].Obesity(Silver Spring), 2009,17(3): 601-605.
[23] BALAKUMAR P, MAUNG-U K, JAGADEESH G.Prevalence and prevention of cardiovascular disease and diabetes mellitus[J].Pharmacol Res, 2016,113: 600-609.
[24] BUNDY J D, HE J.Hypertension and related cardiovascular disease burden in China[J].Ann Glob Health, 2016,82(2): 227-233.
[25] 朱国英,黄东平,方青,等.脂肪肝和脂肪胰患者营养状态差异的研究[J].同济大学学报(医学版),2019,40(2): 213-217.
[26] 宋瑞,刘弋维,李雪媛,等.超重或肥胖人群动脉僵硬度与心血管疾病危险因素的相关性研究[J].同济大学学报(医学版),2014,35(3): 51-54,77.
[27] 中华医学会糖尿病学分会代谢综合征研究协作组.中华医学会糖尿病学分会关于代谢综合征的建议[J].中华糖尿病杂志,2004,12(3): 5-10.
[28] DING L, XU Y, WANG L M, et al.Smoking and its relation to metabolic status among Chinese adults: analysis of a nationwide survey[J].Biomed Environ Sci, 2016,29(9): 619-627.
[29] FRAGOPOULOU E, CHOLEVA M, ANTONOPOULOU S, et al.Wine and its metabolic effects.A comprehensive review of clinical trials[J].Metab Clin Exp, 2018,83: 102-119.
[30] ZANUSO S, SACCHETTI M, SUNDBERG C J, et al.Exercise in type 2 diabetes: genetic, metabolic and neuromuscular adaptations.A review of the evidence[J].Br J Sports Med, 2017,51(21): 1533-1538.
[31] MOGHETTI P, BACCHI E, BRANGANI C, et al.Metabolic effects of exercise[J].Front Horm Res, 2016,47: 44-57.