异位妊娠是指受精卵在子宫腔以外的部位着床与发育,是妇产科常见而严重的急腹症之一,95%以上的异位妊娠发生在输卵管,以壶腹部最多,其次为峡部及伞部。其他部位(如输卵管间质部、子宫角部、宫颈、卵巢、子宫残角、输卵管残端、腹膜及剖宫产子宫下段切口等)较为少见,约占总数的5%[1]。复合妊娠(heterotopic pregnancy, HP)即宫腔内妊娠和异位妊娠并存,是一种特殊类型的异位妊娠,在自然妊娠中非常罕见,近年来随着促排卵及辅助生殖技术(assisted reproductive technology, ART)的广泛应用,HP的发生率也明显增加[2]。
这些少见型异位妊娠临床表现不典型,早期诊断困难,容易漏诊及误诊,发生破裂大出血威胁患者的生命安全。本研究分析104例少见型异位妊娠的超声图像特点,探讨鉴别诊断,旨在提高早期超声检出率,降低漏误诊率。
1 资料与方法
1.1 一般资料
收集2018年1月至2019年3月在同济大学附属第一妇婴保健院经手术证实的104例少见型异位妊娠患者的临床资料及超声图像结果,包括输卵管间质部妊娠28例、宫角妊娠15例、卵巢妊娠5例、子宫宫颈妊娠7例、残角子宫妊娠2例、输卵管残端妊娠2例、腹腔妊娠2例、剖宫产术后子宫瘢痕妊娠(cesarean scar pregnancy, CSP)18例及HP 25例。患者年龄21~47岁,平均年龄(33.05±5.35)岁,停经33~80d,血清绒毛膜促性腺素(human chorionic gonadotropin, HCG)为147.6~139593.7IU/L,出现不同程度阴道出血、腹痛、腹胀等临床症状。
1.2 方法
所有患者常规经阴道超声检查,必要时联合腹部超声(采用Philips IU22、Phlips HD15及GE voluson S6等彩色超声诊断仪)。常规测量子宫大小及内膜厚度、观察有无先天子宫畸形,宫腔内、剖宫产子宫下段切口处及子宫颈有无孕囊,再仔细扫查宫底部、双侧宫角部、双侧附件区有无孕囊或包块,当在异常位置明确有包块时,测量其大小、确认内部是否有孕囊、卵黄囊、胚芽及心管搏动,判断包块与周围组织的关系,用彩色多普勒超声(color Doppler flow imaging, CDFI)观察包块周边及内部血流分布情况,最后观察盆腔及腹腔有无积液。当宫腔内未见孕囊,在特殊部位(包括输卵管间质部、宫角、卵巢、宫颈、残角子宫、剖宫产切口及腹腔等)发现孕囊或包块以及宫内合并宫外同时妊娠时即可诊断为少见型异位妊娠。
1.3 观察指标
少见型异位妊娠患者的临床特征,包括此次受孕方式(自然受孕、辅助生殖技术及促排卵),既往妇科手术史、异位妊娠史、人工流产史、剖宫产史及生育史等。少见型异位妊娠患者的超声诊断结果及与术后病理结果的一致性分析。少见型异位妊娠超声图像特点及误漏诊情况。误诊指误诊为其他部位妊娠、流产或与妊娠无关的疾病,漏诊是指超声不能明确提示妊娠部位或未发现孕囊。
1.4 统计学处理
采用SPSS 22.0统计软件,计量资料用![]() 表示,计数资料用百分比表示。采用Kappa检验比较术前超声诊断与术后病理结果的一致性,Kappa值≥0.75表示一致性较好,Kappa值<0.4表示一致性较差,Kappa值在两者之间一致性一般。P<0.05表示差异有统计学意义。
表示,计数资料用百分比表示。采用Kappa检验比较术前超声诊断与术后病理结果的一致性,Kappa值≥0.75表示一致性较好,Kappa值<0.4表示一致性较差,Kappa值在两者之间一致性一般。P<0.05表示差异有统计学意义。
2 结 果
2.1 一般资料
104例少见型异位妊娠此次自然受孕、辅助生殖技术受孕及促排卵受孕的比例分别为68%、30%及2%,有妇科手术史、异位妊娠史、人工流产史、剖宫产史及生育史的比例分别为25.9%、19.2%、47.1%、31.7%及45.2%。
2.2 超声诊断结果及与术后病理结果的一致性分析
104例少见型异位妊娠患者术前超声诊断80例,误诊16例,漏诊8例,总符合率77%,漏误诊率23%。输卵管间质部妊娠、宫角妊娠、卵巢妊娠、残角子宫妊娠、输卵管残端妊娠及HP诊断率分别为75%、66.6%、60%、50%、50%及76%,宫颈妊娠及CSP诊断率100%,腹腔妊娠均漏诊。超声诊断结果与术后病理结果的一致性较好(Kappa值=0.769,P<0.001)。
2.3 超声声像图特征及误漏诊情况
104例少见型异位妊娠患者的超声声像图特征及具体误漏诊情况分析见表1、图1~6。
表1 少见型异位妊娠声像图特征及误漏诊情况
Tab.1 Ultrasonographic features and misdiagnosis of rare ectopic pregnancy
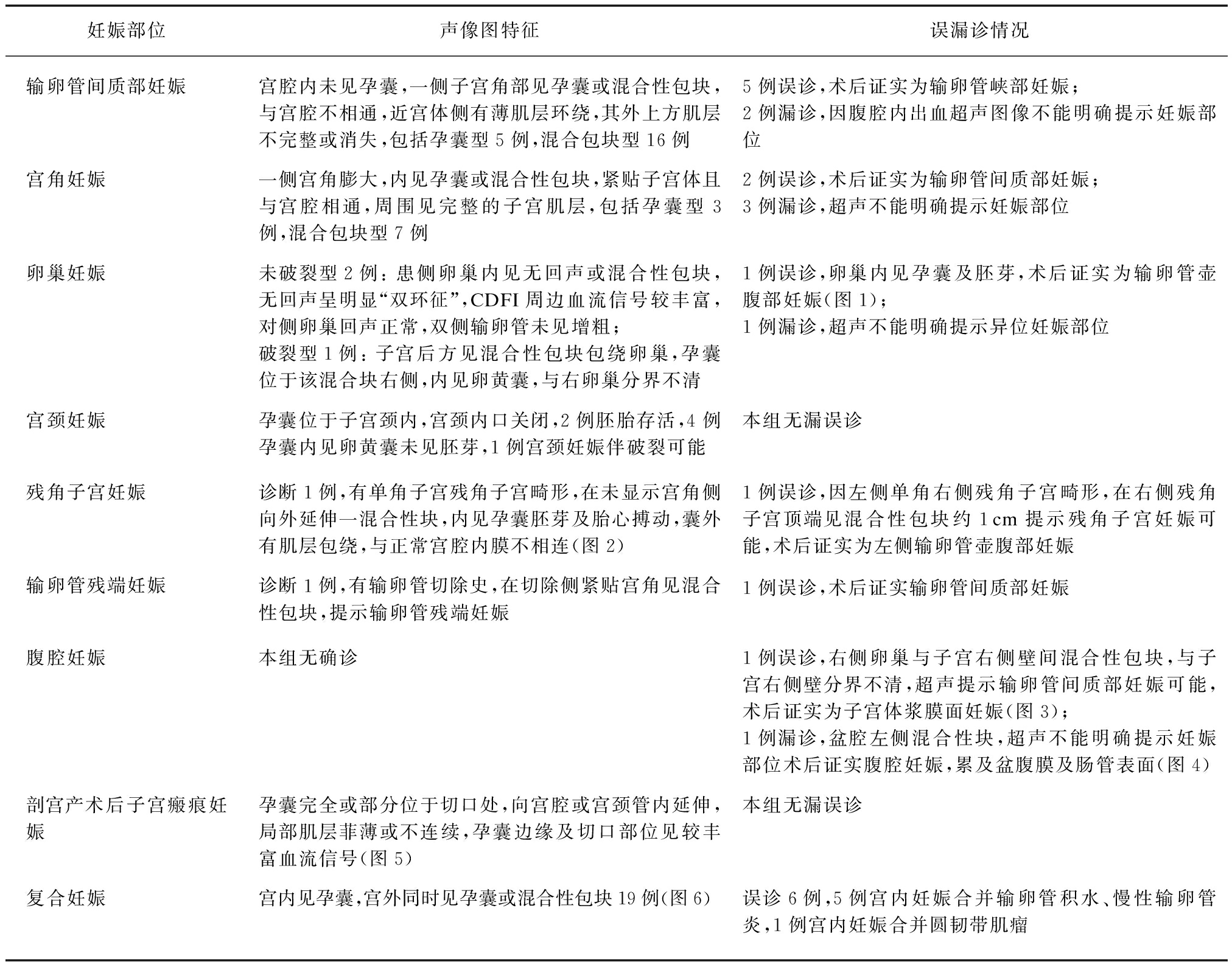
妊娠部位声像图特征误漏诊情况输卵管间质部妊娠宫腔内未见孕囊,一侧子宫角部见孕囊或混合性包块,与宫腔不相通,近宫体侧有薄肌层环绕,其外上方肌层不完整或消失,包括孕囊型5例,混合包块型16例5例误诊,术后证实为输卵管峡部妊娠;2例漏诊,因腹腔内出血超声图像不能明确提示妊娠部位宫角妊娠一侧宫角膨大,内见孕囊或混合性包块,紧贴子宫体且与宫腔相通,周围见完整的子宫肌层,包括孕囊型3例,混合包块型7例2例误诊,术后证实为输卵管间质部妊娠;3例漏诊,超声不能明确提示妊娠部位卵巢妊娠未破裂型2例: 患侧卵巢内见无回声或混合性包块,无回声呈明显“双环征”,CDFI周边血流信号较丰富,对侧卵巢回声正常,双侧输卵管未见增粗;破裂型1例: 子宫后方见混合性包块包绕卵巢,孕囊位于该混合块右侧,内见卵黄囊,与右卵巢分界不清1例误诊,卵巢内见孕囊及胚芽,术后证实为输卵管壶腹部妊娠(图1);1例漏诊,超声不能明确提示异位妊娠部位宫颈妊娠孕囊位于子宫颈内,宫颈内口关闭,2例胚胎存活,4例孕囊内见卵黄囊未见胚芽,1例宫颈妊娠伴破裂可能本组无漏误诊残角子宫妊娠诊断1例,有单角子宫残角子宫畸形,在未显示宫角侧向外延伸一混合性块,内见孕囊胚芽及胎心搏动,囊外有肌层包绕,与正常宫腔内膜不相连(图2)1例误诊,因左侧单角右侧残角子宫畸形,在右侧残角子宫顶端见混合性包块约1cm提示残角子宫妊娠可能,术后证实为左侧输卵管壶腹部妊娠输卵管残端妊娠诊断1例,有输卵管切除史,在切除侧紧贴宫角见混合性包块,提示输卵管残端妊娠1例误诊,术后证实输卵管间质部妊娠腹腔妊娠本组无确诊1例误诊,右侧卵巢与子宫右侧壁间混合性包块,与子宫右侧壁分界不清,超声提示输卵管间质部妊娠可能,术后证实为子宫体浆膜面妊娠(图3);1例漏诊,盆腔左侧混合性块,超声不能明确提示妊娠部位术后证实腹腔妊娠,累及盆腹膜及肠管表面(图4)剖宫产术后子宫瘢痕妊娠孕囊完全或部分位于切口处,向宫腔或宫颈管内延伸,局部肌层菲薄或不连续,孕囊边缘及切口部位见较丰富血流信号(图5)本组无漏误诊复合妊娠宫内见孕囊,宫外同时见孕囊或混合性包块19例(图6)误诊6例,5例宫内妊娠合并输卵管积水、慢性输卵管炎,1例宫内妊娠合并圆韧带肌瘤
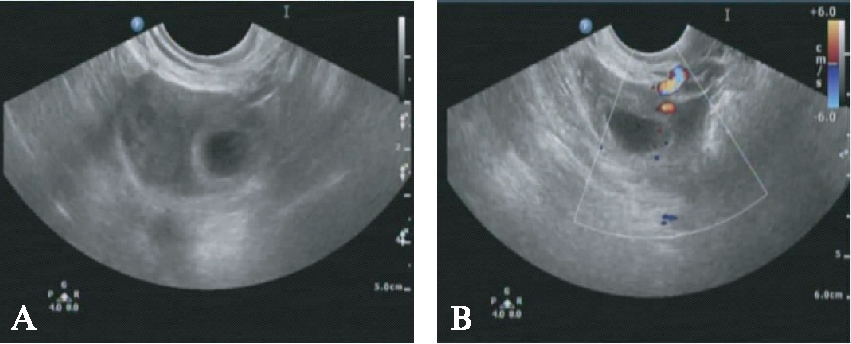
图1 卵巢妊娠误诊病例
Fig.1 Misdiagnosis of ovarian pregnancy
A: 右卵巢大小30mm×25mm×32mm,内见孕囊18mm×19mm×19mm;B: 孕囊内见卵黄囊及胚芽3mm,见胎心搏动,术后证实为右侧输卵管壶腹部妊娠
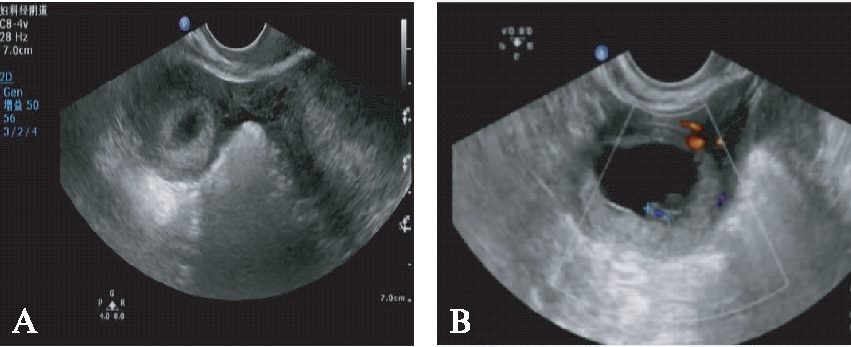
图2 残角子宫妊娠
Fig.2 Rudimentary horn pregnancy
A: 左侧单角子宫;右侧残角子宫内见孕囊;B:右侧残角子宫孕囊内见胚芽长6mm,见胎心搏动

图3 子宫体浆膜面妊娠
Fig.3 Uterine serosal surface pregnancy
A:右侧卵巢与子宫右侧壁间见混合性包块,与子宫右侧壁分界不清;B:CDFI示周边见较丰富血流信号,提示输卵管间质部妊娠可能,术后病理证实子宫体浆膜面妊娠
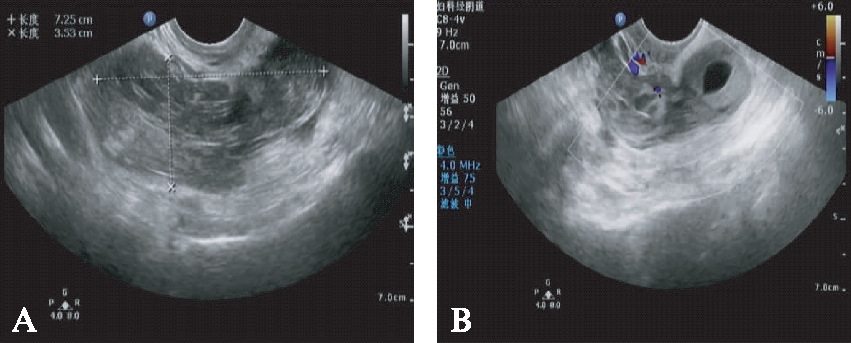
图4 腹腔妊娠
Fig.4 Abdominal pregnancy
A:盆腹腔内巨大出血块;B:腹腔内妊娠,术后证实累及盆腹膜及肠管表面
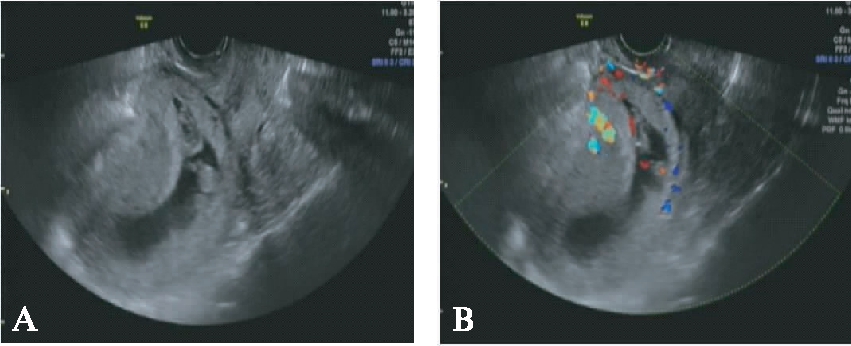
图5 剖宫产子宫切口瘢痕妊娠
Fig.5 Cesarean scar pregnancy
A:宫内妊娠,孕囊(含绒毛部分)位于切口处,胚芽长20mm,见胎心搏动;B:CDFI示切口部位孕囊边缘见较丰富血流信号
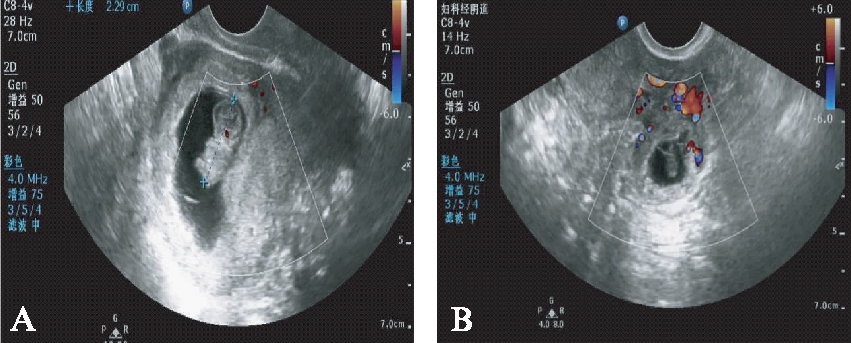
图6 宫内合并宫外复合妊娠
Fig.6 Heterotopic pregnancy
A:宫内妊娠,胚芽见胎心搏动;B:左侧异位妊娠,胚芽未见胎心搏动
3 讨 论
近年来,少见类型异位妊娠发病率逐渐上升,其超声图像变化大,早期诊断困难,易致严重并发症,且临床上处理方案及处理时机有所不同,因此提高早期超声检出率及进行鉴别诊断具有重要临床价值。
输卵管间质部妊娠易与宫角妊娠混淆,前者因孕囊周围血管丰富,一旦破裂大出血病情较凶险,诊断后应立即手术,而后者严格上讲不是异位妊娠,部分病例后期随访孕囊可逐渐向宫腔内生长至正常位置,无需紧急处理,因此两者的鉴别诊断尤为重要。鉴别要点在于宫角妊娠周围有完整肌层包绕,与子宫内膜延续,输卵管间质部妊娠的“间质线样征”有较高灵感度和特异度[3],孕囊与子宫内膜不相连,周围肌层不完整或消失,厚度明显薄于宫角妊娠。此外CDFI示孕囊周围高血流量灌注,支持输卵管间质部妊娠,而宫角妊娠少有丰富血流信号。
输卵管残端妊娠,常有输卵管切除史,本组中术前超声误诊1例可能与超声医生在检查过程中病史询问不详细有关。卵巢妊娠罕见,占异位妊娠的0.5%~3.0%。卵巢妊娠破裂后盆腔内形成杂乱回声包块包绕卵巢与卵巢界限不清,与输卵管妊娠破裂及卵巢囊肿破裂不易鉴别,应仔细询问病史。卵巢妊娠未破裂时虽超声图像较典型,但仍应注意与输卵管妊娠鉴别,主要需明确孕囊是否位于卵巢实质内。深呼吸或用手挤压时孕囊或包块与周围卵巢实质无相对位移即为卵巢妊娠,当与周围卵巢有一定分界,挤压时有相对位移则为输卵管妊娠[4]。
腹腔妊娠及残角子宫妊娠亦罕见,前者发生率约1/15000,后者1/140000~1/76000。腹腔妊娠分原发性和继发性,临床上以后者多见。着床部位变化较大,声像图缺乏特异性,故早期超声诊断困难,本组中2例腹腔妊娠均漏诊。残角子宫因发育差周围环绕肌层不易辨认,早期与输卵管妊娠、阔韧带妊娠等不易鉴别,在残角子宫妊娠较大时又酷似腹腔妊娠。此时应注意扫查非妊娠侧子宫的宫腔形态,如二维超声显示宫腔形态不够直观,可以采用经阴道三维超声扫查[5],尽可能为鉴别诊断提供更多有用信息。
宫颈妊娠约占异位妊娠的0.1%。宫颈妊娠患者中8%发生在行ART的患者,本组中有2例行体外受精-胚胎移植术。宫颈妊娠需与难免流产相鉴别,宫颈妊娠孕囊形状较圆,与正常妊娠形状基本无差异,囊内一般可见胎心搏动,宫颈内口处于闭合状态;难免流产的孕囊明显变形且张力不足,一般无胎心搏动,且宫颈内口呈开放状态。此外CDFI显示宫颈妊娠的异位种植处有明显彩色血流信号,而难免流产一般无此表现。
近年来我国剖宫产率上升,CSP发生率也逐年升高。超声根据孕囊部分或完全着床于子宫前壁瘢痕处、孕囊与膀胱间子宫肌层厚度是否>3mm、子宫肌层是否向膀胱方向隆起以及子宫前壁瘢痕处为单纯孕囊型或包块型共分为4型[6]。CSP虽有典型声像图特征,仍应注意与宫内妊娠位置偏低、宫颈妊娠、难免流产及滋养细胞肿瘤相鉴别[7-8]。鉴别应仔细观察孕囊的着床位置与生长方向,与剖宫产瘢痕的位置关系、宫颈内口是否松弛、前壁峡部的肌层厚度及CDFI观察滋养层血流信号的来源。CSP的治疗原则是早诊断早终止早清除,因此其超声诊断及分型为临床选择治疗方案提供重要价值[9]。
HP是一种特殊类型的异位妊娠,自然受孕时非常罕见,发生率约1/30000[10],本组仅1例为自然受孕。目前对于HP的发病机制如何还不太清楚,有学者认为既往盆腔手术尤其是输卵管手术史、流产史、异位妊娠史、盆腔及输卵管慢性炎症、促排卵及ART等都是其高危因素[11-12]。本组中有5例术后证实宫内妊娠合并输卵管积水、慢性输卵管炎。HP的超声表现为正常宫内妊娠加上异位妊娠的声像图特征,异位妊娠以输卵管壶腹部最多见,其他部位较少见。本组中14例合并输卵管壶腹部妊娠,4例合并输卵管间质部或峡部妊娠,仅1例合并宫颈妊娠,与报道相符[13]。HP的宫内妊娠能否成功存活与超声早期正确诊断关系重大,要求超声医师提高对HP的认识,检查过程中仔细询问病史,尤其是受孕方式,时刻警惕HP,最大程度提高早期诊断率,减少因异位妊娠带来的对宫内妊娠及母体的危害[14]。
此外,子宫肌壁间妊娠及阔韧带妊娠也属于少见型异位妊娠,前者是指受精卵在子宫肌层着床,声像图特征较典型。后者又称为腹膜外妊娠,超声图像缺乏典型表现,难以明确诊断。本研究病例中缺少这两种类型,也是不足之处。
综上所述,少见型异位妊娠的发病率逐渐上升,声像图特征既有共性又有个性。超声医师应重视临床病史,动态观察随访,注意鉴别诊断,提高早期诊断率,减少漏误诊,如此有助于临床治疗方案和手术时机的合理选择,发挥其重要的临床应用价值。
[1] CALLEN P W.妇产科超声学[M].常才,戴晴,谢晓燕,主译.5版.北京: 人民卫生出版社,2010: 905-906.
[2] CASIKAR I, REID S, CONDOUS G. Ectopic pregnancy: Ultrasound diagnosis in modern management[J]. Clin Obstet Gynecol, 2012,55(2): 402-409.
[3] 谢红宁,何苗.少见类型异位妊娠超声声像学特征及诊断[J]. 中国实用妇科与产科杂志,2017,33(9): 892-896.
[4] 周贇,陈晓姣,杨钰,等.特殊部位异位妊娠的临床特征及超声图像特点[J].安徽医学,2019,40(11): 1208-1211.
[5] 谢忱忱,董虹美,冉素真.经阴道三维超声自由解剖成像技术在特殊部位异位妊娠诊断中的应用[J/OL].中华医学超声杂志(电子版),2019,16(6): 445-450.
[6] 金力,陈蔚琳,周应芳.剖宫产术后子宫瘢痕妊娠诊治专家共识(2016)[J].全科医学临床与教育,2017,15(1): 5-9.
[7] 孙懿,聂小毳.经阴道彩色多普勒超声诊断剖宫产切口瘢痕妊娠的临床价值[J].中国实用妇科与产科杂志,2015,31(2): 149-152.
[8] 苏娜,姜玉新,戴晴,等.经阴道超声对侵蚀性葡萄胎的早期及精准诊断的预期观察[J/OL].中华医学超声杂志(电子版),2017,14(2): 99-104.
[9] 蒋瑜,杨太珠,罗红,等.剖宫产瘢痕部位妊娠的超声分型与治疗方案选择的比较[J]. 中国超声医学杂志,2016,32(7): 635-638.
[10] GOVINDARAJAN M J, RAJAN R. Heterotopic pregnancy in natural conception[J]. J Hum Reprod Sci, 2008,1(1): 37.
[11] YU Y, XU W, XIE Z, et al. Management and outcome of 25 heterotopic pregnancies in Zhejiang, China[J]. Eur J Obstet Gynecol Reprod Biol, 2014,180: 157-161.
[12] OKUNOWO A A, OKUNADE K S, ADEFEMI A K, et al. A successfully managed spontaneous heterotopic pregnancy diagnosed in the second trimester of pregnancy[J]. Niger Postgrad Med J, 2016,23(2): 101-103.
[13] ALKATOUT I, HONEMEYER U, STRAUSS A, et al. Clinical diagnosis and treatment of ectopic pregnancy[J]. Obstet Gynecol Surv, 2013,68(8): 571-581.
[14] 祝蕾,任芸芸.彩色多普勒超声在宫内合并宫外复合妊娠(HP)中的诊断价值[J]. 复旦学报(医学版),2019,46(1): 58-63.