当今社会随着环境与生活方式改变,妇女生育年龄普遍推后,同时二孩政策开放,高龄妇女的妊娠需求不断增加,愈来愈多的高龄妇女通过辅助生殖受孕。自1958年,国际妇产科联盟(International Federation of Gynecology and Obstetrics, FIGO)将分娩年龄≥35周岁的妊娠定义为高龄妊娠,随着年龄增加,内外科合并症增加,妊娠期合并症也随之增加,如妊娠期糖尿病(gestational diabetes mellitus, GDM)、妊娠期高血压疾病、胎盘种植部位异常(前置胎盘等)、胎儿宫内生长受限(fetal growth restriction, FGR)等风险增高;高龄孕妇妊娠并发症,如产后出血、子痫前期、巨大儿等也明显增加[1]。通过辅助生殖技术受孕的孕妇,其妊娠合并症及并发症较自然妊娠发生率高[2],所以通过辅助生殖受孕的高龄孕妇不良母婴结局可能更高。本研究旨在评价不同年龄段辅助生殖妊娠对妊娠结局的影响,为改善辅助生殖技术受孕的高龄孕妇母儿结局提供参考。
1 资料与方法
1.1 一般资料
收集2014年至2018年同济大学附属第一妇婴保健院分娩的110897例单胎分娩产妇的临床资料。依据受孕方式,分为自然妊娠(spontaneous conception, SC)组和辅助生殖(assisted repro-duction technology, ART)组。SC组107330例(96.70%),ART组3567例(3.21%),其中年龄<35岁为低龄组,≥35岁为高龄组。
1.2 方法
将SC组和ART组进行一般资料分析,包括年龄、产次、分娩方式、瘢痕子宫、GDM、巨大儿、FGR等;在不同年龄段中,SC组和ART组妊娠期合并症及并发症分析,包括分娩方式、GDM、FGR、子痫前期、胎盘种植部位异常、妊娠肝内胆汗淤积症(intra-hepatic cholestasis of pregnancy, ICP)、胎盘粘连/植入、产后出血、输血、胎盘早剥等;对于严重妊娠并发症分析,包括严重产后出血(出血量>2000mL)、HELLP综合征(其中血小板<50×109/L)、子痫、羊水栓塞、急性脂肪肝、胎盘早剥伴凝血功能障碍、子宫切除等。
1.3 统计学处理
本研究采用SPSS 22.0软件进行研究分析。其中计量资料以![]() 表示采用t检验。计数资料以百分率表示,采用χ2检验,多因素采用Logistic回归分析。P<0.05表示差异有统计学意义。
表示采用t检验。计数资料以百分率表示,采用χ2检验,多因素采用Logistic回归分析。P<0.05表示差异有统计学意义。
2 结 果
2.1 两组产妇一般情况的比较
共有110897例单胎分娩产妇纳入研究范围,其中SC组107330例(96.70%),ART组3563例(3.21%)。在SC组中高龄占14.72%,ART组高龄占39.86%,ART组中高龄比例明显高于SC组,尤其年龄≥40岁超高龄孕妇,两组差异有统计学意义(P<0.05)。在两组资料中,SC组的经产妇明显高于ART组,差异有统计学意义(P<0.05)。分娩方式中,SC组中顺产率(62.35%)明显高于ART组(34.63%),ART组的剖宫产率(63.65%)明显高于SC组(36.29%),差异均有统计学意义(P<0.05),产钳分娩两组差异无统计学意义(P=0.2)。在妊娠合并症FGR、GDM及早产中,ART组明显高于SC组,差异有统计学意义(P<0.05),SC组中瘢痕子宫再次妊娠率明显高于ART组,差异有统计学意义(P<0.05),见表1。
表1 ART与SC一般情况比较
Tab.1 Comparison of general information between ART group and SC group [n(%)]
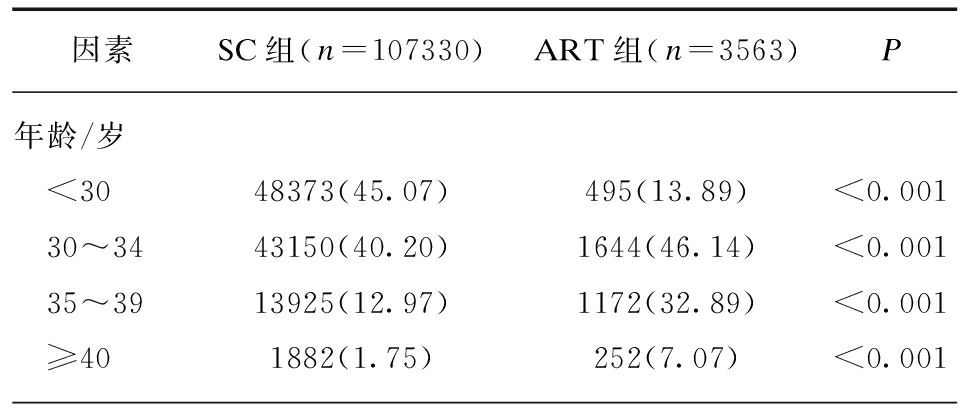
因素SC组(n=107330)ART组(n=3563)P年龄/岁 <3048373(45.07)495(13.89)<0.001 30~3443150(40.20)1644(46.14)<0.001 35~3913925(12.97)1172(32.89)<0.001 ≥401882(1.75)252(7.07)<0.001
(续表1)
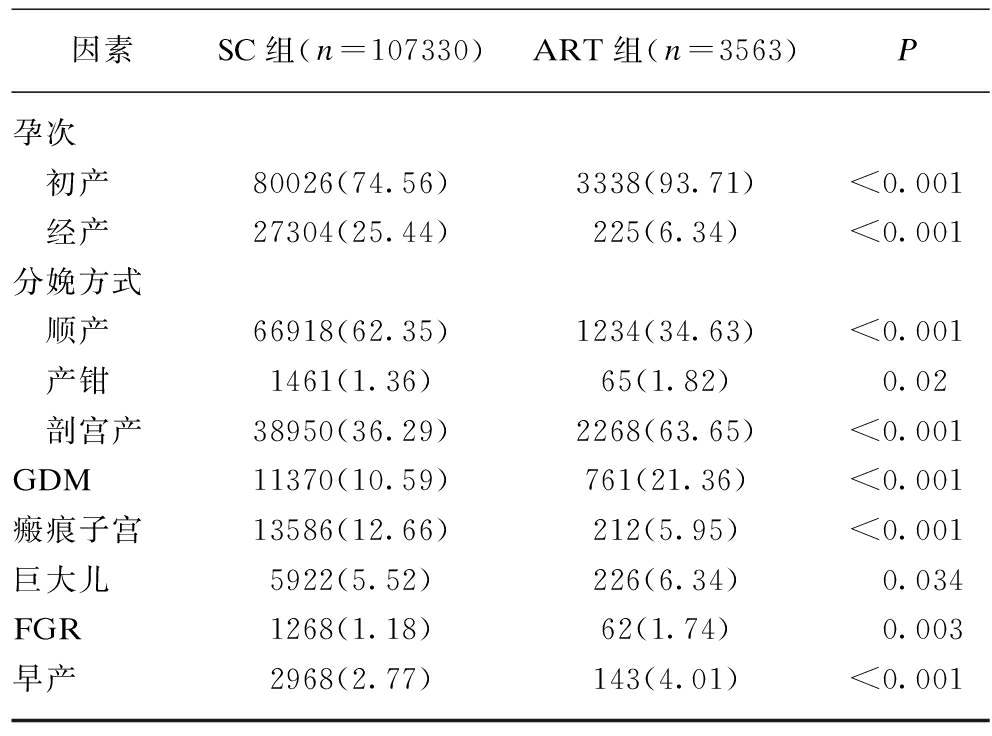
因素SC组(n=107330)ART组(n=3563)P孕次 初产80026(74.56)3338(93.71)<0.001 经产27304(25.44)225(6.34)<0.001分娩方式 顺产66918(62.35)1234(34.63)<0.001 产钳1461(1.36)65(1.82)0.02 剖宫产38950(36.29)2268(63.65)<0.001GDM11370(10.59)761(21.36)<0.001瘢痕子宫13586(12.66)212(5.95)<0.001巨大儿5922(5.52)226(6.34)0.034FGR1268(1.18)62(1.74)0.003早产2968(2.77)143(4.01)<0.001
2.2 不同年龄段SC组和ART组妊娠合并症及并发症的比较
在低龄组中妊娠合并症,如GDM、子痫前期、子宫压迫缝合、胎盘位置种植异常、胎盘粘连/植入,ART组明显高于SC组,差异有统计学意义(P<0.05)。在高龄组中,早产及产后出血,ART组明显高于SC组,差异有统计学意义(P<0.05)。分娩方式中,两个年龄段的剖宫产率,ART组均高于SC组,差异有统计学意义(P<0.05),且高龄ART组剖宫产率明显高于低龄ART组。各组中FGR、ICP、胎盘早剥差异无统计学意义,见表2。
表2 不同年龄段的两种受孕方式中妊娠合并症及并发症的比较
Tab.2 Comparison of pregnancy complications and complications in two different ways of conception in different ages [n(%)]
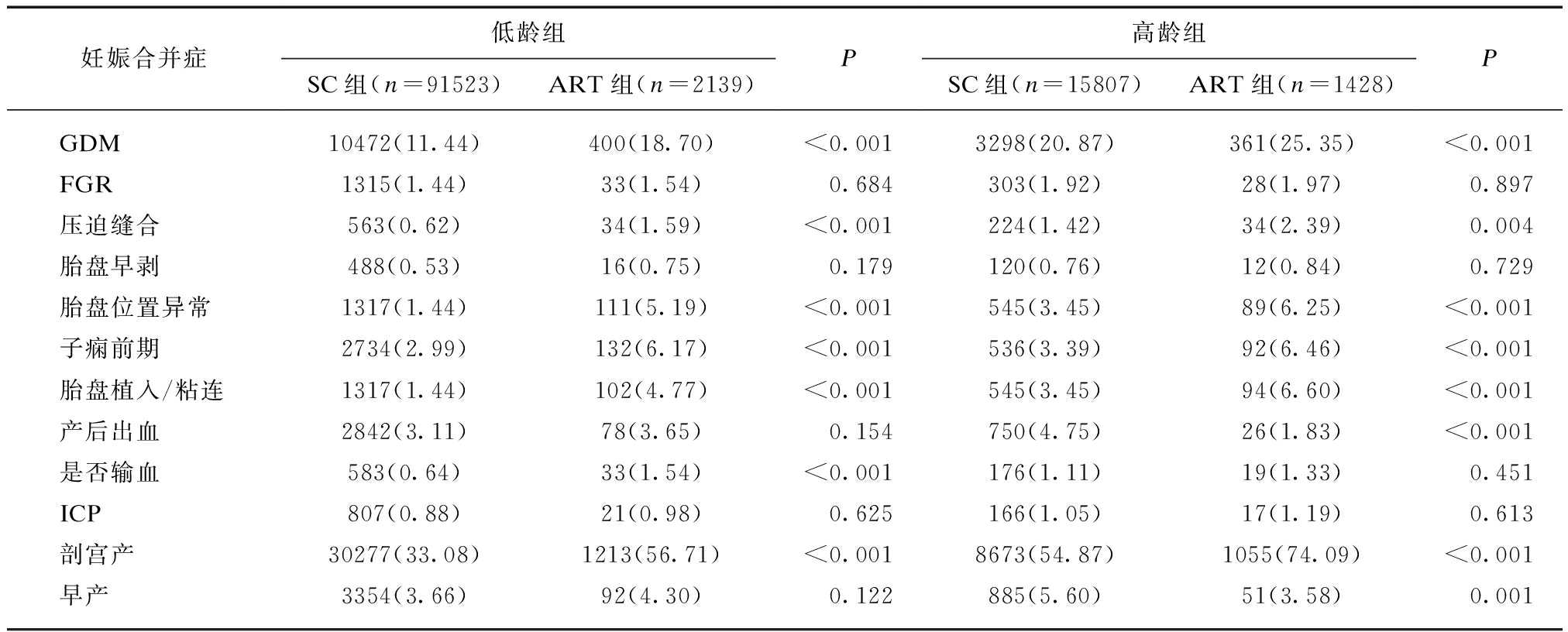
妊娠合并症低龄组SC组(n=91523)ART组(n=2139)P高龄组SC组(n=15807)ART组(n=1428)PGDM10472(11.44)400(18.70)<0.0013298(20.87)361(25.35)<0.001FGR1315(1.44)33(1.54)0.684303(1.92)28(1.97)0.897压迫缝合563(0.62)34(1.59)<0.001224(1.42)34(2.39)0.004胎盘早剥488(0.53)16(0.75)0.179120(0.76)12(0.84)0.729胎盘位置异常1317(1.44)111(5.19)<0.001545(3.45)89(6.25)<0.001子痫前期2734(2.99)132(6.17)<0.001536(3.39)92(6.46)<0.001胎盘植入/粘连1317(1.44)102(4.77)<0.001545(3.45)94(6.60)<0.001产后出血2842(3.11)78(3.65)0.154750(4.75)26(1.83)<0.001是否输血583(0.64)33(1.54)<0.001176(1.11)19(1.33)0.451ICP807(0.88)21(0.98)0.625166(1.05)17(1.19)0.613剖宫产30277(33.08)1213(56.71)<0.0018673(54.87)1055(74.09)<0.001早产3354(3.66)92(4.30)0.122885(5.60)51(3.58)0.001
2.3 在两个年龄段ART组和SC组的严重产科并发症的比较
在两个不同年龄段,ART组严重产科并发症的发生率明显高于SC组,但通过多因素Logistic回归分析后,差异无统计学意义(P>0.05),见表3。
表3 不同年龄段ART组和SC组严重产科并发症的比较
Tab.3 Comparison of severe obstetric complications between art group and NRT group in different age groups [n(%)]
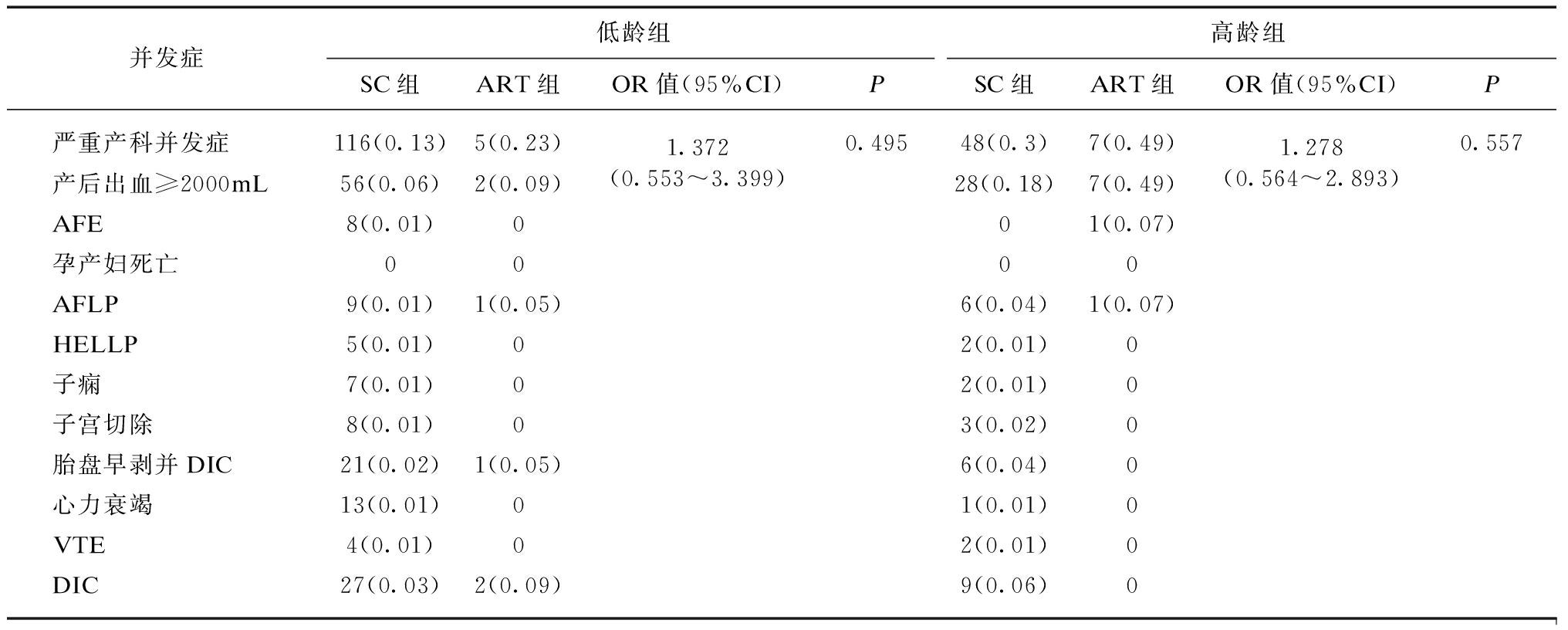
并发症低龄组高龄组SC组ART组OR值(95%CI)PSC组ART组OR值(95%CI)P严重产科并发症116(0.13)5(0.23)产后出血≥2000mL56(0.06)2(0.09)1.372(0.553~3.399)0.49548(0.3)7(0.49)28(0.18)7(0.49)1.278(0.564~2.893)0.557AFE8(0.01)001(0.07)孕产妇死亡0000AFLP9(0.01)1(0.05)6(0.04)1(0.07)HELLP5(0.01)02(0.01)0子痫7(0.01)02(0.01)0子宫切除8(0.01)03(0.02)0胎盘早剥并DIC21(0.02)1(0.05)6(0.04)0心力衰竭13(0.01)01(0.01)0VTE4(0.01)02(0.01)0DIC27(0.03)2(0.09)9(0.06)0
校正因子:瘢痕子宫、GDM、子痫前期、ICP、巨大儿、早产、FGR
3 讨 论
随着女性生育年龄推后及二胎政策开放,更多不孕不育患者通过辅助生殖受孕。在这部分人群中,高龄孕妇比例较高。在生育年龄上升的同时,高龄妇女的妊娠能力急剧下降[3],主要表现在卵巢储备能力下降,卵母细胞的数目与质量下降,同时高龄降低了胚胎的着床率及临床妊娠率。且高龄女性较多合并有盆腔炎性疾病、生殖道肿瘤、子宫内膜容受性降低等,导致受孕机会降低。因此更多的高龄女性选择通过辅助生殖技术受孕。本研究中数据表明,高龄孕妇选择通过ART受孕比例明显高于适龄期孕妇(诸多研究表明辅助生殖受孕的比例正不断上升[4-5])。ART受孕孕妇尤其高龄者往往经历反复多次试管受孕,对腹中胎儿比较重视,孕期较为焦虑[6],导致产科医生因顾及产妇心理因素相对放宽剖宫产的指征,剖宫产率明显上升。在本研究中ART组的剖宫产率高于SC组,且年龄越大剖宫产率越高。ART组孕妇初产妇比例、剖宫产率明显高于SC组,并且GDM,早产、FGR均高于SC组,与国内外研究一致[7-8],但在本研究中巨大儿差异无明显统计学意义。
随着生育年龄推后,辅助生殖技术的需求增加。虽然此类技术可以使更多不孕不育的人有了繁衍后代的希望,但是ART较自然妊娠有着更高的不良母婴结局发生率。目前研究[9]认为辅助生殖操作使子宫内膜容受性受损,进而影响胎盘滋养细胞的侵袭能力,由此引起一系列的胎盘源性疾病,如子痫前期、前置胎盘等。在此次研究中,ART组子痫前期、胎盘种植部位异常、胎盘粘连及植入,发生率高于SC组。由于高龄本身就是不良母婴结局的一个独立危险因素[10],高龄妇女本身有着更高的血管硬化等的风险[11],可能影响子宫肌层处的动脉血管,进而导致相关并发症的发生。同时随着孕妇年龄增加罹患各种基础疾病风险增加,ART孕妇孕期处于紧张情绪中同时受长期保胎及卧床等因素影响,其本身妊娠期并发症如高血压疾病、GDM等发生率有所增加,导致围产期发生不良母婴结局风险更高。国外文献指出[12],超过40岁的ART孕妇更容易出现产科并发症。许多不孕患者本身即合并有多种代谢性疾病,例如多囊卵巢综合征(polycystic ovarian syndrome, PCOS)、胰岛素抵抗等,其体内激素水平异常不但导致自然受孕失败,同时也增加了相关并发症发生的风险。例如体内雌激素水平的紊乱往往会引起机体糖代谢紊乱[13]。同时辅助生殖受孕过程中还需要多种激素调节,这些调节会影响其激素水平导致其发生各种妊娠代谢性疾病的比例高于自然妊娠者[14]。本研究中,GDM在ART较SC发生比例相对较高,同时考虑高龄本身即是GDM发生的一个危险因素,ART高龄发生GDM的比例也更高。与此同时,本研究结果也显示高龄组中发生子痫前期、胎盘种植异常、产后出血,也明显高于低龄组。一般认为引起产后出血的高危因素有胎盘部位种植异常、GDM、巨大儿、妊娠期高血压疾病等,本研究中低龄ART组与SC组产后出血差异不明显,但在高龄组中差异有统计学意义。故认为高龄是ART产妇发生产后出血的一项重要危险因素。所以对高龄ATR孕产妇围产期早期出现的妊娠期合并症的预防和处理,是减少严重产科并发症发生,保证母婴安全的一项重要措施[15]。将这一部分人群为产科的重点监测对象,及早预防和干预,能改善高龄辅助生殖孕妇的不良母婴结局。
目前严重的产科并发症已成为除孕产妇死亡率外评价产科医疗质量的一项重要指标。若发生严重产科并发症不能及时识别及救治,则容易直接危及母儿生命安全。随着产妇年龄的增加,产科急危重症随之增加,产科严重并发症位于前3位的是妊娠期高血压相关疾病(重度子痫前期、子痫、HELLP综合征)、产后出血(严重产后出血>2000mL)及器官功能损害(急性脂肪肝、羊水栓塞、心力衰竭、肺栓塞等)[16]。研究表明,辅助生殖技术和高龄仍是发生产科并发症的独立危险因素[17-19]。严重产后并发症的发生率非常低,虽然本研究中的总样本量达到11万例,但是阳性例数仍占极少数,最后统计学检验差异无统计学意义。在未来研究中还将继续积累数据并改进统计学方法,以求进一步揭示科学结论。
随着医学的进步,辅助生殖技术已成为一项成熟技术,对母儿相对安全,但仍需建立正确的生育观念,倡导适龄生育。应普及高龄对于不良母婴结局影响的知识,对不孕不育患者可以尽早进行辅助生殖受孕。不孕不育及高龄都是产科并发症及不良母婴结局的独立危险因素[20],对此类孕妇应视为高危妊娠病例进行管理。孕前、孕期及产时产后应及时进行高危妊娠评估,严格评估各项器官功能,加强孕期指导及监护,提早预防、诊断及治疗妊娠合并症,加强产时及产后监测及管理,改善围产期不良妊娠结局。
[1] 李艳,杨蕾,杨玲竹.高龄女性经辅助生殖技术受孕后单胎妊娠的围产结局[J].临床医学,2019,39(1): 23-26.
[2] 漆洪波,童超.辅助生殖技术发展对围产医学及子代健康的挑战[J].重庆医科大学学报,2017,42(8): 922-924.
[3] 乔杰.高龄女性不孕诊治指南[J].中华生殖与避孕杂志,2017,37(2): 64-67.
[4] 朱蓉,陈妮妮,胡淑怡,等.中国高龄孕产妇妊娠风险现状[J].中国妇幼保健,2016,31(23): 5205-5207.
[5] 王明雯,童晓文,王炎秋,等.辅助生殖技术中选择性单胚胎移植的研究进展[J].同济大学学报(医学版),2019,40(6): 890-895.
[6] AGOSTINI F, MONTI F, PATERLINI M, et al. Effect of the previous reproductive outcomes in subfertile women after in vitro fertilization(IVF) and/or intracytoplasmic sperm injection(ICSI) treatments on perinatal anxious and depressive symptomatology[J]. J Psychosom Obstet Gynaecol, 2018,39(1): 29-37.
[7] 李洪云.辅助生殖技术受孕与自然受孕妊娠结局的差异[J].中国城乡企业卫生,2019,34(8): 89-90.
[8] LEAN S C, DERRICOTT H, JONES R L, et al. Advanced maternal age and adverse pregnancy outcomes: a systematic review and meta-analysis[J]. PLoS One, 2017,12(10): e0186287.
[9] GODBOLE G, SUMAN P, MALIK A, et al. Decrease in expression of HOXA10 in the decidua after embryo implantation promotes trophoblast invasion[J]. Endocrinology, 2017,158(8): 2618-2633.
[10] CAVAZOS-REHG P A, KRAUSS M J, SPITZNAGEL E L, et al. Maternal age and risk of labor and delivery complications[J]. Matern Child Health J, 2015,19(6): 1202-1211.
[11] 刘情,王笑笑,张英奎,等.河北省2016年妇女妊娠期高血压疾病与年龄的相关性分析[J].中华流行病学杂志,2018,39(9): 1270-1273.
[12] ZANCONATO G, CAVALIERE E, MARIOTTO O, et al. Perinatal outcome of severe obstetric complications: findings of a 10-year hospital-based surveillance study in Italy[J]. Int J Womens Health, 2019,11: 463-469.
[13] 陈钰仪,梁丽霞,吴伟珍.辅助生殖技术对患者糖代谢的影响[J].中国临床医生杂志,2017,45(7): 94-96.
[14] 崔玉静,许志平,邹秀丽,等.342例重症产科患者年龄分布及发病因素的回顾性分析[J].中华重症医学电子杂志(网络版),2019,5(3): 230-234.
[15] 陈奕,范玲.早期预警体系与模拟培训在降低严重产科并发症中的作用[J].中华产科急救电子杂志,2015,4(3): 131-134.
[16] CHANTRY A A, BERRUT S, DONATI S, et al. Monitoring severe acute maternal morbidity across Europe: a feasibility study[J]. Paediatr Perinat Epidemiol, 2019. doi: 10.1111/ppe.12557.
[17] KRAMER M S, BERG C, ABENHAIM H, et al. Incidence, risk factors, and temporal trends in severe postpartum hemorrhage[J]. Am J Obstet Gynecol, 2013,209(5): 449.e1-7.
[18] DAVEY M A, FLOOD M, POLLOCK W, et al. Risk factors for severe postpartum haemorrhage: a population-based retrospective cohort study[J]. Aust N Z J Obstet Gynaecol, 2019. doi: 10.1111/ajo.13099.
[19] 曾冬桂.产后出血原因及相关危险因素130例临床分析[J].世界最新医学信息文摘,2019,19(84): 60-61.
[20] OKUN N, SIERRA S, DOUGLAS WILSON R, et al. Pregnancy outcomes after assisted human reproduction[J]. J Obstet Gynaecol Can, 2014,36(1): 64-83.