颈椎前路椎间盘切除减压植骨融合术(anterior cervical discectomy and fusion, ACDF)是治疗脊髓型颈椎病的标准手术方法[1-3]。该手术入路通过血管鞘与内脏鞘之间的间隙,直接进入椎间隙,从而完成减压操作,由于该入路利用间隙操作,手术具有操作简单、出血少、创伤少、术后恢复快等优点。
传统的颈后路手术需要劈开椎旁肌肉,创伤大、出血多,术后恢复慢,因此,颈前路手术具有明显的手术优势[4]。ACDF手术减压完成后,需要置入椎间融合器(cage),以维持椎间高度及促进减压节段融合。cage可通过撑开椎间隙来恢复足够的颈椎间高度和椎间孔的面积,紧张后纵韧带及黄韧带,以及预防颈椎后凸畸形[5-10]。然而不适当的cage尺寸会影响手术的临床预后。撑开不足或cage过小会导致减压不足,cage脱落、假关节形成、骨不连和颈椎后凸[11-13]。而过度撑开会导致cage塌陷、椎间关节损伤和术后颈部疼痛[14-15]。Truumees等[16]的一项生物医学研究显示,使用较大的椎体间植入物在插入时可导致明显更高的牵张力。与4.5mm或5.5mm(矮组) cage相比,6.5mm 或7.5mm(高组)的cage塌陷风险明显更高,特别是对于骨质疏松症患者。cage塌陷导致颈椎局部角度早期恶化,颈椎整体曲度变差[17]。因此,有效的cage置入是影响ACDF手术预后的重要因素。目前尚缺乏行单节段ACDF术后,融合节段椎间高度及整体颈椎曲度变化的研究。本研究目的是观察单节段ACDF手术置入cage后融合节段椎间高度和颈椎整体曲度的变化,同时阐明ACDF治疗脊髓型颈椎病的临床疗效。
1 资料和方法
1.1 一般资料
回顾性分析2011年1月—2019年1月在同济大学附属东方医院接受ACDF治疗的119名单节段脊髓型颈椎病患者的医学和影像学资料。纳入标准: C3/4、C4/5、C5/6或C6/7的单节段脊髓型颈椎病。排除标准: 多节段椎间盘疾病;既往行过颈椎手术;脊柱畸形;年龄>70岁;以及既往颈椎创伤病史。所有手术均由同一主任医师采用相同的手术方案进行。
1.2 手术方法
查阅患者病历记录,所有手术均按标准ACDF的步骤进行。患者取仰卧位全身麻醉,横行切开皮肤。按照Smith和Robinson所描述的方法暴露颈椎间盘[18]。在整个手术过程中使用Caspar螺钉撑开器撑开椎间隙。然后进行颈椎椎间盘切除和增生物切除。通过去除软骨终板,保留软骨下骨。在完成椎间盘切除和终板准备后,选择一个最佳的充满同种异体骨的PEEK材料的椎间融合器[19]。在使用Caspar撑开器进行足够的撑开后,将适当大小的cage入椎间隙进行融合。记录入院时间、手术时间和出血量。所有患者未出现伤口感染或神经组织损伤。手术后,所有的患者需配戴颈托3个月。术后6周开始颈部运动,逐渐恢复正常活动水平。由一名骨科医生独立评估影像学数据。
1.3 影像学分析
在纳入受试者前,需对所有受试者的颈椎MRI图像进行核查,剔除多节段椎间盘退变的受试者。有研究表明颈椎前凸受脊柱骨盆参数、胸椎后凸和胸1椎体倾斜角的影响[20-22]。因此,在纳入参与者数据之前,需对这些参数进行评估。存在任何影响颈椎前凸参数的参与者均被排除在外。因此,为了符合本研究的要求,颈椎前凸的变化都只能由椎间盘退变引起。根据医疗记录,所有参与者在随访6个月时,接受X线检查。测量以下参数来显示椎间高度和整个颈椎曲度的变化: 融合节段椎间隙的前、后高度。椎间前高度(anterior intervertebral height, AIH)定义为上下终板最前点之间的距离。椎间后高度(posterior intervertebral height, PIH)定义为上下终板最后点之间的距离。为了更准确地检测放置cage后椎间高度的变化,同时测量上下相邻节段的平均椎间隙高度,并将其视为“相对正常”的椎间高度。“相对正常”椎间隙前高度(“normal” anterior interver-tebral height, NAIH)=(上节段前椎间高度+下节段前椎间高度)/2;“相对正常”椎间隙后高度(“normal” posterior intervertebral height, NPIH)=(上节段后椎间高度+下节段后椎间高度)/2。在术前与术后的对比研究中,因投射球管与患者的距离可能不同,会导致因投射距离所产生的放射误差,但是对于同一个患者的同一次摄片中,椎间盘与椎体的高度比值不会因投射距离的变化而变化。这样因投射距离不同所造成的误差将被消除,能够更加真实地反映ACDF后的高度变化,所以本试验在比较术前术后融合节段颈椎间隙高度变化时,采用了椎间盘与邻近节段椎体高度的比值作为实验参数,准确性更高。即为指数1(Index 1)=AIH/VH(vertebral height, VH)、指数2(Index 2)=PIH/VH。利用侧位片上C2至C7的Cobb角评估整个颈椎曲度,见图1~3。
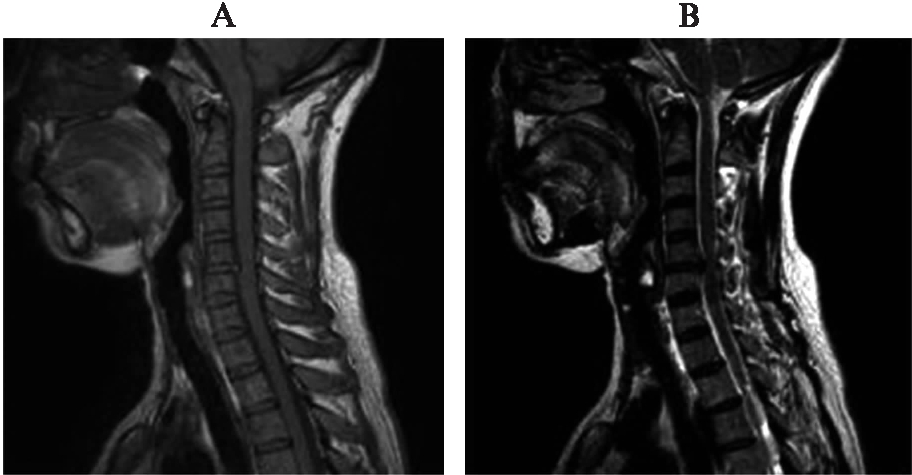
图1 典型单节段脊髓型颈椎病MRI图像
Fig.1 Cervical MRI image of single level cervical spondylotic myelopathy
A: T1加权像;B: T2加权像
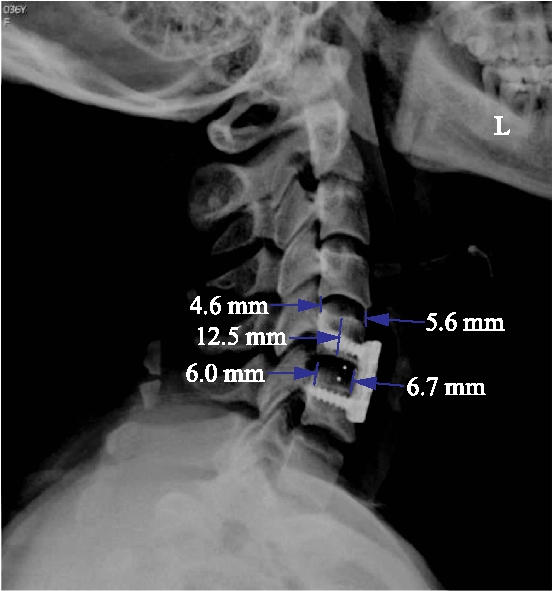
图2 椎间隙前高度和椎间隙后高度的测量方法
Fig.2 Measurement of intervertebral height
椎间隙前高度: 5.6mm,6.7mm;椎间隙后高度: 4.6mm,6.0mm;椎体高度: 12.5mm
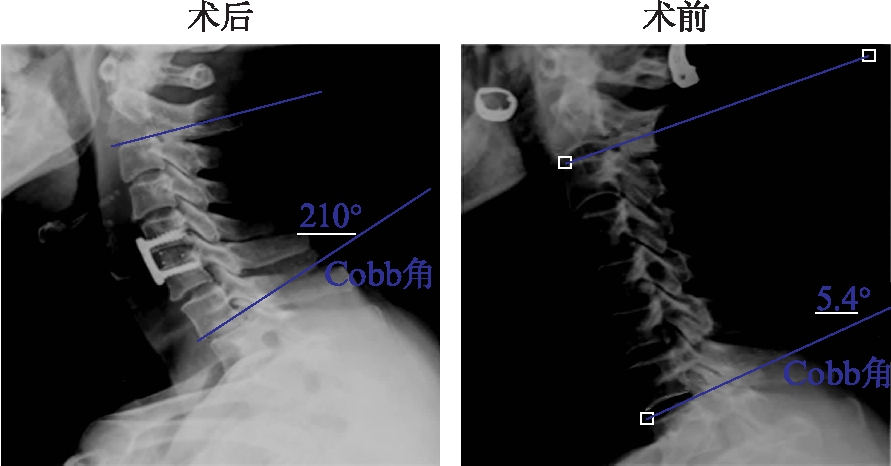
图3 术后、术前整体颈椎曲度测量的方法(Cobb角测量)
Fig.3 Measurement of whole cervical curvature(Cobb angle)
1.4 临床评估
根据医疗记录,收集所有参与者的日本骨科协会(Japanese Orthopaedic Association, JOA)评分以及Nurick评分。
1.5 统计学处理
采用SPSS 18.0生成并进行统计学分析。所有数据以![]() 表示(计量资料符合正态分布)。依据融合节段进行分层分析,采用了配对t检验分析方法,评估术前和术后放射学测量结果和临床结果。采用两个独立样本t检验比较融合节段和相邻节段平均椎间隙高度之间的影像学数据。P<0.05为差异有统计学意义。
表示(计量资料符合正态分布)。依据融合节段进行分层分析,采用了配对t检验分析方法,评估术前和术后放射学测量结果和临床结果。采用两个独立样本t检验比较融合节段和相邻节段平均椎间隙高度之间的影像学数据。P<0.05为差异有统计学意义。
2 结 果
2.1 一般资料
在本研究中,按照上述纳入标准共收集了119名参与者(男性70名,女性49名)的数据。患者手术时的年龄33~67岁,平均年龄(50.3±5.61)岁。此次研究使用3种不同尺寸的cage(DePuy Spine,强生公司,美国),包括: 5mm cage(62.2%),6mm cage(31.1%),7mm cage(6.7%),见表1。
2.2 术后融合节段椎间高度恢复
术前融合节段平均AIH为(5.29±1.14) mm,“相对正常”节段为(7.79±1.72) mm。术后融合节段平均AIH为(8.39±1.87) mm,平均撑开率为58.6%,术前融合节段椎间前高度(AIH)明显低于“相对正常”椎间前高度(NAIH)。对于Index 1和Index 2,术后均大于术前(P<0.01)。术前融合节段椎间后高度(PIH)明显低于“相对正常”椎间后高度(NPIH)。置入cage后颈椎间隙高度明显增高,恢复相对正常高度(P>0.05),平均撑开率为55.4%,见表2~3。
表1 患者的人口统计资料
Tab.1 Demographic data of patients
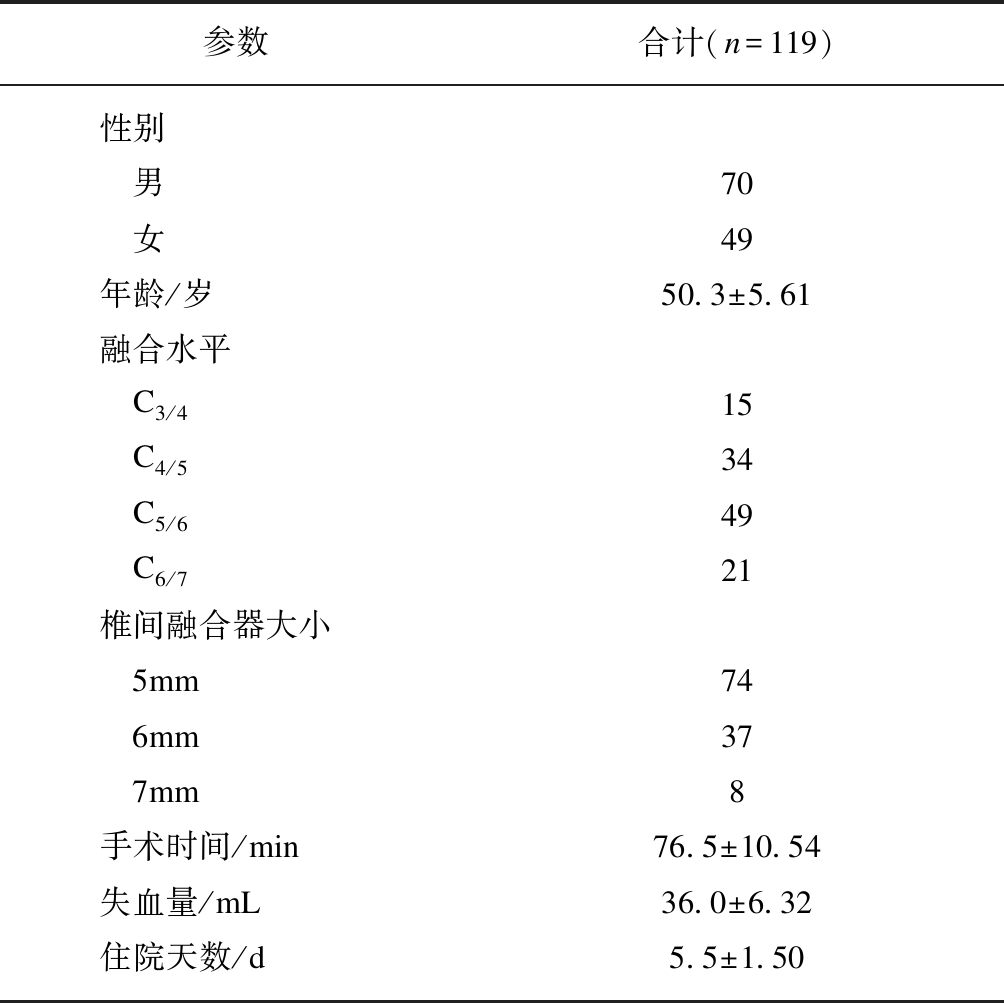
参数合计(n=119)性别 男70 女49年龄/岁50.3±5.61融合水平 C3/415 C4/534 C5/649 C6/721椎间融合器大小 5mm74 6mm37 7mm8手术时间/min76.5±10.54失血量/mL36.0±6.32住院天数/d5.5±1.50
表2 椎体融合节段与正常椎体椎间高度的 X线平片参数比较
Tab.2 The comparison of radiograph data between fused level and “normal” intervertebral height
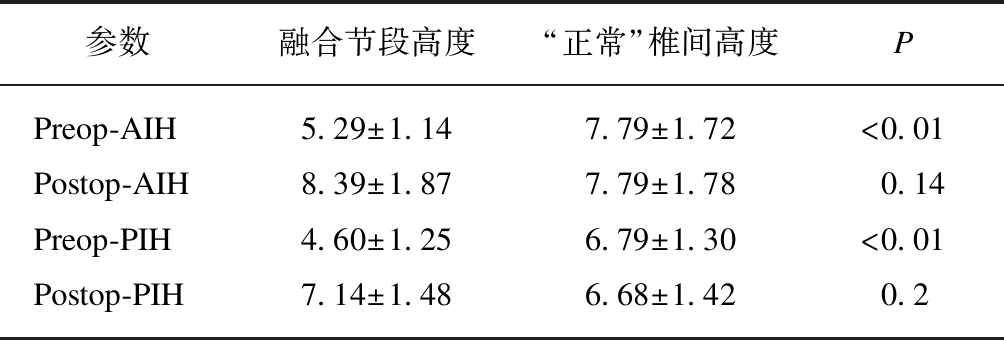
参数融合节段高度“正常”椎间高度PPreop-AIH5.29±1.147.79±1.72<0.01Postop-AIH8.39±1.877.79±1.780.14Preop-PIH4.60±1.256.79±1.30<0.01Postop-PIH7.14±1.486.68±1.420.2
Preop=术前,Postop=术后,AIH=椎间隙前高度,PIH=椎间隙后高度;“正常”椎间隙高度=(上节段椎间高度+下节段椎间高度)/2
2.3 术后整体颈椎曲度改善
术后整体颈椎前凸Cobb角为(22.36±5.07) °,较术前整体颈椎前凸Cobb角为(16.53±6.85) °,术后较术前有所增加(P<0.01)。文献报道患者直立眼睛向前平视时,正常的颈椎前凸Cobb角为31°~40°[23-25]。因此,本研究表明术后颈椎前凸角度不能完全恢复到正常的颈椎曲度,见表3。
表3 手术前后融合水平的平均X射线测量数据
Tab.3 The mean radiographic measurement data of preoperation and postoperation in fused level
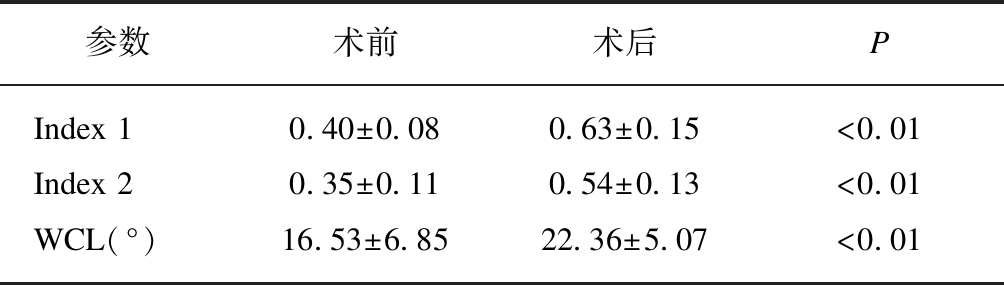
参数术前术后PIndex 10.40±0.080.63±0.15<0.01Index 20.35±0.110.54±0.13<0.01WCL(°)16.53±6.8522.36±5.07<0.01
Index 1=AIH/VH, Index 2=PIH/VH, WCL=整体颈椎曲度
2.4 术后神经功能改善
所有患者术后的JOA评分和Nurick评分都有显著提高(P<0.01),见表4。
表4 患者术前、术后神经学评价
Tab.4 Preoperative and postoperative neurological evaluations of patients
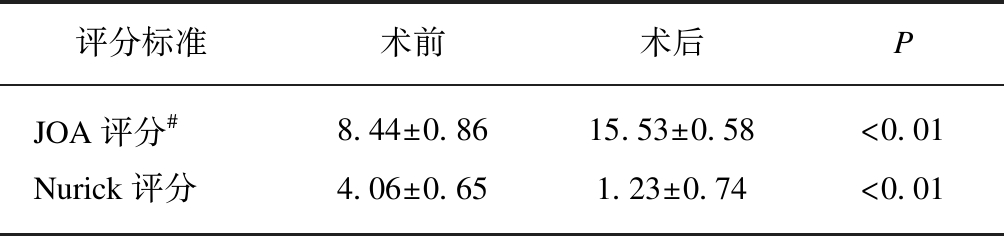
评分标准术前术后PJOA评分#8.44±0.8615.53±0.58<0.01Nurick评分4.06±0.651.23±0.74<0.01
#日本骨科协会评分
3 讨 论
脊髓型颈椎病通常发生在50岁以后,其发病基础在于颈椎间盘的退变。颈椎间盘退变导致椎间盘内含水量减少,椎间盘高度降低,纤维环发生破裂,髓核突出至椎管内,同时在椎间盘退变的基础上,逐渐出现颈椎失稳,激发颈椎骨质增生,形成骨赘及骨刺,进一步压迫脊髓及其周围结构,造成脊髓功能受损,从而导致一系列的临床症状[26]。颈椎前路椎间盘切除联合椎体间融合术是治疗脊髓型颈椎病的有效方法。Tureyen等[27]研究发现放置cage具有维持椎间高度、增加融合率和恢复颈柱前凸的优势。然而,Tureyen并没有报告术前椎间隙高度,因此,ACDF术后颈椎椎间高度及颈椎曲度恢复的情况并没有完全阐明清楚。本研究测量术前和术后椎间隙高度,清楚地评估椎间盘间隙的变化[27-29]。目前尚缺乏颈椎间盘绝对高度测量的研究,本研究测量了相邻“相对正常”椎间盘间隙,并将上下相邻节段的平均椎间盘高度均视为相对正常椎间盘高度的代用指标。该指标可以用来评估术后椎间隙高度是否恢复至正常值。因为在正常情况下,相邻正常颈椎间盘的高度变化呈线性分布,所以可以采用相邻正常颈椎间盘高度均值的替代方法,作为融合节段颈椎间盘的正常高度[30-31]。通过测量融合节段术前和术后的指数,可以清楚的看到颈椎椎间高度(前后)均有明显的增加,并且与“相对正常”椎间盘高度相比,无明显差异。说明ACDF术后融合节段椎间高度可以恢复至正常节段。研究表明,椎间隙的减小与椎管狭窄的严重程度呈正相关。因此,对于能够恢复正常椎间隙高度的颈椎前路手术,可以改善长期的临床疗效[32-34]。Godlewski等[30]的随访研究表明,ACDF手术可以恢复并且能够维持颈椎的椎间高度,这与本实验的结果具有相似性。同样,国内研究表明ACDF术中椎间隙的撑开高度应参照自身其他相对正常椎间隙的高度,控制手术节段的椎间隙高度与相对正常椎间隙高度比值在95%可信区间内,椎间隙高度过高或过低均会增加术后轴性症状发生率。本研究中并没有观察到任何一位患者表现为术后轴性症状,这与术中置入合适的cage,术后颈椎间隙恢复至正常,并没有出现颈椎间隙的过度撑开及撑开不足具有相关性[35]。
整体颈椎曲度的维持对于脊髓的功能具有重要作用[36-37]。徐静[38]认为颈椎处于长期过屈状态,将导致生理曲度变直消失或反弓。当颈椎前屈时,头部重心前移。颈椎后部正常的压应力变为张应力,颈项部肌群必须紧张以维持颈椎的平衡稳定。长时间颈项部肌肉的收缩状态,引起肌肉疲劳,酸性代谢产物积聚,肌肉僵硬,弹性降低,血供减少引发肌肉痉挛。从而产生无菌性炎性反应,导致局部酸痛。因此,颈椎曲度的评估已经成为临床常用的评估颈椎状态的方法之一[39]。有研究证明从C2至C7的整个颈椎曲度正常情况下是30°~40°,当小于20°时,可能导致颈椎功能障碍和颈项部疼痛[25]。颈椎前凸的减少甚至后凸畸形可能导致颈椎椎管缩小,产生相应的神经压迫症状[24]。因此颈椎前路手术的另一个目的是减轻或矫正颈椎曲度畸形[40]。在本研究中,术前平均颈椎前凸角明显低于20°,手术后颈椎前凸明显增加,这有利于维持颈椎前路手术的临床效果。然而,术后颈椎曲度并没有恢复到正常的前凸值。其主要原因是单一节融合节段的曲度只占整个颈椎曲度的一部分。因此,在单节段ACDF中,局部融合节段前凸的复位对整个颈椎曲度的复位作用有限,这需要进一步研究。
另外,本研究只关注了cage的尺寸选择,没有进一步研究不同类型cage对患者的获益情况。本研究发现常规ACDF术后,患者常出现吞咽困难、内置物移位及邻近节段退变等问题,因此cage种类的选择同样非常重要。为了避免以上并发症,近些年人工椎间盘及零切迹颈椎间融合器被广泛应用,包括Zero-P零切迹双向螺钉(AO),ROI-C零切迹自稳型颈椎间融合器,MC+单嵌片自锁式颈椎融合器(LDR公司,法国)及Peek Prevail颈椎椎间融合器内固定系统(美敦力公司,美国)。每一种融合器都有各自利弊,因此临床上除了要正确选择cage尺寸外,根据患者病情,选择正确类型的融合器也是非常关键的。
本研究采用目前常用的脊髓功能评分标准,包括JOA评分和Nurick评分,对比分析术前与术后评分,术后患者的评分具有明显差异,说明患者术后脊髓功能得以明显改善,表明在本研究中采用ACDF手术能够完成有效的脊髓减压,这与前期文献报道具有一致性[41-42]。
本研究具有如下几个局限性。(1) 样本量小,可能会造成研究偏差。(2) 本研究采用相邻椎间盘平均高度作为“相对正常”椎间盘高度,为一间接指标。(3) 所有手术都是由同一名外科医生完成,这意味着手术相关的技术差异可能会影响椎间盘高度和颈椎前凸的变化。(4) 本研究没有考虑到不同的融合节段可能对颈椎曲度的恢复有影响。
综上所述,单节段ACDF可以恢复融合节段正常椎间高度,并且改善颈椎的整体曲度,有利于维持颈椎手术的长久效果。
[1] CLOWARD R B. Cervical diskography; technique, indications and use in diagnosis of ruptured cervical disks[J]. Am J Roentgenol Radium Ther Nucl Med, 1958, 79(4): 563-574.
[2] BOSE B. Anterior cervical fusion using Caspar plating: analysis of results and review of the literature[J]. Surg Neurol, 1998, 49(1): 25-31.
[3] 贾连顺,袁文,倪斌.脊髓型颈椎病手术治疗的远期疗效[J].中华骨科杂志,1999,19(5): 261-264.
[4] 贾连顺,袁文,倪斌,等.颈椎病外科治疗选择及远期疗效评价[J].中国矫形外科杂志,2002,10(13): 1260-1263.
[5] NIU C C, CHEN L H, LAI P L, et al. Trapezoidal titanium cage in anterior cervical interbody fusion: a clinical experience[J]. Chang Gung Med J, 2005,28(4): 212-221.
[6] ALBERT T J, SMITH M D, BRESSLER E, et al. An in vivo analysis of the dimensional changes of the neuroforamen after anterior cervical diskectomy and fusion: a radiologic investigation[J]. J Spinal Disord, 1997,10(3): 229-233.
[7] BARTELS R H, DONK R, VAN AZN R D. Height of cervical foramina after anterior discectomy and implantation of a carbon fiber cage[J]. J Neurosurg, 2001,95(1 Suppl): 40-42.
[8] PROFETA G, DE FALCO R, IANNICIELLO G, et al. Preliminary experience with anterior cervical microdiscectomy and interbody titanium cage fusion(Novus CT-Ti) in patients with cervical disc disease[J]. Surg Neurol, 2000,53(5): 417-426.
[9] FRANCKE E I, DEMETROPOULOS C K, AGABEGI S S, et al. Distractive force relative to initial graft compression in an in vivo anterior cervical discectomy and fusion model[J]. Spine, 2010,35(5): 526-530.
[10] BAYLEY J C, YOO J U, KRUGER D M, et al. The role of distraction in improving the space available for the cord in cervical spondylosis[J]. Spine, 1995,20(7): 771-775.
[11] STEWART T J, STEINMETZ M P, BENZEL E C. Techniques for the ventral correction of postsurgical cervical kyphotic deformity[J]. Neurosurgery, 2005,56(1 Suppl): 191-195; discussion 191-195.
[12] GAO Y, LIU M, LI T, et al. A meta-analysis comparing the results of cervical disc arthroplasty with anterior cervical discectomy and fusion(ACDF) for the treatment of symptomatic cervical disc disease[J]. J Bone Joint Surg Am, 2013,95(6): 555-561.
[13] NATARAJAN R N, CHEN B H, AN H S, et al. Anterior cervical fusion: a finite element model study on motion segment stability including the effect of osteoporosis[J]. Spine, 2000,25(8): 955-961.
[14] GOFFIN J, PLETS C, VAN DEN BERGH R. Anterior cervical fusion and osteosynthetic stabilization according to Caspar: a prospective study of 41 patients with fractures and/or dislocations of the cervical spine[J]. Neurosurgery, 1989,25(6): 865-871.
[15] HA S M, KIM J H, OH S H, et al. Vertebral distraction during anterior cervical discectomy and fusion causes postoperative neck pain[J]. J Korean Neurosurg Soc, 2013,53(5): 288-292.
[16] TRUUMEES E, DEMETROPOULOS C K, YANG K H, et al. Effects of disc height and distractive forces on graft compression in an anterior cervical discectomy model[J]. Spine, 2002,27(22): 2441-2445.
[17] YAMAGATA T, TAKAMI T, UDA T, et al. Outcomes of contemporary use of rectangular titanium stand-alone cages in anterior cervical discectomy and fusion: cage subsidence and cervical alignment[J]. J Clin Neurosci, 2012,19(12): 1673-1678.
[18] ROBINSON R A, SMITH G W. Anterolateral cervical disc removal and interbody fusion for cervical disc syndrome[J]. SAS J, 2010,4(1): 34-35.
[19] LIAO J C, NIU C C, CHEN W J, et al. Polyetheretherketone(PEEK) cage filled with cancellous allograft in anterior cervical discectomy and fusion[J]. Int Orthop, 2008,32(5): 643-648.
[20] SMITH J S, SHAFFREY C I, LAFAGE V, et al. Spontaneous improvement of cervical alignment after correction of global sagittal balance following pedicle subtraction osteotomy[J]. J Neurosurg Spine, 2012,17(4): 300-307.
[21] LE HUEC J C, DEMEZON H, AUNOBLE S. Sagittal parameters of global cervical balance using EOS imaging: normative values from a prospective cohort of asymptomatic volunteers[J]. Eur Spine J, 2015,24(1): 63-71.
[22] LEE S H, SON E S, SEO E M, et al. Factors determining cervical spine sagittal balance in asymptomatic adults: correlation with spinopelvic balance and thoracic inlet alignment[J]. Spine J, 2015,15(4): 705-712.
[23] MCAVINEY J, SCHULZ D, BOCK R, et al. Determining the relationship between cervical lordosis and neck complaints[J]. J Manipulative Physiol Ther, 2005,28(3): 187-193.
[24] GWINN D E, IANNOTTI C A, BENZEL E C, et al. Effective lordosis: analysis of sagittal spinal canal alignment in cervical spondylotic myelopathy[J]. J Neurosurg Spine, 2009,11(6): 667-672.
[25] ANAKWENZE O A, AUERBACH J D, MILBY A H, et al. Sagittal cervical alignment after cervical disc arthroplasty and anterior cervical discectomy and fusion: results of a prospective, randomized, controlled trial[J]. Spine, 2009,34(19): 2001-2007.
[26] EMERY S E. Cervical spondylotic myelopathy: diagnosis and treatment[J]. J Am Acad Orthop Surg, 2001,9(6): 376-388.
[27] TÜREYEN K. Disc height loss after anterior cervical microdiscectomy with titanium intervertebral cage fusion[J]. Acta Neurochir(Wien), 2003,145(7): 565-569; discussion 569-570.
[28] VAVRUCH L, HEDLUND R, JAVID D, et al. A prospective randomized comparison between the cloward procedure and a carbon fiber cage in the cervical spine: a clinical and radiologic study[J]. Spine, 2002,27(16): 1694-1701.
[29] WILKE H J, KETTLER A, CLAES L. Primary stabilizing effect of interbody fusion devices for the cervical spine: an in vitro comparison between three different cage types and bone cement[J]. Eur Spine J, 2000,9(5): 410-416.
[30] GODLEWSKI B, STACHURA M K, CZEPKO R A, et al. Analysis of changes in cervical spinal curvature and intervertebral disk space height following ACDF surgery in a group of 100 patients followed up for 12 months[J]. J Clin Neurosci, 2018,52: 92-99.
[31] CHANG H, BAEK D H, CHOI B W. The relationship between increased intervertebral disc height and development of postoperative axial neck pain after anterior cervical fusion[J]. J Korean Neurosurg Soc, 2014,55(6): 343-347.
[32] EBRAHEIM N A, LIU J Y, SHAFIQ Q, et al. Quantitative analysis of changes in cervical intervertebral foramen size with vertebral translation[J]. Spine, 2006,31(3): E62-E65.
[33] LU J, EBRAHEIM N A, HUNTOON M, et al. Cervical intervertebral disc space narrowing and size of intervertebral foramina[J]. Clin Orthop Relat Res, 2000(370): 259-264.
[34] SOHN H M, YOU J W, LEE J Y. The relationship between disc degeneration and morphologic changes in the intervertebral foramen of the cervical spine: a cadaveric MRI and CT study[J]. J Korean Med Sci, 2004,19(1): 101-106.
[35] 王海波,王元,孙璟川,等.颈椎前路椎间盘切除融合术术中恢复椎间隙自然高度对术后疗效的影响[J].脊柱外科杂志,2018,16(5): 284-288.
[36] 叶添文,贾连顺.青年非创伤性颈椎生理弧度异常的病因及机理探讨[J].中国矫形外科杂志,2005,13(13): 979-982.
[37] DUNNING J R, BUTTS R, MOURAD F, et al. Upper cervical and upper thoracic manipulation versus mobilization and exercise in patients with cervicogenic headache: a multi-center randomized clinical trial[J]. BMC Musculoskelet Disord, 2016,17: 64.
[38] 徐静.颈源性头痛的发病诱因分析及预防[J].中国现代药物应用,2015,9(4): 222-223.
[39] 邢秋娟,赵东峰,戴薇薇,等.颈椎曲度异常对椎间盘应力分布影响的有限元分析[J].临床骨科杂志,2019,22(1): 114-117.
[40] GROB D, FRAUENFELDER H, MANNION A F. The association between cervical spine curvature and neck pain[J]. Eur Spine J, 2007,16(5): 669-678.
[41] 吴峰,冯定祥,刘先春.颈前路椎体次全切除联合单间隙减压融合内固定治疗多节段脊髓型颈椎病的疗效分析[J].中国骨与关节损伤杂志,2019,34(7): 702-703.
[42] 李振环,徐广辉,禹宝庆,等.颈后路全椎板切除减压治疗颈椎脊髓损伤的临床疗效分析[J].同济大学学报(医学版),2018,39(4): 114-119.