目前,胰岛素仍然是治疗糖尿病最有效的药物,能够在最大程度上降低脂毒性和糖毒性的作用[1-3],发挥出抗炎的功效。但是在治疗的过程中,伴随着糖化血红蛋白的下降,患者发生低血糖的风险则呈现出反比增加。同时也容易引起血糖波动,这将大大增加糖尿病大血管、微血管并发症发生的风险。阿卡波糖、沙格列汀均是各类糖尿病指南中推荐的与胰岛素合用的口服降糖药[4-5],均可降低使用胰岛素低血糖风险,并且能节约胰岛素[6-7],提高糖化血红蛋白(hemoglobin A1c, HbA1c)达标率。故拟进行阿卡波糖、沙格列汀联合甘精胰岛素治疗初发2型糖尿病的研究,评估两组药物对空腹血糖(fasting blood glucose, FBG)、餐后血糖(postprandial blood glucose, PPG)、血糖波动情况等方面的治疗效果。
1 资料与方法
1.1 研究对象
入选标准: 同济大学附属杨浦医院内分泌科2017年11月1日—2018年4月30日新诊断并住院的2型糖尿病患者60例,随机分为沙格列汀(安立泽)+甘精胰岛素(来得时)组(30例)和阿卡波糖(拜唐苹)+甘精胰岛素组(30例),患者依从性良好,三餐定时,HbA1c 8%~11%,体质量指数(body mass index, BMI)≤35kg/m2。糖尿病诊断符合1999年美国糖尿病协会(American Diabetes Association, ADA)诊断标准[8]。
排除标准: (1) 1型糖尿病患者。(2) 有肝肾功能异常,如丙氨酸氨基转移酶(alanine aminotrans, ALT)或天冬氨酸氨基转移酶(aspartate aminotra-nsferase)大于正常参考范围上限2倍,血肌酐大于正常参考范围;或严重并发症的2型糖尿病患者,如糖尿病酮症酸中毒,合并肺部感染、肝脓肿等,不能完成试验者。(3) 继发性糖尿病患者。(4) 妊娠糖尿病患者。(5) 试验期间加用其他药物,影响试验结果。(6) DPP-4抑制剂、阿卡波糖或胰岛素使用禁忌证患者。
1.2 方法
1.2.1 一般参数测量 对调查对象均测量身高、体质量,计算BMI。血压测量: 患者安静、平卧10min,测右上臂血压。腰围(waist circumference, WC)测量: 取垂直站立姿势,双足分开25~30cm,使体质量均匀分布,用腰腹围测量尺于右侧腋中线胯骨上缘和第12肋下缘连线的中点,沿水平方向围绕腹部1周,紧贴而不压迫皮肤进行测量。臀围(hip circumference, HC): 臀部向后最突出部位的水平围长。高血压的诊断标准及分级标准采用2005年中国高血压防治指南推荐标准。高血压的判定标准根据收缩压≥140mmHg(1mmHg=0.133kPa),或舒张压≥90mmHg,或已经用降压药者,高血脂的判定标准根据2007年中国成人血脂异常防治指南[9]。
1.2.2 研究方法 将患者随机分为阿卡波糖组、沙格列汀组。阿卡波糖组: 给予阿卡波糖100mg,每日3次,联合甘精胰岛素(来得时)治疗,根据血糖水平加用胰岛素剂量(目标血糖: FBG≤6.1mmol/L、HbA1c≤7%),直至血糖达标或每日胰岛素剂量达到50U。沙格列汀组给予沙格列汀5mg,每日1次,联合甘精胰岛素治疗,根据血糖水平加用胰岛素剂量(目标血糖: FBG≤6.1mmol/L、HbA1c≤7%),直至血糖达标或每日胰岛素剂量达到50U。
1.3 研究指标
1.3.1 血糖指标 两组分别于治疗起始时和3个月后采用72h动态血糖监测系统(continuous glucose monitoring system, CGMS)进行监测,具体安装时间为第1天下午4点之前,取下时间为第4天下午3点以后。观察治疗前后FBG、PPG、HbA1c变化。
1.3.2 血糖波动评估 (1) 平均血糖水平(mean blood glucose, MBG)及标准差(standard deviation, SD),即受试者经CGMS所监测到的所有血糖值的平均水平及其离散程度。(2) 平均血糖波动幅度(mean amplitude of glucose excursions, MAGE),选择受试者CGMS中血糖波动幅度(amplitude of glucose excursions, AGE)>1SD的血糖波动记录,按波动峰值到谷值的方向计算其波动幅度,MAGE为所有血糖波动幅度的平均值;最大血糖波动幅度(largest amplitude of glycemic excursions, LAGE)为CGMS监测期间最大和最小血糖值之差。(3) 日间血糖评估,日间血糖平均绝对差(mean of daily differences, MODD),取受试者两个连续24h血糖监测值,其相匹配血糖值间的平均绝对差为MODD。(4) 高血糖曲线下面积(area under curve, AUC)为血糖>10mmol/L的AUC;低血糖曲线下面积为血糖<3.9mmol/L的AUC。
1.4 统计学处理
采用SPSS 19.0统计软件,正态分布资料以![]() 表示,组间差异采用两组独立样本t检验,非正态分布资料结果以中位数(四分位数间距)表示,组间差异采用2个独立样本的非参数检验;计数资料用频数表示,两组资料比较采用χ2检验。P<0.05为差异有统计学意义,P<0.01为差异有显著统计学意义。
表示,组间差异采用两组独立样本t检验,非正态分布资料结果以中位数(四分位数间距)表示,组间差异采用2个独立样本的非参数检验;计数资料用频数表示,两组资料比较采用χ2检验。P<0.05为差异有统计学意义,P<0.01为差异有显著统计学意义。
2 结 果
2.1 一般临床资料比较
2型糖尿病患者60例,按随机数字表(《医学统计学》第2版,601页),从第5行24个数字开始,单数为沙格列汀组(30例),双数为阿卡波糖组(30例),沙格列汀组男性18例,女性12例,阿卡波糖组男20例,女10例,两组间在年龄,BMI、血压、腰围、臀围、高血脂、高血压比例方面差异无统计学意义。沙格列汀和阿卡波糖2组患者均无肾功能异常,无明显肝功能异常,无慢性心功能不全。2组患者在各项血脂指标、血浆脑钠肽(brain natriuretic peptide, BNP)、胰岛功能和尿蛋白定量方面差异无统计学意义(均P≥0.05),见表1。且谷氨酸脱羧酶抗体(GADAB)均为阴性(表1中未标出)。
表1 基线资料比较
Tab.1 Baseline characteristics
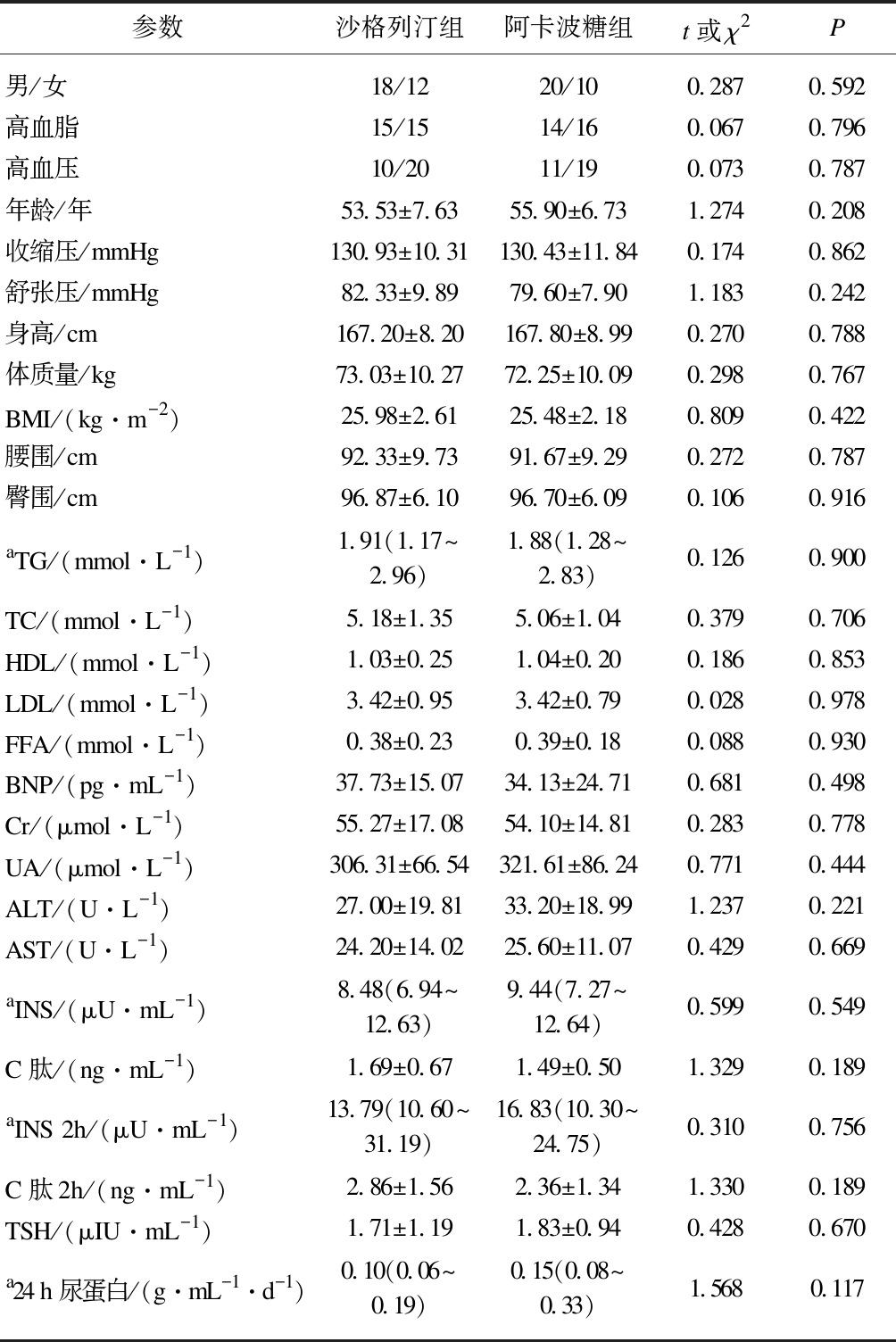
参数沙格列汀组阿卡波糖组t或χ2P男/女18/1220/100.2870.592高血脂15/1514/160.0670.796高血压10/2011/190.0730.787年龄/年53.53±7.6355.90±6.731.2740.208收缩压/mmHg130.93±10.31130.43±11.840.1740.862舒张压/mmHg82.33±9.8979.60±7.901.1830.242身高/cm167.20±8.20167.80±8.990.2700.788体质量/kg73.03±10.2772.25±10.090.2980.767BMI/(kg·m-2)25.98±2.6125.48±2.180.8090.422腰围/cm92.33±9.7391.67±9.290.2720.787臀围/cm96.87±6.1096.70±6.090.1060.916aTG/(mmol·L-1)1.91(1.17~2.96)1.88(1.28~2.83)0.1260.900TC/(mmol·L-1)5.18±1.355.06±1.040.3790.706HDL/(mmol·L-1)1.03±0.251.04±0.200.1860.853LDL/(mmol·L-1)3.42±0.953.42±0.790.0280.978FFA/(mmol·L-1)0.38±0.230.39±0.180.0880.930BNP/(pg·mL-1)37.73±15.0734.13±24.710.6810.498Cr/(μmol·L-1)55.27±17.0854.10±14.810.2830.778UA/(μmol·L-1)306.31±66.54321.61±86.240.7710.444ALT/(U·L-1)27.00±19.8133.20±18.991.2370.221AST/(U·L-1)24.20±14.0225.60±11.070.4290.669aINS/(μU·mL-1)8.48(6.94~12.63)9.44(7.27~12.64)0.5990.549C肽/(ng·mL-1)1.69±0.671.49±0.501.3290.189aINS 2h/(μU·mL-1)13.79(10.60~31.19)16.83(10.30~24.75)0.3100.756C肽2h/(ng·mL-1)2.86±1.562.36±1.341.3300.189TSH/(μIU·mL-1)1.71±1.191.83±0.940.4280.670a24h尿蛋白/(g·mL-1·d-1)0.10(0.06~0.19)0.15(0.08~0.33)1.5680.117
a数据非正态分布,采用2个独立样本的非参数检验方法
2.2 血糖参数比较
2组患者治疗前各项血糖指标差异均无统计学意义。CGMS结果提示,2组患者在治疗后除<3.9mmol/L 血糖百分比和AUC<3.9 (mmol·h)/L外,其他各项血糖指标均较治疗前明显降低(均P<0.01)。与沙格列汀组比较,阿卡波糖组在PPT、HbA1c、SD、MBG、早餐后平均血糖、中餐后平均血糖、血糖百分比(>7.8mmol/L)方面明显降低(P<0.01、P<0.01、P<0.05、P<0.01、P<0.01、P<0.05、P<0.01)。CGMS结果提示,2组均有2例患者发现轻度低血糖,无严重低血糖发生,结果见表2。
72h血糖变化趋势图显示,治疗后2组患者血糖均明显下降,且血糖波动幅度减小,见图1、2。
表2 血糖参数比较
Tab.2 Comparison of blood glucose parameters
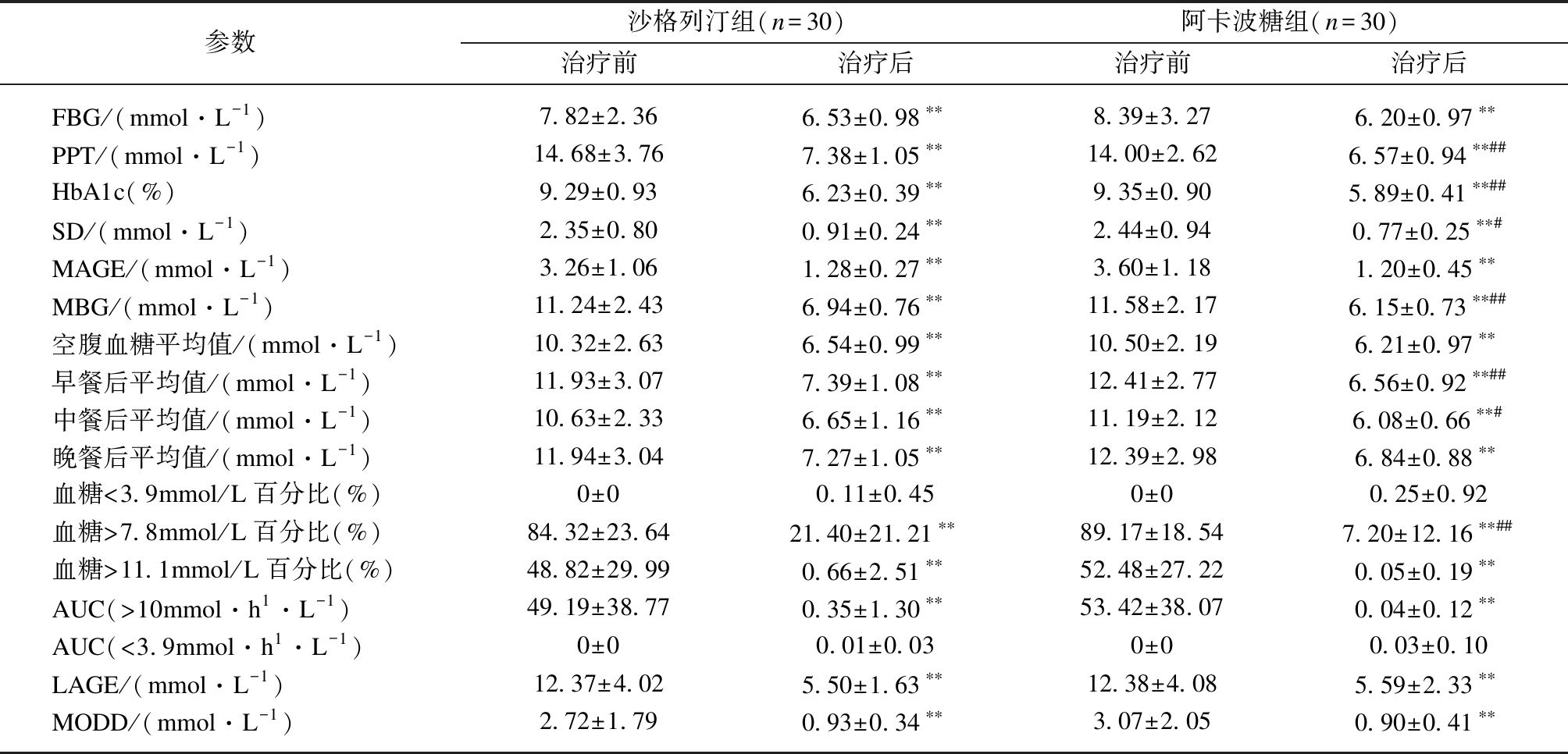
参数沙格列汀组(n=30)阿卡波糖组(n=30)治疗前治疗后治疗前治疗后FBG/(mmol·L-1)7.82±2.366.53±0.98∗∗8.39±3.276.20±0.97∗∗PPT/(mmol·L-1)14.68±3.767.38±1.05∗∗14.00±2.626.57±0.94∗∗##HbA1c(%)9.29±0.936.23±0.39∗∗9.35±0.905.89±0.41∗∗##SD/(mmol·L-1)2.35±0.800.91±0.24∗∗2.44±0.940.77±0.25∗∗#MAGE/(mmol·L-1)3.26±1.061.28±0.27∗∗3.60±1.181.20±0.45∗∗MBG/(mmol·L-1)11.24±2.436.94±0.76∗∗11.58±2.176.15±0.73∗∗##空腹血糖平均值/(mmol·L-1)10.32±2.636.54±0.99∗∗10.50±2.196.21±0.97∗∗早餐后平均值/(mmol·L-1)11.93±3.077.39±1.08∗∗12.41±2.776.56±0.92∗∗##中餐后平均值/(mmol·L-1)10.63±2.336.65±1.16∗∗11.19±2.126.08±0.66∗∗#晚餐后平均值/(mmol·L-1)11.94±3.047.27±1.05∗∗12.39±2.986.84±0.88∗∗血糖<3.9mmol/L百分比(%)0±00.11±0.450±00.25±0.92血糖>7.8mmol/L百分比(%)84.32±23.6421.40±21.21∗∗89.17±18.547.20±12.16∗∗##血糖>11.1mmol/L百分比(%)48.82±29.990.66±2.51∗∗52.48±27.220.05±0.19∗∗AUC(>10mmol·h1·L-1)49.19±38.770.35±1.30∗∗53.42±38.070.04±0.12∗∗AUC(<3.9mmol·h1·L-1)0±00.01±0.030±00.03±0.10LAGE/(mmol·L-1)12.37±4.025.50±1.63∗∗12.38±4.085.59±2.33∗∗MODD/(mmol·L-1)2.72±1.790.93±0.34∗∗3.07±2.050.90±0.41∗∗
空腹血糖平均值: 早餐前60~30min血糖平均值;早餐后平均值: 进餐后120~135min血糖平均值;午餐后平均值: 进餐后120~135min血糖平均值;晚餐后平均值: 进餐后120~135min血糖平均值;与治疗前相比,**P<0.01;治疗后阿卡波糖组与沙格列汀组比较 #P<0.05,##P<0.01
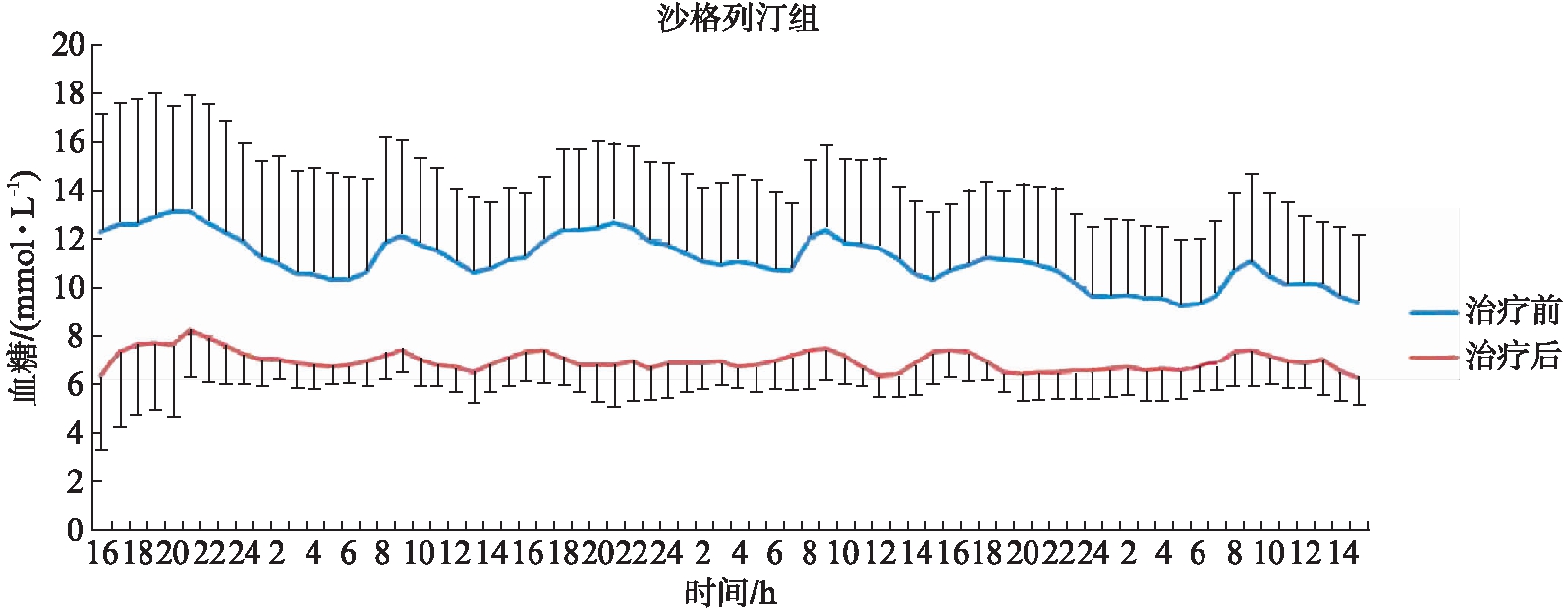
图1 治疗前后沙格列汀组血糖波动变化图(72h动态血糖监测)
Fig.1 Changes of blood glucose in the sagliptin group before and after treatment(72-hour continuous glucose monitoring system)
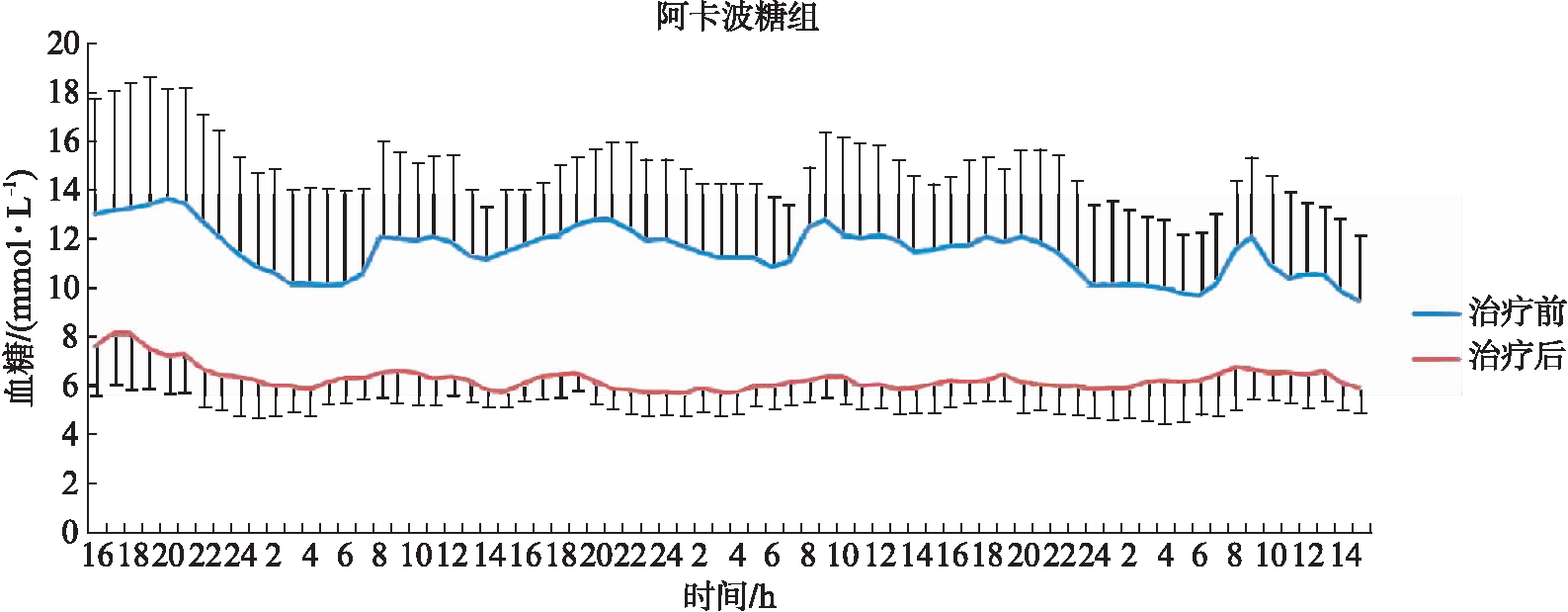
图2 治疗前后阿卡波糖组血糖波动变化图(72h动态血糖监测)
Fig.2 Changes of blood glucose in acarbose group before and after treatment(72-hour continuous glucose monitoring system)
3 讨 论
随着人们生活方式的改变和社会人口老龄化进程的加剧,糖尿病正成为一种全球范围的慢性流行性疾病。据我国流行病学调查显示中国成人糖尿病患病率为10.9%,包括既往已知糖尿病患病率4.0%和新诊断糖尿病患病率6.9%,而且40岁以下患者占5.9%[10]。糖尿病除给患者本人带来身体不适和精神的压力外,还给社会造成了巨大的经济负担,糖尿病所引起各种慢性并发症,如糖尿病视网膜病变、糖尿病肾病、糖尿病足病、糖尿病大血管病变,严重降低了患者的生活质量,是患者致残、致死的重要原因,也是医疗花费的重点[11]。
糖尿病慢性并发症的发生主要与糖尿病病程、遗传因素和血糖控制等密切相关。病程和遗传因素是不可控因素,所以减少和延迟并发症的重点在控制血糖。若要实现糖尿病患者血糖的良好控制应该重视血糖整体水平和血糖波动两方面因素。反映一段时间血糖整体水平的指标为HbA1c,其水平达标一直是临床血糖达标的金标准[12]。但是近几年,随着血糖监测水平的提高,特别是动态血糖监测仪的推广和普及,越来越多的研究发现,血糖波动可能是糖尿病相关并发症发生发展的重要因素[13-20],并将其作为衡量血糖控制达标的又一重要指标。研究表明,即使患者HbA1c水平相同,但患者之间的血糖波动也会存在较大差异,所以HbA1c仅能反映一段时间血糖的平均水平,而无法反映血糖波动的情况[21]。血糖波动通过促进氧化应激、损伤内皮细胞功能、激活凝血系统和炎性反应等多种机制参与糖尿病慢性并发症的发生与发展[20,22-23]。
本研究随访3个月,主要随访指标包括HbA1c、FBG、PPG,并在治疗前后均行CGMS监测,既评估整体血糖水平的变化,又评估血糖波动指标(MBG、MAGE、MODD、LAGE、AUC、SDBG)。结果表明,两种治疗方式均能明显降低HbA1c,其中沙格列汀组降低3.06%,阿卡波糖组降低3.46%,降低幅度均较大,考虑原因如下。(1) 患者均为初发2型糖尿病患者,胰岛功能空腹C肽水平[(1.69±0.67 vs 1.49±0.50)ng/mL]尚可;(2) 患者均为住院患者,依从性良好,住院期间均接受严格的饮食控制,以及糖尿病饮食和运动健康指导。关于血糖波动,除<3.9mmol/L 血糖百分比和AUC<3.9 (mmol·h)/L外,治疗后其他指标均较治疗前明显降低。因为入选患者HbA1c较高(>8%),所以治疗前血糖均无小于3.9mmol/L 情况,而治疗后,2组均有2例患者在CGMS监测过程中发现低血糖,监测到的沙格列汀组最低血糖为2.92mmol/L(午夜1点),阿卡波糖组最低血糖3.13mmol/L(午夜12点),询问患者,表示夜间均未察觉。从CGMS结果分析看,阿卡波糖组在血糖标准差、平均血糖水平、餐后血糖、>7.8mmol/L 血糖百分比方面更占优势,这可能与我国人民的饮食结构,如进食碳水化合物较多有关。
沙格列汀和阿卡波糖均为《中国2型糖尿病患者餐后高血糖管理专家共识》[4]中推荐的主要以降低PPG为主的口服药。沙格列汀是一种葡萄糖依赖的降糖药,低血糖发生率低;阿卡波糖能延缓碳水化合物在小肠上段的吸收,降低餐后血糖和减少血糖波动。而甘精胰岛素是人工合成的长效胰岛素类似物,皮下注射后作用可维持24h,血药浓度平稳,无明显峰值现象,是一种能较好的基础胰岛素。在治疗糖尿病时,应尽量选择兼顾安全性及有效性的治疗方案,实现平稳降糖。本研究结果表明,阿卡波糖、沙格列汀联合甘精胰岛素均可达到此目的,这为今后选择降糖方案提供了合适的依据。
[1] GU W Q, REBSDORF A, HERMANSEN K, et al. The dynamic effects of isosteviol on insulin secretion and its inability to counteract the impaired β-cell function during gluco-, lipo-, and aminoacidotoxicity: studies in vitro[J]. Nutrients, 2018,10(2): E127.
[2] GEZGINCI-OKTAYOGLU S, ONAY-UCAR E, SANCAR-BAS S, et al. Involvement of dying beta cell originated messenger molecules in differentiation of pancreatic mesenchymal stem cells under glucotoxic and glucolipotoxic conditions[J]. J Cell Physiol, 2018,233(5): 4235-4244.
[3] FU J Q, CUI Q, YANG B, et al. The impairment of glucose-stimulated insulin secretion in pancreatic β-cells caused by prolonged glucotoxicity and lipotoxicity is associated with elevated adaptive antioxidant response[J]. Food Chem Toxicol, 2017,100: 161-167.
[4] 母义明,纪立农,杨文英,等.中国2型糖尿病患者餐后高血糖管理专家共识[J].中国糖尿病杂志,2016,24(5): 385-392.
[5] 中华医学会糖尿病学分会,中国2型糖尿病防治指南(2017年版)[J].中华糖尿病杂志,2018,10(1): 4-67.
[6] YANG W Y, LIU J, SHAN Z Y, et al. Acarbose compared with metformin as initial therapy in patients with newly diagnosed type 2 diabetes: an open-label, non-inferiority randomised trial[J]. Lancet Diabetes Endocrinol, 2014,2(1): 46-55.
[7] GU Y Y, WANG X K, LI J H, et al. Analyses of gut microbiota and plasma bile acids enable stratification of patients for antidiabetic treatment[J]. Nat Commun, 2017,8(1): 1785.
[8] World Health Organization. Definition. Diagnosis and Classification of Diabetes Mellitus and Its Complication: Part l: Report of A WHO Consultation: Diagnosis and Classification of Diabetes Mellitus[EB/OL].(2020-1-3). https:∥www.staff.ncl.ac.uk/philip.home/who_dmg.pdf
[9] 中国成人血脂异常防治指南制订联合委员会.中国成人血脂异常防治指南[J].中华心血管病杂志,2007,35(5): 390-419
[10] WANG L M, GAO P, ZHANG M, et al. Prevalence and ethnic pattern of diabetes and prediabetes in China in 2013[J]. JAMA, 2017,317(24): 2515-2523.
[11] 郭庆妍,朱翠玲,卜乐,等.不同体质量指数糖尿病患者胰岛素分泌及胰岛功能的特点[J].同济大学学报(医学版),2018,39(1): 83-88.
[12] 陈莉明.自我血糖监测在血糖波动管理中的应用[J].药品评价,2018,15(1): 11-13,57.
[13] 中华医学会糖尿病学分会.中国持续葡萄糖监测临床应用指南(2017年版)[J].中华糖尿病杂志,2017,9(11): 667-675.
[14] LIANG S, YIN H, WEI C X, et al. Glucose variability for cardiovascular risk factors in type 2 diabetes: a meta-analysis[J]. J Diabetes Metab Disord, 2017,16: 45.
[15] UMPIERREZ G E, P KOVATCHEV B. Glycemic variability: how to measure and its clinical implication for type 2 diabetes[J]. Am J Med Sci, 2018,356(6): 518-527.
[16] KLIMONTOV V V. Impact of glycemic variability on cardiovascular risk in diabetes[J]. Kardiologiia, 2018(10): 80-87.
[17] LU J Y, MA X J, ZHANG L, et al. Glycemic variability assessed by continuous glucose monitoring and the risk of diabetic retinopathy in latent autoimmune diabetes of the adult and type 2 diabetes[J]. J Diabetes Investig, 2019,10(3): 753-759.
[18] LOW S, LIM S C, YEOH L Y, et al. Effect of long-term glycemic variability on estimated glomerular filtration rate decline among patients with type 2 diabetes mellitus: Insights from the Diabetic Nephropathy Cohort in Singapore[J]. J Diabetes, 2017,9(10): 908-919.
[19] SONODA S, OKADA Y, MORI H, et al. Association between diabetic microangiopathies and glycemic variability assessed by continuous glucose monitoring[J]. J UOEH, 2018,40(1): 11-18.
[20] 孙晶,邵加庆.血糖波动与糖尿病神经病变的关系[J].国际内分泌代谢杂志,2018,38(3): 204-208.
[21] KOVATCHEV B, COBELLI C. Glucose variability: timing, risk analysis, and relationship to hypoglycemia in diabetes[J]. Diabetes Care, 2016,39(4): 502-510.
[22]  KRHA J,
KRHA J,  OUPAL J,
OUPAL J,  KRHA J Jr, et al. Glucose variability, HbA1c and microvascular complications[J]. Rev Endocr Metab Disord, 2016,17(1): 103-110.
KRHA J Jr, et al. Glucose variability, HbA1c and microvascular complications[J]. Rev Endocr Metab Disord, 2016,17(1): 103-110.
[23] 中华医学会内分泌学分会.糖尿病患者血糖波动管理专家共识[J].药品评价,2017,14(17): 5-8,14.