复发性剖宫产瘢痕妊娠(recurrent cesarean scar pregnancy, RCSP)是指初次剖宫产瘢痕妊娠(cesarean scar pregnancy, CSP)治愈后再次妊娠时仍发生CSP。近年来,随着中国剖宫产率的上升及二胎政策的全面开放,RCSP的发生率呈逐年上升趋势。RCSP易并发子宫破裂、不可预计的大出血等严重并发症,甚至需切除子宫,使妇女永久丧失生育能力,对患者造成不同程度的精神及经济压力。同CSP一样,目前RCSP大多数能够得到良好的治疗结局,但如何有效减少RCSP的发生仍值得进一步探究。本研究通过探讨RCSP发病的相关高危因素、临床特点及治疗方法,以期为如何减少RCSP的发生及其并发症提供一定的临床参考依据。
1 资料与方法
1.1 一般资料
收集上海交通大学医学院附属国际和平妇幼保健院计划生育科2009年1月—2018年12月收治的RCSP患者共26例。占同期收治的CSP患者的2.6%(26/1010)。其中4例患者为3次CSP。有23例患者第1次CSP在本院手术治疗。
1.2 CSP诊断方法
CSP的诊断依据《2016年剖宫产术后子宫瘢痕妊娠诊治专家共识》提出的: (1) 宫腔内、子宫颈管内未见妊娠囊;(2) 妊娠囊着床于前次剖宫产子宫切口部位,部分可见胎芽或胎心搏动;(3) 子宫前壁肌层连续性中断,妊娠囊与膀胱之间的子宫肌层明显变薄,甚至消失;(4) 彩色多普勒血流显像显示妊娠囊周边高速低阻血流信号。
1.3 手术方法
上海交通大学医学院附属国际和平妇幼保健院计划生育科治疗RCSP主要手术方法: B超下刮宫术,子宫动脉栓塞术(uterine artery embolization, UAE)+B超下刮宫术,UACE+B超下刮宫术。刮宫术在栓塞后24~72h内完成。
手术方式的选择参照《2016年剖宫产术后子宫瘢痕妊娠诊治专家共识》提出的: (1) 生命体征平稳,孕周<8周的Ⅰ型CSP可直接行B超监视下刮宫手术;(2) Ⅱ型、Ⅲ型CSP以及孕周≥8周的Ⅰ型CSP刮宫术前酌情行双侧子宫动脉栓塞术或甲氨蝶呤(MTX)治疗,以减少术中出血。
子宫动脉栓塞术(UAE)由放射科实行,经右侧股动脉穿刺,送入4F鞘,引4Fcobra导管到左侧髂内动脉造影,超选择至左侧子宫动脉,注入适量明胶海绵小颗粒栓塞主干,见血流缓慢,同法处理右侧子宫动脉。子宫动脉化疗栓塞术(UACE)指UAE术中同时向双侧子宫动脉注入甲氨蝶呤各25mg作为预处理。
1.4 随访
患者出院后每周门诊随访血HCG值,每2~4周复查B超,以血HCG降至正常及B超提示子宫下段包块消失为临床治愈,并电话随访患者后续妊娠情况。
1.5 统计学处理
采用SPSS 16.0统计软件对所有数据进行统计分析。计量资料采用![]() 表示,组间比较采用t检验,计数资料组间比较采用χ2检验。P<0.05表示差异具有统计学意义。
表示,组间比较采用t检验,计数资料组间比较采用χ2检验。P<0.05表示差异具有统计学意义。
2 结 果
2.1 患者一般情况及资料
26例RCSP患者年龄28~41岁,平均(34.88±0.75)岁,此次均为自然受孕。患者孕次3~8次,平均孕次(5.19±0.2)次,流产次数平均(2.73±0.73)次,有1次流产史者占7.7%(2/26),2次及以上流产史者占92.3%(24/26)。其中有1次剖宫产史者18例(69.2%),两次剖宫产史者8例(30.7%)。92.3%(24/26)的患者首次剖宫产手术指征为“知情选择、胎位异常、巨大儿、前置胎盘、胎窘”等,产前未进入临产产程,仅7.7%(2/26)的患者为临产后中转剖宫产术。
RCSP距前次CSP时间7~72个月,平均(28.31±3.21)个月,其中12个月内4例,12~36个月15例,超过36个月7例。
2.2 CSP与RCSP患者临床表现比较
26例患者中有23例患者第1次CSP在上海交通大学医学院附属国际和平妇幼保健院诊断及治疗。CSP与RCSP患者入院前均有明确停经史,初次CSP患者平均停经时间(50.87±2.16) d,其中17例有少量阴道出血史,少于月经量,仅2例伴有下腹痛。RCSP患者平均停经时间(49.72±2.39) d,其中18例有阴道少量出血史,均无明显下腹痛症状。另有1例RCSP因阴道出血(约100mL)急诊手术。初次CSP和RCSP孕周及阴道出血率差异均无统计学意义(P>0.05),见表1。
表1 CSP与RCSP临床表现比较
Tab.1 Comparison of clinical manifestations between CSP and RCSP

症状CSP(n=23)RCSP(n=26)P停经时间/d50.87±2.1649.72±2.390.834阴道出血率(%)73.9(17/23)69.2(18/26)0.761
2.3 CSP与RCSP患者诊断情况比较
初次CSP孕囊平均(8.57±2.80) cm3,RCSP孕囊平均(20.59±4.92) cm3,后者较前者明显偏大(P=0.040)。比较两组CSP患者入院当日血HCG值,初次CSP血HCG值(34598.73±6178.18) mIU/L,而RCSP血HCG值(57767.62.62±8301.12) mIU/L,较前者显著升高(P=0.049)。两者孕囊距浆膜面距离、胎心阳性率及宫内液性暗区例数之间差异均无统计学意义(P>0.05),见表2。
表2 CSP与RCSP诊断情况比较
Tab.2 Comparison of diagnostic results between CSP and RCSP
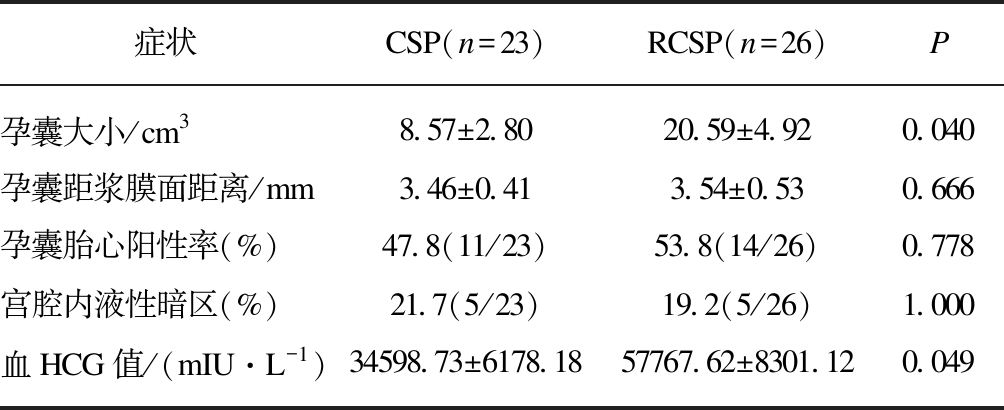
症状CSP(n=23)RCSP(n=26)P孕囊大小/cm38.57±2.8020.59±4.920.040孕囊距浆膜面距离/mm3.46±0.413.54±0.530.666孕囊胎心阳性率(%)47.8(11/23)53.8(14/26)0.778宫腔内液性暗区(%)21.7(5/23)19.2(5/26)1.000血HCG值/(mIU·L-1)34598.73±6178.1857767.62±8301.120.049
2.4 CSP与RCSP患者手术治疗情况比较
23例初次CSP患者中10例直接行B超下刮宫术,11例行UAE+B超下刮宫术,2例行UACE+B超下刮宫术。26例RCSP患者中9例直接行B超下刮宫术,5例行UAE+B超下刮宫术,1例行UAE术后胚囊自行排出,未刮宫。11例行UACE+B超下刮宫术。RCSP患者中有9例为第二次UAE术,2例为第3次UAE术。初次CSP患者UAE率(56.5%)较RCSP者(65.4%)差异无统计学意义(P=0.569),但后者UACE率(42.3%)明显高于前者(8.7%),两者差异有统计学意义(P=0.010)。初次CSP患者术中出血量平均(11.26±5.5) mL,RCSP患者出血量平均(23.6±5.5) mL,出血量有增多趋势(P=0.042)。RCSP患者住院天数较初次CSP略有增加,但差异无统计学意义(P=0.477),见表3。
表3 CSP与RCSP患者手术治疗情况比较
Tab.3 Comparison of surgical treatment between CSP and RCSP patients
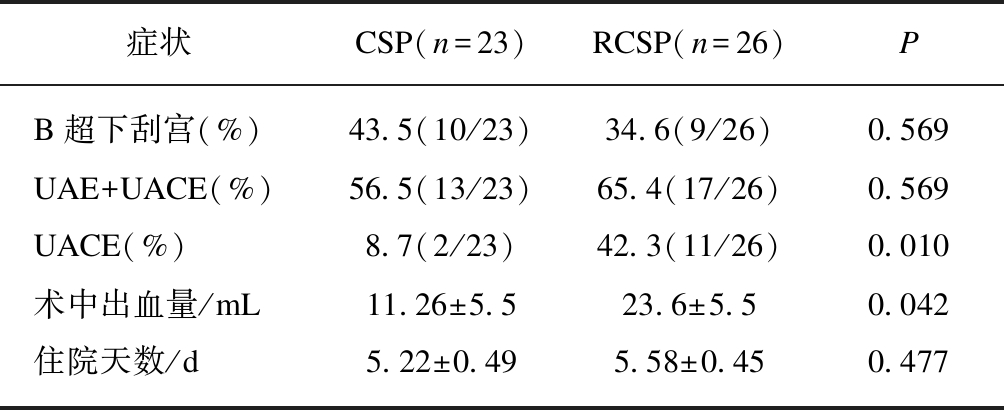
症状CSP(n=23)RCSP(n=26)PB超下刮宫(%)43.5(10/23)34.6(9/26)0.569UAE+UACE(%)56.5(13/23)65.4(17/26)0.569UACE(%)8.7(2/23)42.3(11/26)0.010术中出血量/mL11.26±5.523.6±5.50.042住院天数/d5.22±0.495.58±0.450.477
2.5 CSP与RCSP患者术后随访情况
初次CSP出院后随访血HCG降至阴性平均(40.47±3.28) d,RCSP患者随访时间为(44.20±3.79) d,较初次CSP时间略延长,但两者差异无明显统计学意义(P=0.470)。电话随访26例患者术后再生育计划及结局: 4例患者电话失访,20例患者因惧怕再次发生CSP无再生育计划,其中17例患者工具避孕,3例患者术后放置宫内节育器;1例患者3年后再次妊娠为足月妊娠剖宫产1胎,无特殊并发症;1例患者2年后妊娠再次发生CSP予B超下刮宫术,术后1个月血HCG降至正常范围。
3 讨 论
CSP属于一类特殊的异位妊娠。由于我国生育政策的调整,既往有剖宫产史的育龄女性其再生育要求也随之上升。多数学者认为子宫下段瘢痕缺陷是CSP发生的主要原因,而缺陷大小是RCSP发生的高危因素[1]。对于初次CSP经保守治疗成功的女性,尝试再次妊娠虽大多数为宫内妊娠,仍有部分女性发生RCSP。有研究表明[2-3],既往有CSP史的女性再妊娠发生RCSP的概率明显升高,为4.7%~33.3%。本研究中RCSP发生率为2.6%,其中4例为第3次CSP,1例术后随访发生第3次CSP。
多次人流史和多次宫腔操作史是RCSP发生的高危因素之一[4-5]。这与国外研究认为的“损伤与炎症反应假说”[6]一致。反复宫腔手术造成一定的子宫内膜损伤,能调动机体的炎症及损伤修复反应,加速子宫内膜的着床准备,更易于胚胎种植[7]。陈雁鸣等[8]研究发现,妊娠次数增多与CSP发生率呈正相关,妊娠次数每增加1次,CSP发生风险升高1.397倍。本组资料中患者妊娠次数3~8次,平均(5.19±0.2)次,既往有2次及以上人工流产史者比例高达92.3%。
对于剖宫产次数是否为RCSP的高危因素目前仍存在争议。部分学者[9]认为剖宫产次数越多,子宫下段肌层纤维化及血管修复受损,导致子宫瘢痕妊娠缺损越大,更易发生RCSP。但也有国内学者[10]认为两者无相关性。而与子宫瘢痕憩室持续存在有关。本研究发现26例RCSP患者中,既往有1次剖宫产史者占69.2%(18/26),表明多次剖宫产史可能并不是RCSP的高危因素。
Maymon等[11]发现“臀位”剖宫产术后CSP发病率高,可能与患者子宫下段形成不良,子宫切口瘢痕不易愈合,孕囊易于种植有关。因知情选择、巨大儿、双胎、前置胎盘等行剖宫产手术时,子宫下段未充分扩张,肌层较厚,切口上下缘对合不良,易形成憩室,本研究中92.3%(24/26)的患者初次剖宫产时未进入临产产程。在临床工作中,倡导阴道分娩,减少知情选择剖宫产手术可一定程度减少CSP的发生。
本组资料中RCSP患者入院时孕周与其初次CSP无明显差异,但监测孕囊大小与血HCG值均较初次CSP时显著增加,提示胚胎活性高可能与RCSP的发生有关,其具体机制仍有待于进一步研究。
RCSP的临床表现与初次CSP基本相同,均以停经后阴道出血为主,仅少数患者出现明显下腹痛症状。一经确诊,建议尽快终止妊娠。RCSP治疗方法与CSP基本相同,主要有药物治疗和手术治疗。UAE联合化疗术(UACE)是辅助治疗CSP的重要手段,可降低术中大出血风险,增加保守性手术的成功率。近年来研究认为育龄期女性(<40岁)卵巢储备功能较强大,UAE对其卵巢储备功能无明显影响,而对于绝经前女性的卵巢功能存在一定影响[12-13]。魏丽坤等[14]也发现,CSP患者经UACE联合清宫术治疗后,大多数(81.8%)有生育要求的育龄期女性均能自然受孕,这与本研究结果一致。
本研究在后续随访中发现,90.0%(20/22)的患者因惧怕再次发生CSP而放弃生育计划。可见RCSP给患者身心都带来了很大的创伤和影响。因此,如何预防CSP发生显得尤为关键。国内学者[15]强调了流产后关爱服务的重要性,有剖宫产史患者人流术后或CSP保守治疗后应有效落实对其避孕措施的指导。同时指出应严格控制剖宫产手术指征、降低剖宫产率,倡导阴道分娩。因CSP在孕中晚期易并发前置胎盘、胎盘植入、大出血等并发症,国外学者如Bennett等[16]同样建议剖宫产术后就应向患者强调再次妊娠有发生子宫瘢痕妊娠的风险。
综上所述,既往CSP史、多次流产史、胚胎活性高及临产前剖宫产史均与RCSP的发生有着密切的相关性。为减少RCSP带来的一系列并发症,应尽早诊断和干预,采用个体化治疗。对于既往有CSP史的患者,如无生育计划,应加强落实安全避孕措施,避免多次人工流产手术,以期减少CSP的复发。
[1] BEN NAGI J, HELMY S, OFILI-YEBOVI D, et al. Reproductive outcomes of women with a previous history of Caesarean scar ectopic pregnancies[J]. Hum Reprod, 2007,22(7): 2012-2015.
[2] GAO L F, HUANG Z W, ZHANG X, et al. Reproductive outcomes following cesarean scar pregnancy-a case series and review of the literature[J]. Eur J Obstet Gynecol Reprod Biol, 2016,200: 102-107.
[3] YAMAGUCHI M, HONDA R, UCHINO K, et al. Transvaginal methotrexate injection for the treatment of cesarean scar pregnancy: efficacy and subsequent fecundity[J]. J Minim Invasive Gynecol, 2014,21(5): 877-883.
[4] TIMOR-TRITSCH I E, MONTEAGUDO A, SANTOS R, et al. The diagnosis, treatment, and follow-up of cesarean scar pregnancy[J]. Am J Obstet Gynecol, 2012,207(1): 44.e1-44.13.
[5] CHEN L X, XIAO S S, ZHU X G, et al. Analysis of the reproductive outcome of patients with cesarean scar pregnancy treated by high-intensity focused ultrasound and uterine artery embolization: a retrospective cohort study[J]. J Minim Invasive Gynecol, 2019,26(5): 883-890.
[6] 殷宪明,董白桦,张韵,等.正常早孕及稽留流产患者NK细胞中整合素αvβ3的表达分析[J].山东大学学报(医学版),2011,49(6): 140-143, 148.
[7] SÜLZ L, VALENZUELA J P, SALVATIERRA A M, et al. The expression of αv and β3 integrin subunits in the normal human Fallopian tube epithelium suggests the occurrence of a tubal implantation window[J]. Hum Reprod, 1998,13(10): 2916-2920.
[8] 陈雁鸣,陈素文,赵丽伟,等.剖宫产瘢痕妊娠患病率与妊娠次数相关性分析[J].北京医学,2015,37(7): 626-628.
[9] JURKOVIC D, HILLABY K, WOELFER B, et al. First-trimester diagnosis and management of pregnancies implanted into the lower uterine segment Cesarean section scar[J]. Ultrasound Obstet Gynecol, 2003,21(3): 220-227.
[10] 冯旺琴,陈素文,王珺.复发性剖宫产瘢痕妊娠发生的临床分析[J].生殖医学杂志,2018,27(3): 254-258.
[11] MAYMON R, HALPERIN R, MENDLOVIC S, et al. Ectopic pregnancies in a Caesarean scar: review of the medical approach to an iatrogenic complication[J]. Hum Reprod Update, 2004,10(6): 515-523.
[12] KIM C W, SHIM H S, JANG H, et al. The effects of uterine artery embolization on ovarian reserve[J]. Eur J Obstet Gynecol Reprod Biol, 2016,206: 172-176.
[13] MCLUCAS B, VOORHEES W D 3rd, CHUA K J. Anti Müllerian hormone levels before and after uterine artery embolization: a preliminary report[J]. Minim Invasive Ther Allied Technol, 2015,24(4): 242-245.
[14] 魏丽坤,赵明飞,穆荣梅,等.子宫动脉化疗栓塞联合清宫术治疗剖宫产瘢痕部位妊娠后的再妊娠结局[J].中国计划生育学杂志,2018,26(7): 588-591.
[15] 冯旺琴,李长东,陈素文.多环节干预 减少重复剖宫产瘢痕妊娠[J].中国计划生育学杂志,2016,24(3): 207-209.
[16] BENNETT T A, MORGAN J, TIMOR-TRITSCH I E, et al. Fifth recurrent Cesarean scar pregnancy: observations of a case and historical perspective[J]. Ultrasound Obstet Gynecol, 2017,50(5): 658-660.