早产是指孕妇在妊娠满28周至不满37足周间发生分娩,在此期间娩出的胎儿即早产儿。由于早产儿具有高发病率及高死亡率,给家庭和社会带来巨大的压力和经济负担。目前早产主要防治手段包括宫颈环扎术、特殊类型孕激素等,近年来,宫颈托放置术作为一项新兴干预措施渐被关注,操作是否便捷、是否能改善新生儿结局、是否能减少母体不良反应成为妇产科医生普遍关心的问题。本研究对在孕中期放置宫颈托预防早产的临床效果进行分析。
1 资料与方法
1.1 一般资料
共收集2014年8月—2015年7月在同济大学附属第一妇婴保健院产科行宫颈托放置术16例患者,包括13例既往至少1次孕中期流产或早产史的患者及3例孕中期宫颈长度≤25mm的患者,本研究经医院伦理委员会审批通过[2014伦审第(37)号]。纳入标准: 患者有主观意愿且经行政谈话签署手术知情同意书;剔除标准: 死胎、严重胎儿畸形、严重双胎输血综合征(twin-twin transfusion syndrome, TTTS)或严重的胎儿宫内生长受限(fetal growth restriction, FGR),规律宫缩或胎膜早破者不行宫颈托放置术。16例孕妇年龄27~40岁,中位数为33岁,既往均无宫颈手术史;其中1例(5.9%)有3次孕中期流产/早产史,8例(47.1%)有2次孕中期流产/早产史,4例(23.5%)有1次孕中期流产/早产史,余3例(17.6%)既往无孕中期流产/早产史,但孕期随访宫颈长度≤25mm;单胎14例,双胎2例,共分娩新生儿18例;放置宫颈托孕周为19.2~27.0周,中位数为23.9周,见表1;术前宫颈长度0~26mm,中位数为15mm,其中10例合并不同程度宫颈内外口的分离,3例宫颈有效长度为0mm。
1.2 手术方法
宫颈托放置前确认患者未合并感染,若阴道分泌物培养阳性则推迟至治愈后手术,本研究使用的是用软硅胶制作的圆锥形Arabin宫颈托,宫颈托的近端内径分为32、35mm,远端内径分为65、70mm,高度分为17、21、25、30mm。不同型号的宫颈托适用于不同孕妇,术前行无菌窥器检查宫颈并选择合适的型号[1]。术中轻柔地将宫颈托置于阴道内,并尽可能高而紧的将其固定在宫颈周围,术毕再次窥器检查确认宫颈托置放于宫颈处,确保小的内径包绕宫颈周围[2]。如无任何不适主诉或症状,孕37周左右取出宫颈托。
1.3 观察指标
宫颈托放置术中情况、术后随访阴道分泌物培养、血常规、C反应蛋白(C-reactive protein, CRP)、妊娠结局及新生儿情况如分娩孕周、出生体质量、Apgar评分等。
1.4 统计学处理
本研究采用Epidata软件录入调查问卷、SPSS 16.0软件进行数据分析,计量资料描述用中位数表示。P<0.05为差异有统计学意义。
2 结 果
2.1 手术情况及术后并发症
放置宫颈托的手术时间为5~13min,中位数9min,无需麻醉,术中无阴道出血及宫颈裂伤。术后有2例患者出现少许阴道出血,经药物抑制宫缩治疗3d后好转,1例患者出现阴道排液增多,见表1。16例孕妇均无排尿困难,未发生因不适需重新调整宫颈托位置或因无法耐受需取出宫颈托的情况。宫颈托放置术后无需使用抗生素,住院治疗期间无发生宫内感染患者。
2.2 新生儿结局
16例患者分娩孕周为21.4~39.3周,中位数为36.3周,延长孕周4d~18周,中位数10.7周,其中6例患者妊娠至足月分娩,13例患者分娩孕周≥28周;共孕18例胎儿,其中1例流产,余17例新生儿存活,存活新生儿出生体质量810~3910g,中位数为2828g,其中12例≥2500g;其出生后1min的Apgar评分5~10分,中位数为9分,其中仅3例发生轻度窒息,经复苏后其出生后5min的Apgar评分8~10分,中位数为10分,见表1。
表1 16例宫颈托放置者临床资料及母婴结局
Tab.1 Clinical data and maternal and neonatal outcomes of 16 cases
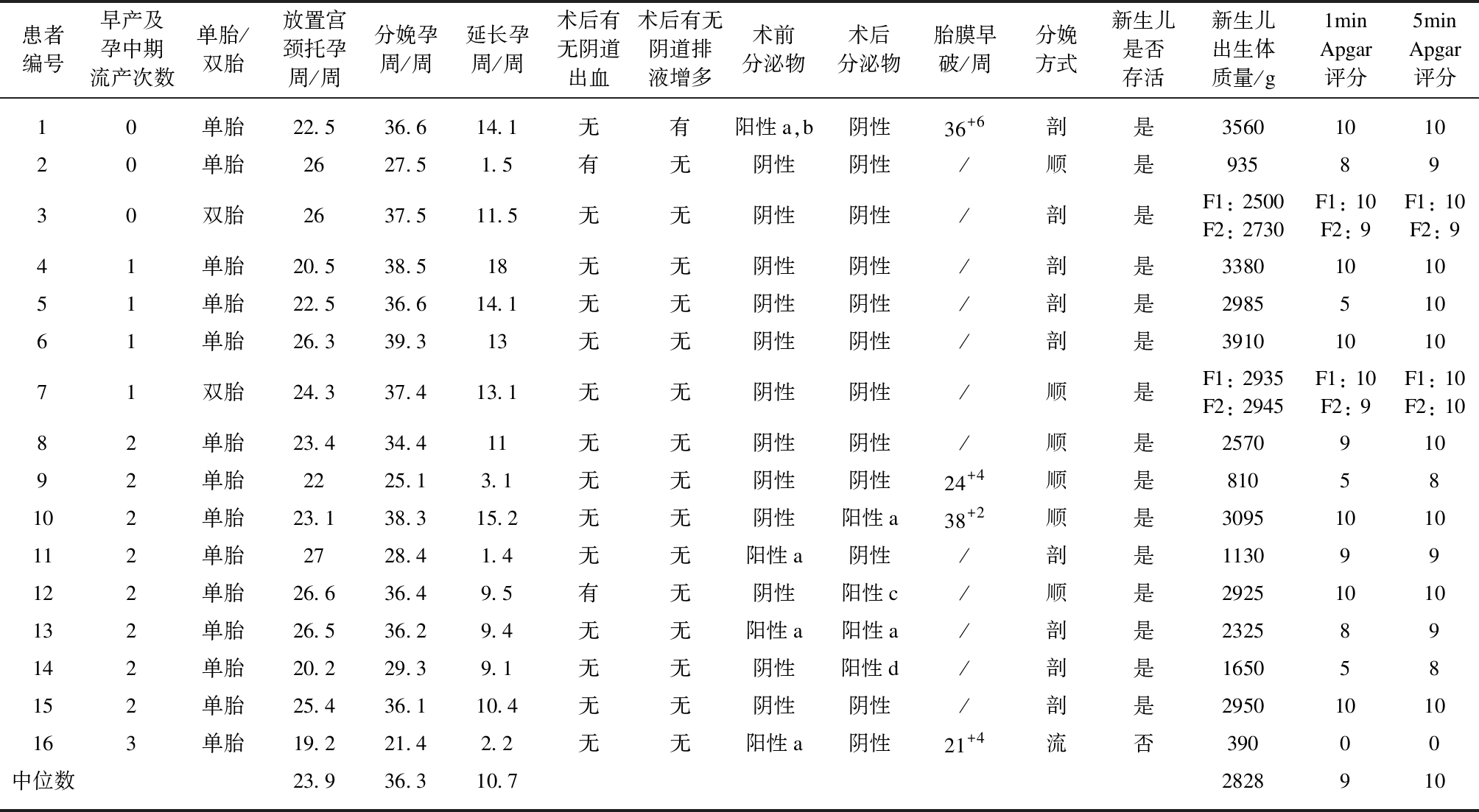
患者编号早产及孕中期流产次数单胎/双胎放置宫颈托孕周/周分娩孕周/周延长孕周/周术后有无阴道出血术后有无阴道排液增多术前分泌物术后分泌物胎膜早破/周分娩方式新生儿是否存活新生儿出生体质量/g1min Apgar评分5minApgar评分10单胎22.536.614.1无有阳性a,b阴性36+6剖是3560101020单胎2627.51.5有无阴性阴性/顺是9358930双胎2637.511.5无无阴性阴性/剖是F1: 2500F2: 2730F1: 10F2: 9F1: 10F2: 941单胎20.538.518无无阴性阴性/剖是3380101051单胎22.536.614.1无无阴性阴性/剖是298551061单胎26.339.313无无阴性阴性/剖是3910101071双胎24.337.413.1无无阴性阴性/顺是F1: 2935F2: 2945F1: 10F2: 9F1: 10F2: 1082单胎23.434.411无无阴性阴性/顺是257091092单胎2225.13.1无无阴性阴性24+4顺是81058102单胎23.138.315.2无无阴性阳性a38+2顺是30951010112单胎2728.41.4无无阳性a阴性/剖是113099122单胎26.636.49.5有无阴性阳性c/顺是29251010132单胎26.536.29.4无无阳性a阳性a/剖是232589142单胎20.229.39.1无无阴性阳性d/剖是165058152单胎25.436.110.4无无阴性阴性/剖是29501010163单胎19.221.42.2无无阳性a阴性21+4流否39000中位数23.936.310.72828910
a: 解脲支原体;b: 细菌性阴道病;c: 霉菌;d: 粪肠球菌
3 讨 论
3.1 宫颈托对妊娠结局的影响
宫颈托用于早产的防治已数十年,近期开始被研究用于宫颈环扎术及孕激素的替代治疗。Alfirevic等[3]行meta分析后发现既往早产史、本次妊娠宫颈缩短的单胎孕妇行孕激素治疗、宫颈环扎术、宫颈托治疗效果相似;宫颈托的作用机制可能与改变宫颈管倾斜的角度,减轻宫颈内口的承重及负荷有关。Goya等[4]的大样本随机对照研究结果显示,宫颈托组平均分娩孕周为(37.3±2)周,优于对照组为(34.9±4)周,放置宫颈托组34周前的分娩率明显低于对照组(6% vs 27%;RR=0.18;95%CI: 0.08~0.37),新生儿出生体质量<2500g的比例显著降低(9% vs 29%;RR=0.23;95%CI: 0.12~0.43)总体新生儿不良结局发生率明显降低(3% vs 16%;RR=0.14;95%CI: 0.04~0.39),且宫颈托组保胎药和糖皮质激素使用较期待治疗组少。
与文献结论相似,本研究结果显示,宫颈托放置后分娩孕周中位数为36.3周,延长孕周中位数10.7周,其中11例(68.8%)的患者分娩孕周≥34周,所分娩18例新生儿中12例(66.7%)≥2500g,除1例流产儿外,其余17例新生儿均存活,可见宫颈托对于延长分娩孕周及改善新生儿结局有重要意义。
3.2 宫颈托放置后的不良反应
多数研究认为宫颈托放置后的不良反应主要为取放宫颈托时的疼痛感[5]及阴道排液增多。Arabin等[6]研究显示,25%的患者主诉有疼痛感,放置时平均疼痛评分5分(0~10分),取出时6分;本研究中16例患者均未主诉取放宫颈托时有疼痛感。Goya等[4]的研究发现所有宫颈托组孕妇均有阴道排液增多,可能是异物刺激所致,宫颈托的放置不增加胎膜早破的风险。但也有文献报道大概15%~20%放置宫颈托的孕妇阴道排液增多,需行进一步检查排除感染或胎膜早破[7],2016年,Nicolaides等[8]的随机对照试验证实,患者是否放置宫颈托对实际阴道感染风险差异无统计学意义,但宫颈托长时间的放置是否会改变阴道微生物环境而导致母体远期并发症尚不明确。本研究中对术后阴道分泌物监测结果显示,阴道排液增多的患者术后阴道分泌物培养阴性,亦未发现合并其他感染指标异常。有4例患者术后阴道分泌物培养结果异常,其中2例解脲支原体感染,1例霉菌感染、1例粪肠球菌感染,是否与放置宫颈托有关尚不明确,但未影响患者继续妊娠。16例患者中有4例首发症状为胎膜早破,其中足月前胎膜早破3例,术后阴道分泌物培养均为阴性,有2例术前曾合并解脲支原体和/或细菌性阴道病阳性,其中1例孕21+4周流产。该流产患者术后随访血象未及明显异常,阴道分泌物培养阴性,但流产胎盘病理提示妊娠中期胎盘伴炎症,故不除外隐匿感染所致胎膜早破流产。
此外,本研究中有2例患者术后合并少许阴道出血,3d后好转,因此,是否有其他未知不良反应也有待进一步研究发现,但迄今为止罕有严重的并发症报道。总体而言,宫颈托无需麻醉、操作便捷,手术创伤小,术后不良反应小。
3.3 宫颈托的放置指征探讨
宫颈托最初使用于孕期宫颈缩短的单胎,后来逐渐将双胎也纳入研究。近年来,可观的疗效、可控的不良反应推动了宫颈托研究的不断开展,其放置指征也逐渐被细分且广泛争议。就单胎而言,多数研究将宫颈长度≤25mm作为放置宫颈托的指征并证实其疗效,Goya等[4]的研究显示在孕期宫颈长度≤25mm的孕妇中放置宫颈托母儿结局均得到改善,本研究也采用了该指征。但2016年的一项大样本随机对照研究[8]的结果却相反,研究者将16家医院924名宫颈长度≤25mm的孕妇进行随机分组,宫颈托组的患者<孕34周的早产风险与对照组相似(12.0% vs 10.8%;RR=1.12;95%CI: 0.75~1.69)。
双胎的研究也存在类似争议。Liem等[9]的大样本随机对照研究中,对2009年9月—2012年3月荷兰40家医院孕12~20周的808名双胎孕妇进行随机分组,结果显示,宫颈托的使用既不能降低围产儿不良结局的发生率,也不能降低早产的发生率;但后续亚组分析发现,宫颈托可降低宫颈长度<38mm(25百分位)的双胎孕妇32周前的早产风险(宫颈托组14% vs 对照组29%,;RR=0.49;95%CI: 0.24~0.97)。Fuchs等[10]也认为宫颈托适用于宫颈缩短的双胎,但相反的结果同样存在,Maurice等[11]对119名宫颈长度<38mm的多胎孕妇进行研究发现,两组28、32、37周的分娩率无明显差异(RR=0.68,95%CI: 0.21~2.18;RR=0.54,95%CI: 0.21~1.41;RR=1.22,95%CI: 0.53~3.51)。2016年Goya等[12]对137名宫颈长度≤25mm的双胎孕妇进行研究发现,接受宫颈托治疗者34周前的早产风险显著降低(16.2% vs 39.4%;RR=0.41;95%CI: 0.22~0.76),这也是目前唯一关注于宫颈缩短双胎孕妇的随机对照研究。本研究中含1例宫颈长度≤25mm的双胎孕妇,放置宫颈托后分娩孕周延长11.5周,效果明显。
本研究包括14例单胎及2例双胎患者。与以上研究有所不同的是,除将宫颈长度≤25mm作为放置指征外,既往病史资料也同样作为衡量标准,对于曾有至少1次早产或孕中期流产史的患者也常规予宫颈托放置,研究结果显示在既往1~2次早产或孕中期流产史的人群中,放置宫颈托可延长分娩孕周、改善新生儿结局。而唯一1例3次孕中期流产史患者19+2周行宫颈托放置术,21+4周(2+2周后)自然流产,对于既往流产次数≥3次的患者可能需考虑别的治疗手段如宫颈环扎术等。因此,既往病史资料、宫颈长度的缩短是否应作为宫颈托的放置指征、宫颈缩短的患者宫颈托放置的时机都尚不明确,仍待进一步研究证实。
3.4 局限与展望
本研究中仅有16例患者,研究人群差异大,未与未放置宫颈托、行宫颈环扎术或行孕激素治疗等的患者比较宫颈托的治疗效果,故结果存在一定局限性,日后的研究仍需进一步完善。欧美国家已经批准妊娠期使用宫颈托,但研究结果并不一致、效果也并不肯定,且局限于国内未批准宫颈托用于妊娠期,难以在国内进一步开展研究。但可以肯定的是,宫颈托作为一种简便易行、创伤小、不良反应少的早产潜在干预措施,有必要再进行深入研究。
[1] ARABIN B, ALFIREVIC Z. Cervical pessaries for prevention of spontaneous preterm birth: past, present and future[J]. Ultrasound Obstet Gynecol, 2013,42(4): 390-399.
[2] DHARAN V B, LUDMIR J. Alternative treatment for a short cervix: the cervical pessary[J]. Semin Perinatol, 2009,33(5): 338-342.
[3] ALFIREVIC Z, OWEN J, CARRERAS MORATONAS E, et al. Vaginal progesterone, cerclage or cervical pessary for preventing preterm birth in asymptomatic singleton pregnant women with a history of preterm birth and a sonographic short cervix[J]. Ultrasound Obstet Gynecol, 2013,41(2): 146-151.
[4] GOYA M, PRATCORONA L, MERCED C, et al. Cervical pessary in pregnant women with a short cervix(PECEP): an open-label randomised controlled trial[J]. Lancet, 2012,379(9828): 1800-1806.
[5] BIGGIO J, GILNER J. Management of short cervix during pregnancy: a review[J]. Amer J Perinatol, 2016,33(3): 245-252.
[6] ARABIN B, HALBESMA J R, VORK F, et al. Is treatment with vaginal pessaries an option in patients with a sonographically detected short cervix?[J]. J Perinat Med, 2003,31(2): 122-133.
[7] SOCIETY FOR MATERNAL-FETAL MEDICINE (SMFM) PUBLICATIONS COMMITTEE. The role of cervical pessary placement to prevent preterm birth in clinical practice[J]. Am J Obstet Gynecol, 2017,216(3): B8-B10.
[8] NICOLAIDES K H, SYNGELAKI A, POON L C, et al. A randomized trial of a cervical pessary to prevent preterm singleton birth[J]. N Engl J Med, 2016,374(11): 1044-1052.
[9] LIEM S, SCHUIT E, HEGEMAN M, et al. Cervical pessaries for prevention of preterm birth in women with a multiple pregnancy(ProTWIN): a multicentre, open-label randomised controlled trial[J]. Lancet, 2013,382(9901): 1341-1349.
[10] FUCHS F, SENAT M V. Multiple gestations and preterm birth[J]. Semin Fetal Neonatal Med, 2016,21(2): 113-120.
[11] MONFRANCE M J, SCHUIT E, GROENWOLD R H, et al. Pessary placement in the prevention of preterm birth in multiple pregnancies: a propensity score analysis[J]. Eur J Obstet Gynecol Reprod Biol, 2016,197: 72-77.
[12] GOYA M, DE LA CALLE M, PRATCORONA L, et al. Cervical pessary to prevent preterm birth in women with twin gestation and sonographic short cervix: a multicenter randomized controlled trial (PECEP Twins)[J]. Am J Obstet Gynecol, 2016,214(2): 145-152.