面部接触性皮炎是皮肤科常见病,好发于中青年女性,为面部皮肤或黏膜接触某种外界刺激物质或变应原发生的炎症反应。其致病原多为化学物质。临床多表现为红斑、丘疹、丘疱疹、水疱等,部分患者还可出现毛细血管扩张、色素沉着或皮肤萎缩等,患者自觉不同程度瘙痒、刺痛、紧绷和烧灼感。临床上最常用于治疗方法为短期使用糖皮质激素类外用药物,该方法虽然可以快速控制皮肤炎症反应,但是停用后的复发率较高,另一方面,长期外用糖皮质激素可能会增加局部不良反应发生的风险,因此需要一种安全有效的药物用于维持治疗。本研究选择面部化妆品接触性皮炎患者,采用0.1%糠酸莫米松乳膏(商品名: 艾洛松)和0.1%他克莫司软膏(商品名: 普特彼)序贯治疗方法,观察其有效性和安全性,具体报道如下。
1 资料与方法
1.1 一般资料
纳入2017年2月1日—2018年12月31日于同济大学附属第十人民医院皮肤科门诊就诊的患者共计160例。纳入标准: (1) 患者自述面部使用某种化妆品后出现皮疹和不适感;(2) 患者面部皮损局限于化妆品直接接触部位,表现为红斑、丘疹、丘疱疹、水疱等;(3) 患者自觉患处有不同程度瘙痒、刺痛、紧绷或烧灼感;(4) 患者对研究的目的和内容均知情同意,并签署知情同意书,且能够遵从医嘱配合完成治疗及随访。排除标准: (1) 面部激素依赖性皮炎、荨麻疹、痤疮、酒渣鼻、单纯疱疹、口周皮炎、湿疹、系统性红斑狼疮、药疹、特应性皮炎和银屑病等;(2) 创伤、手术、激光或感染性皮肤置换术后;(3) 对试验药膏过敏者;(4) 患者有2周内外用或口服糖皮质激素史;(5) 妊娠期或哺乳期妇女;(6) 患者合并高血压、糖尿病、肝肾功能障碍或其他慢性消耗性疾病;(7) 患者合并恶性肿瘤。本试验经过同济大学附属第十人民医院伦理委员会批准。
1.2 药物
0.1%糠酸莫米松乳膏,商品名为艾洛松,上海先灵葆雅制药有限公司生产,规格: 5g/支。0.1%他克莫司软膏,商品名为普特彼,浙江万晟药业有限公司生产,规格为10g/支。单乳膏,上海市皮肤病医院生产,规格为20g/支。
1.3 分组和治疗方法
将患者随机分为治疗组和对照组,治疗组82例,对照组78例。入组后患者停用一切可疑化妆品。治疗组第1周,嘱患者每晚用0.1%糠酸莫米松乳膏涂于患处1次。使用方法参照《FTU皮肤外用糖皮质激素使用指南[1]》,每次用量不超过1 FTU(指尖单位),约为0.5g。治疗1周后,改用0.1%他克莫司软膏每天早晚涂于患处各1次,每次用量不超过1 FTU,约为0.5g,继续维持治疗3周。对照组第1周,嘱患者每晚用0.1%糠酸莫米松乳膏涂于患处1次。使用方法同治疗组。治疗1周后,改用单乳膏(保湿膏)每天早晚涂于患处各1次。患者在治疗期间未口服任何抗组胺药物及其他类固醇药物等。在治疗第1、4、8、12周对患者进行随访,评估两组患者的治疗效果、不良反应及复发率等。
1.4 观察指标
于治疗前,治疗第1、4、8、12周,用4级评分法对患者的皮损面积、皮损情况(红斑、丘疹)和自觉瘙痒程度进行评估,评分标准参照相关文献内容[2-3],具体评估方法如下。(1) 面积: 无0分,占面部<1/3评为1分,占面部1/3~2/3评为2分,占面部>2/3评为3分;(2) 红斑: 无红斑0分,微红评为1分,红评为2分,深红评为3分;(3) 丘疹: 无0分,轻度评为1分,中度评为2分,重度评为3分;(4) 瘙痒程度: 无0分,轻度(轻微痒感)评为1分,中度(有瘙痒,可以忍受)评为2分,重度(有瘙痒,难以忍受)评为3分,各项指标的分值累加即为临床症状积分。
1.5 安全性指标
观察用药局部是否出现色素沉着、毛细血管扩张或皮肤萎缩等不良反应。
1.6 疗效判定
疗效指数=(治疗前临床症状积分-治疗后临床症状积分)/治疗前临床症状积分×100%。
治愈: 疗效指数≥90%;显效: 疗效指数为60%~90%;好转: 疗效指数为20%~59%;无效: 疗效指数<20%。
愈显率=(痊愈例数+显效例数)/总病例数×100%
1.7 复发标准
对治疗1周后已达到临床治愈的患者,在后续随访中疗效指数<60%,即判断为复发。
1.8 统计学处理
数据录入及统计分析采用SPSS 19.0统计软件。计量资料用![]() 表示,两组间比较采用t检验。计数资料采用χ2检验。P<0.05为差异有统计学意义。
表示,两组间比较采用t检验。计数资料采用χ2检验。P<0.05为差异有统计学意义。
2 结 果
2.1 一般资料
总计纳入患者160例,其中观察组82例,女性72例(87.80%),男性10例(12.20%);平均年龄(43.91±12.16)岁;平均病程(1.09±0.57)个月。对照组78例,女性69例(88.46%),男性9例(11.54%);平均年龄(42.88±12.23)岁;平均病程(1.07±0.53)个月。两组年龄、性别和病程等方面差异均无统计学意义(P>0.05),具有可比性。
2.2 临床疗效
治疗1周及治疗4周后,患者的各项临床症状评分及总积分均较治疗前显著下降(P<0.05),见表1。
表1 治疗组与对照组临床治疗前后临床症状评分比较
Tab.1 Clinical symptom scores after treatment in two groups in patients with facial cosmetic contact dermatitis ![]() 分)
分)
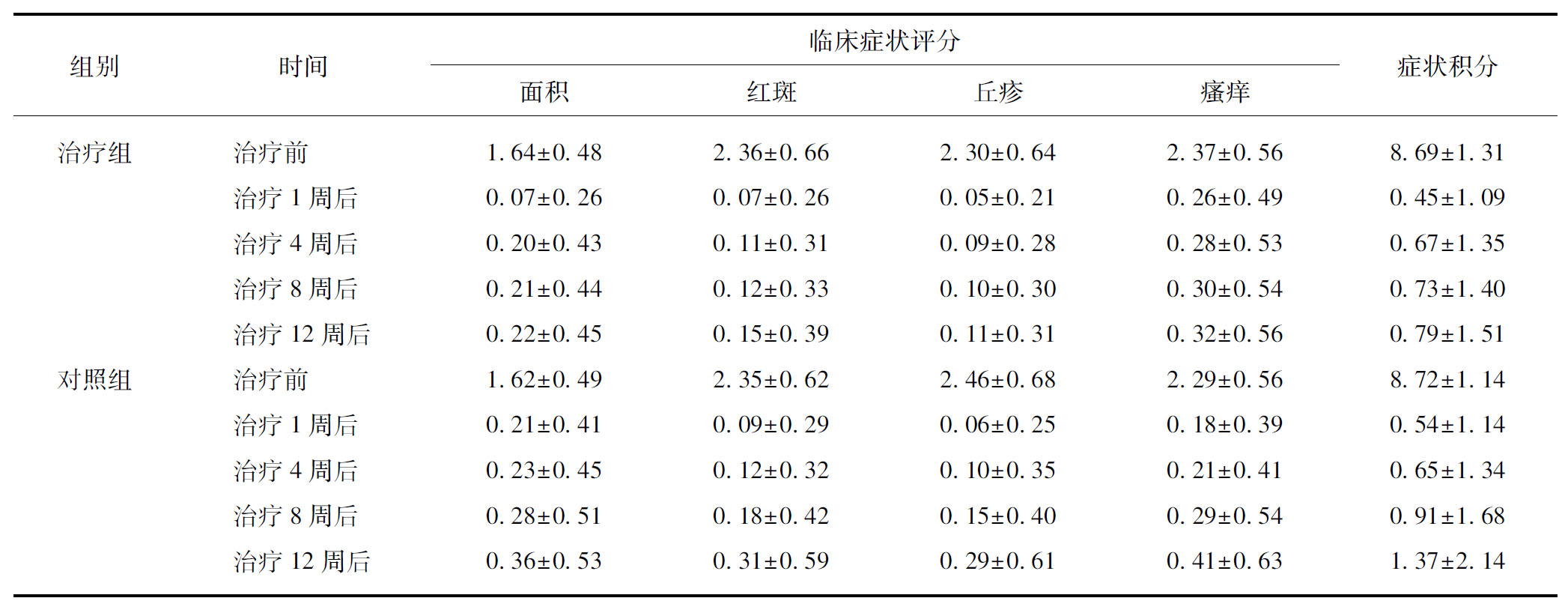
组别时间临床症状评分面积红斑丘疹瘙痒症状积分治疗组治疗前1.64±0.482.36±0.662.30±0.642.37±0.568.69±1.31治疗1周后0.07±0.260.07±0.260.05±0.210.26±0.490.45±1.09治疗4周后0.20±0.430.11±0.310.09±0.280.28±0.530.67±1.35治疗8周后0.21±0.440.12±0.330.10±0.300.30±0.540.73±1.40治疗12周后0.22±0.450.15±0.390.11±0.310.32±0.560.79±1.51对照组治疗前1.62±0.492.35±0.622.46±0.682.29±0.568.72±1.14治疗1周后0.21±0.410.09±0.290.06±0.250.18±0.390.54±1.14治疗4周后0.23±0.450.12±0.320.10±0.350.21±0.410.65±1.34治疗8周后0.28±0.510.18±0.420.15±0.400.29±0.540.91±1.68治疗12周后0.36±0.530.31±0.590.29±0.610.41±0.631.37±2.14
治疗1周后,治疗组痊愈67例,显效9例,好转6例,无效0例,愈显率为92.68%。对照组中痊愈64例,显效8例,好转6例,无效0例,愈显率为92.30%。治疗组的愈显率稍高于对照组,差异无统计学意义(P>0.05),见表2。
2.3 不良反应
治疗组中5例,对照组中4例在使用0.1%糠酸莫米松乳膏治疗初期局部出现面部皮损红斑、瘙痒加重,自觉烧灼感,嘱患者继续用药,3~5d后症状消失,未影响治疗。治疗组有1例患者使用0.1%糠酸莫米松乳膏3d后自感皮肤干燥,经评估认为与用药无关,未影响治疗。2d后患者干燥症状自行缓解,未见其他与用药相关的不良反应。治疗组大部分患者在糠酸莫米松治疗1周后使用他克莫司维持治疗时,初期出现皮肤轻微烧灼刺痛感,嘱患者为正常现象,继续使用3~5d后该不适感均自行消失,未影响治疗。治疗组与对照组均无由于不良反应退组的患者。治疗4、8、12周后随访,两组患者均未见色素沉着、毛细血管扩张和皮肤萎缩等不良反应。
2.4 复发率
在治疗第4、8、12周对临床治愈患者进行随访,治疗组复发4例,对照组复发12例,治疗组的复发率5.97%,明显低于对照组18.75%(P<0.05)。
表2 治疗组与对照组临床治疗前后总体疗效比较
Tab.2 Comparison of total therapeutic effect in twogroups of patients with facial cosmetic contact dermatitis
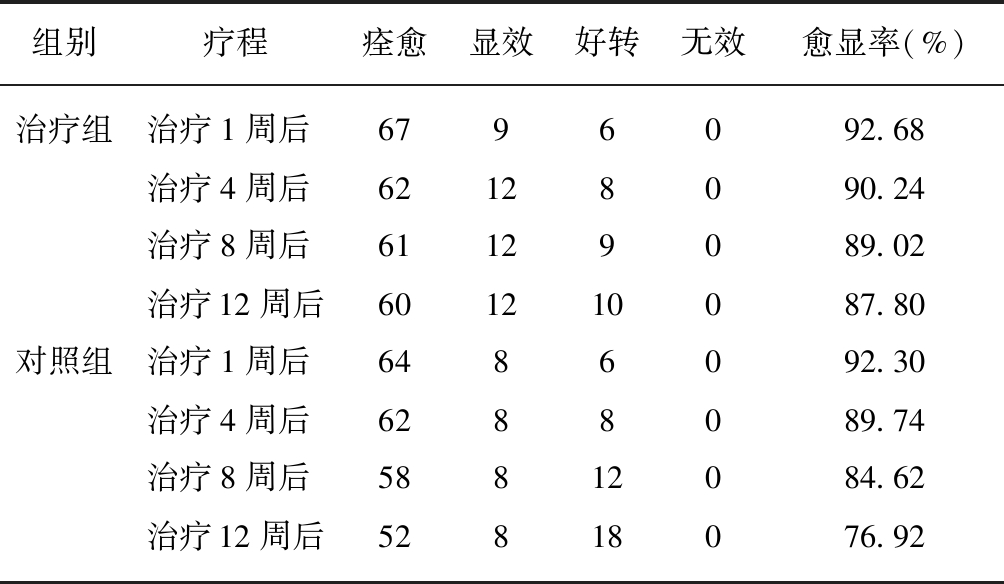
组别疗程痊愈显效好转无效愈显率(%)治疗组治疗1周后6796092.68治疗4周后62128090.24治疗8周后61129089.02治疗12周后601210087.80对照组治疗1周后6486092.30治疗4周后6288089.74治疗8周后58812084.62治疗12周后52818076.92
3 讨 论
化妆品指以涂搽、喷洒或者其他类似的方法,散布于人体表面任何部位(皮肤、毛发、指甲、口唇等),以达到清洁、消除不良气味、护肤、美容和修饰目的的日用化学工业品[4]。由于其成分复杂,部分患者使用后可能出现过敏反应。面部化妆品接触性皮炎为常见的炎症性皮肤病,再次接触致敏原或类似物容易复发,对患者生活质量影响较大。临床治疗主要以外用糖皮质激素类药物为主,因其具有强大的抗炎、抗增生和免疫抑制作用[5]。但长期外用激素制剂可引起一系列的相关不良反应,如皮肤萎缩、毛细血管扩张、色素沉着或减退以及毛发生长等。临床上对激素的错误使用也经常导致很多问题的产生[6],且面部皮肤较柔嫩,长期外用糖皮质激素较易引发激素依赖性皮炎[7],因此需要一种安全有效的药物用以维持治疗。
本研究的治疗组采用0.1%糠酸莫米松乳膏联用0.1%他克莫司软膏序贯治疗面部化妆品接触性皮炎。对照组采用0.1%糠酸莫米松乳膏联用保湿霜(单乳膏)治疗。治疗组在用药1周后愈显率为92.68%,对照组在用药1周后愈显率为92.30%,两组疗效无明显统计学差异(P>0.05)。艾洛松的主要成分为0.1%糠酸莫米松,属于中强效的外用糖皮质激素,具有抗炎、抗过敏、止痒及抗增生作用。另外,糠酸莫米松为软性激素,所谓软性激素即指具有很好的局部疗效,且能够在局部被酯酶迅速代谢为无活性的降解产物,从而减少对下丘脑-垂体-肾上腺轴的抑制和局部不良反应,在临床效果上具备相当于中、高效糖皮质激素的功效,而不良反应与低效糖皮质激素相当。0.1%糠酸莫米松乳膏在保证确切的类固醇疗效的同时,抑制血浆皮质醇水平的副作用却相对较弱,故安全性高于其他同强度级别的糖皮质激素外用制剂[8]。
面部化妆品接触性皮炎在停止接触过敏原及应用糖皮质激素治疗后,炎症反应得到有效控制,但如果其受累区域的亚临床炎症不能得到持续控制,炎症很容易复发。因此在缓解期对既往受累区域继续应用抗炎药物,持续控制亚临床炎症,才能够有效预防病情复发。0.1%他克莫司软膏为大环内酯类免疫抑制剂,能够通过干扰IL-3、IL-4、IL-5和干扰素(IFN)-γ等细胞因子的释放,在抑制T细胞活性的同时抑制肥大细胞和嗜碱性粒细胞内合成释放炎性介质,从而发挥抗炎作用。同时,能够通过抑制角质细胞凋亡,增加神经酰胺/胆固醇比值以及促进胶原蛋白合成,进而修复皮肤屏障[9-10],其临床最常用应用于特应性皮炎的治疗。在本研究中,治疗组糖皮质激素外用治疗1周后使用0.1%他克莫司软膏进行了为期1周的维持治疗,治疗后第4、8、12周对临床治愈患者进行的随访发现,治疗组共复发4例,对照组复发12例,治疗组的复发率明显低于对照组,说明使用0.1%糠酸莫米松乳膏与0.1%他克莫司软膏序贯治疗能够有效减少面部化妆品接触性皮炎的复发。
Svensson等[11]对17项临床随机对照试验,共2328 例儿童受试者和2849例成人受试者进行了系统性分析,比较他克莫司软膏和外用糖皮质激素的有效性和耐受性。结果表明,在医师对临床治疗反应的总评(physician’s global evaluation of clinical response, PGECR)为皮损消退或显著性改善的比例方面,他克莫司与弱/中效糖皮质激素类药物无显著性差异。韩国的一项为期20周的多中心、前瞻性临床试验[12]纳入了123名面部脂溢性皮炎患者以及75名特应性皮炎患者,患者先外用0.1%他克莫司,每日2次,持续4周,对研究者总体评分达到1的患者予以每周2次外用0.1%他克莫司维持治疗20周。24周后,使用他克莫司维持治疗的患者复发率较安慰剂组明显降低,且无不良反应发生。Tulaci等[13]在新西兰兔模型上证实了他克莫司对面部神经有修复作用,故他克莫司用于面部皮炎的维持治疗安全有效。
他克莫司软膏最常见的不良反应为皮肤局部反应,如灼热感、瘙痒等,均为轻中度和一过性,主要发生在治疗的最初几天,坚持用药3~5d后症状可自行缓解,坚持使用后这些不良反应会逐渐消失[14]。研究也证明长期间歇性应用他克莫司软膏不增加不良反应的发生风险[15],特应性皮炎患者外用钙调磷酸酶抑制剂后未发现淋巴瘤的患病风险增加[16]。故他克莫司用于维持治疗可有效减少复发次数,持续有效降低体表受累面积。并且其全身吸收少,不引起系统性蓄积。此外,他克莫司为非激素类药物,无外用糖皮质激素类药物的常见不良反应,患者依从性好。
综上所述,对于面部化妆品接触性皮炎,在急性发作期短时间内外用糖皮质激素抗炎治疗,迅速控制症状,在缓解期对既往受累区域外用他克莫司等非激素类抗炎药物进行序贯的维持治疗,可以在临床症状明显缓解后持续控制亚临床炎症,从而预防病情复发。0.1%糠酸莫米松乳膏和0.1%他克莫司软膏序贯疗法治疗面部化妆品接触性皮炎,疗效确切,安全性高,有效减少复发,显著提高患者的生活质量,优于单用糠酸莫米松,值得在临床实践中推广应用。
[1] 邹先彪.FTU外用糖皮质激素的剂量使用指南[J].实用皮肤病学杂志,2009,2(4): 210-211.
[2] 陆晓君,刘伟,朱东余,等.83例面部皮炎患者临床特征及致病因素调查[J].中国医疗美容,2017,7(8): 65-69.
[3] KIM B S, KIM S H, KIM M B, et al. Treatment of facial seborrheic dermatitis with pimecrolimus cream 1%: an open-label clinical study in Korean patients[J]. J Korean Med Sci, 2007,22(5): 868-872.
[4] 李利,何黎,刘玮,等.护肤品皮肤科应用指南[J].中国皮肤性病学杂志,2015,29(6): 553-555.
[5] BECKER D E. Basic and clinical pharmacology of glucocorticosteroids[J]. Anesth Prog, 2013,60(1): 25-31; quiz 32.
[6] JHA A K, SINHA R, PRASAD S. Misuse of topical corticosteroids on the face: a cross-sectional study among dermatology outpatients[J]. Indian Dermatol Online J, 2016,7(4): 259-263.
[7] 曾凡钦,唐增奇,郭庆.激素依赖性皮炎的发病机制认识[J].中国医学文摘(皮肤科学),2015,32(3): 257-260,3.
[8] 张建中.几种新的外用糖皮质激素[J].中国药物应用与监测,2005,2(5): 30-33.
[9] SIMPSON D, NOBLE S. Tacrolimus ointment: a review of its use in atopic dermatitis and its clinical potential in other inflammatory skin conditions[J]. Drugs, 2005,65(6): 827-858.
[10] COOK B A, WARSHAW E M. Role of topical calcineurin inhibitors in the treatment of seborrheic dermatitis: a review of pathophysiology, safety, and efficacy[J]. Am J Clin Dermatol, 2009,10(2): 103-118.
[11] SVENSSON A, CHAMBERS C, GÅNEMO A, et al. A systematic review of tacrolimus ointment compared with corticosteroids in the treatment of atopic dermatitis[J]. Curr Med Res Opin, 2011,27(7): 1395-1406.
[12] KIM H O, YANG Y S, KO H C, et al. Maintenance therapy of facial seborrheic dermatitis with 0.1% tacrolimus ointment[J]. Ann Dermatol, 2015,27(5): 523-530.
[13] TULACI K G, TUZUNER A, KARADAS EMIR H, et al. The effect of tacrolimus on facial nerve injury: Histopathological findings in a rabbit model[J]. Am J Otolaryngol, 2016,37(5): 393-397.
[14] HANIFIN J M, PALLER A S, EICHENFIELD L, et al. Efficacy and safety of tacrolimus ointment treatment for up to 4 years in patients with atopic dermatitis[J]. J Am Acad Dermatol, 2005,53(2 Suppl 2): S186-S194.
[15] REITAMO S, RUSTIN M, HARPER J, et al. A 4-year follow-up study of atopic dermatitis therapy with 0.1% tacrolimus ointment in children and adult patients[J]. Br J Dermatol, 2008,159(4): 942-951.
[16] ARELLANO F M, WENTWORTH C E, ARANA A, et al. Risk of lymphoma following exposure tocalcineurin inhibitors and topical steroids in patients with atopic dermatitis[J]. J Invest Dermatol, 2007,127(4): 808-816.