直肠癌中约1/3为低位直肠癌,即肿瘤下缘距离齿状线的距离小于5cm。对于低位直肠癌保肛手术,目前多采用腹部小切口取标本、双吻合器法吻合,尤其是在腹腔镜直视手术下更易于操作[1]。然而,对于一些距离齿状线2~3cm的超低位肿瘤或者瘤体巨大者,传统的双吻合器法往往难以顺利实施,在骨盆狭小空间难以保证足够的下切缘,如何进一步提高保肛率是临床关注重点。3D腹腔镜具有立体视野,借助前端可旋转镜头使得腹腔内缝合等操作变得更加简单。单吻合器法经直肠取标本即在直视下安全距离离断直肠后经肛门取出标本,直肠远端封闭采用腹腔镜下手工缝合,最后以管型吻合器吻合。本研究对比分析同济大学附属东方医院胃肠肛肠外科实施的122例行单吻合器和双吻合器法吻合的超低位直肠癌手术疗效。
1 资料与方法
1.1 一般资料
回顾分析我院胃肠肛肠外科2016年1月—2018年1月行腹腔镜手术的112例超低位直肠癌。其中男性67例,女性45例,平均年龄(64.4±10.2)岁。所有手术均遵循TME原则,行3D腹腔镜直肠前切除+末端回肠预防性造口术。其中,单吻合法组采用经肛门取出标本、手工缝合直肠残端后端端吻合;双吻合器法经腹部小切口取出标本、直线切割闭合器离断直肠后端端吻合。术前影像评估为T4或淋巴结明显转移者行同步新辅助放化疗(放疗总剂量50Gy),8~10周后行手术治疗。
1.2 方法
1.2.1 单吻合器法 全身麻醉成功后取头低脚高截石位,于脐上缘置入10mm Trocar,分别右下腹置入12mm Trocar做主操作孔,左右上腹、左下腹5mm Trocar做辅助操作孔。采用右侧中间入路,沿乙状结肠右侧白线纵行切开后腹膜,游离Toldt’s间隙至降结肠旁沟外侧,肠系膜下动脉根部Hemolock闭合离断。游离直肠后壁及两侧壁,直至肿瘤下方2cm。对于超低位直肠癌,经括约肌间沟分离至齿状线上方。肠系膜下动脉根部水平离断肠系膜下静脉,裁剪乙状结肠系膜,肿瘤近侧约10cm处用直线切割闭合器离断肠管。直肠远端裸化肠管,紧贴肿瘤下缘以纱线条结扎肠管,肛门充分灌洗后,肿瘤远端结扎线远侧约1cm处用超声刀横断肠壁,切开肠壁前用纱条保护肠管,切开后以碘伏纱条充分消毒肠腔避免污染,取切缘组织送快速冰冻病理,若为阳性则改行Miles手术。
会阴组医生充分扩肛至4指,经肛门插入带齿Kock钳,再经右下腹主操作Trocar内置入长约25cm 标本保护套,自肛门拖出保护建立无菌通道。经肛门置入吻合器钉砧后,将标本置入保护套一并拖出。倒刺线做荷包缝合封闭直肠残端,近端剪开乙状结肠闭合缘,置入抵钉座,并以血管夹及圈套器固定、收紧,经肛门置入管型吻合器吻合,见图1。经肠腔充气实验证实吻合良好,将右下腹主操作孔延长至2cm,行末端回肠预防性双腔造口,盆底放置双套管。
1.1.2 双吻合器法 游离直肠至盆底,肿瘤下方2cm 用直线切割闭合器离断,下腹部切开长约5cm切口,肿瘤近端10cm离断肠管,置入吻合器钉砧,经肛门置入管型吻合器吻合,同法行充气实验及末端回肠造口。
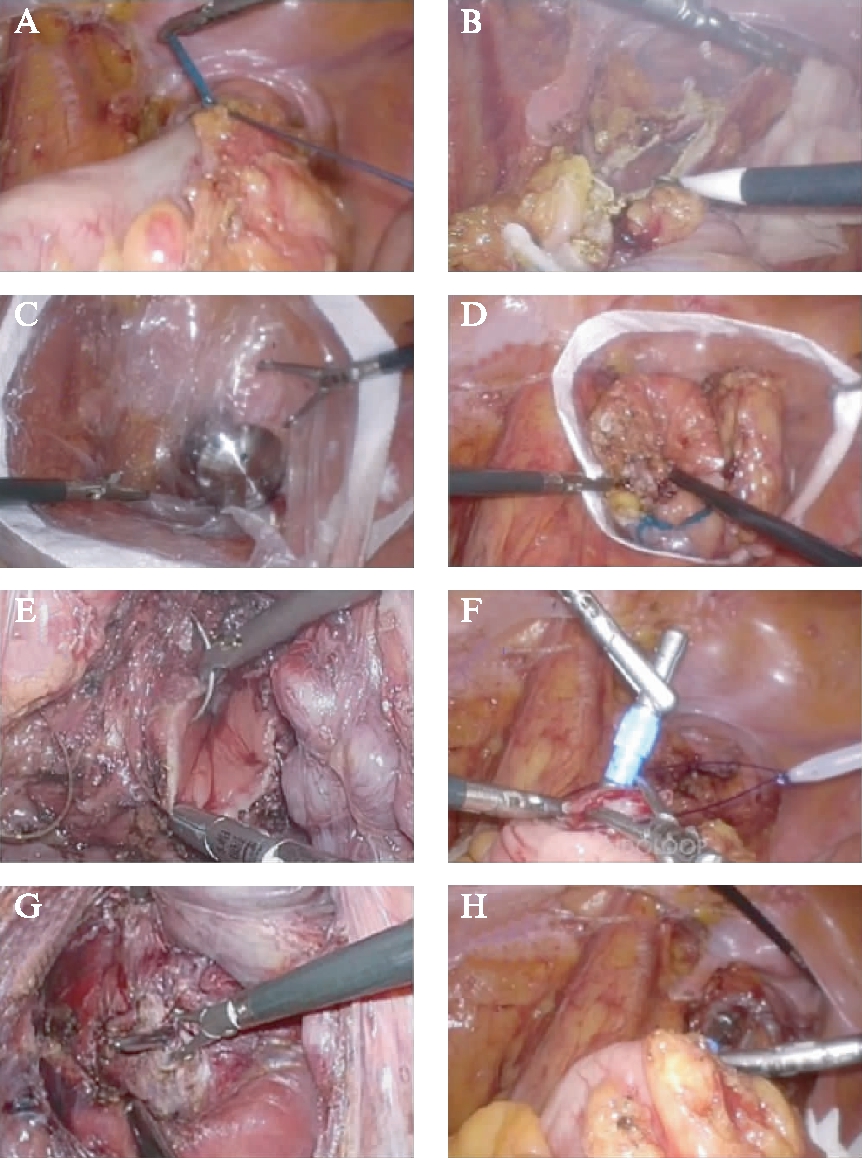
图1 超低位直肠癌经直肠取标本前切除术单吻合器法重建
Fig.1 Rectal reconstruction of transanal specimen extraction 3D-laparoscopic resection in extra-low rectal cancer using single stapling method
A: 肿瘤远端结扎;B: 切开肠腔并消毒;C: 经肛门置入吻合器钉跕;D: 拖出标本;E: 缝合直肠残端;F: 近段肠腔置入钉跕;G: 穿出钉砧;H: 端端吻合
1.3 观察指标
统计所有手术病例的手术时间、出血量、术后住院时间、初次造口排气时间、淋巴结检出数、肿瘤下切缘长度、吻合口瘘发生率、术后6个月肛门Wexner失禁评分以及1年无病生存率。其中,造口袋初次充盈时间记为初次造口排气时间,随访采用电话联系或门诊复诊方式,术后随访时间为3~21个月。肛门、肛门Wexner失禁评分包括5项内容,每项0~4分,总分≤10分表明术后肛门功能较好,总分>10分表明术后肛门功能欠佳[2]。
1.4 统计学处理
使用SDSS 19.0进行数据处理,数据以![]() 表示,均数的比较采用t检验,率的比较采用χ2检验,P<0.05为差异有统计学意义。
表示,均数的比较采用t检验,率的比较采用χ2检验,P<0.05为差异有统计学意义。
2 结 果
2.1 一般资料比较
两组患者在年龄、性别、术前合并症、腹部手术史、肿瘤位置以及TNM分期等方面差异无统计学意义(P>0.05),见表1。
表1 两组患者的临床资料对比
Tab.1 Comparison of clinical data between the two groups
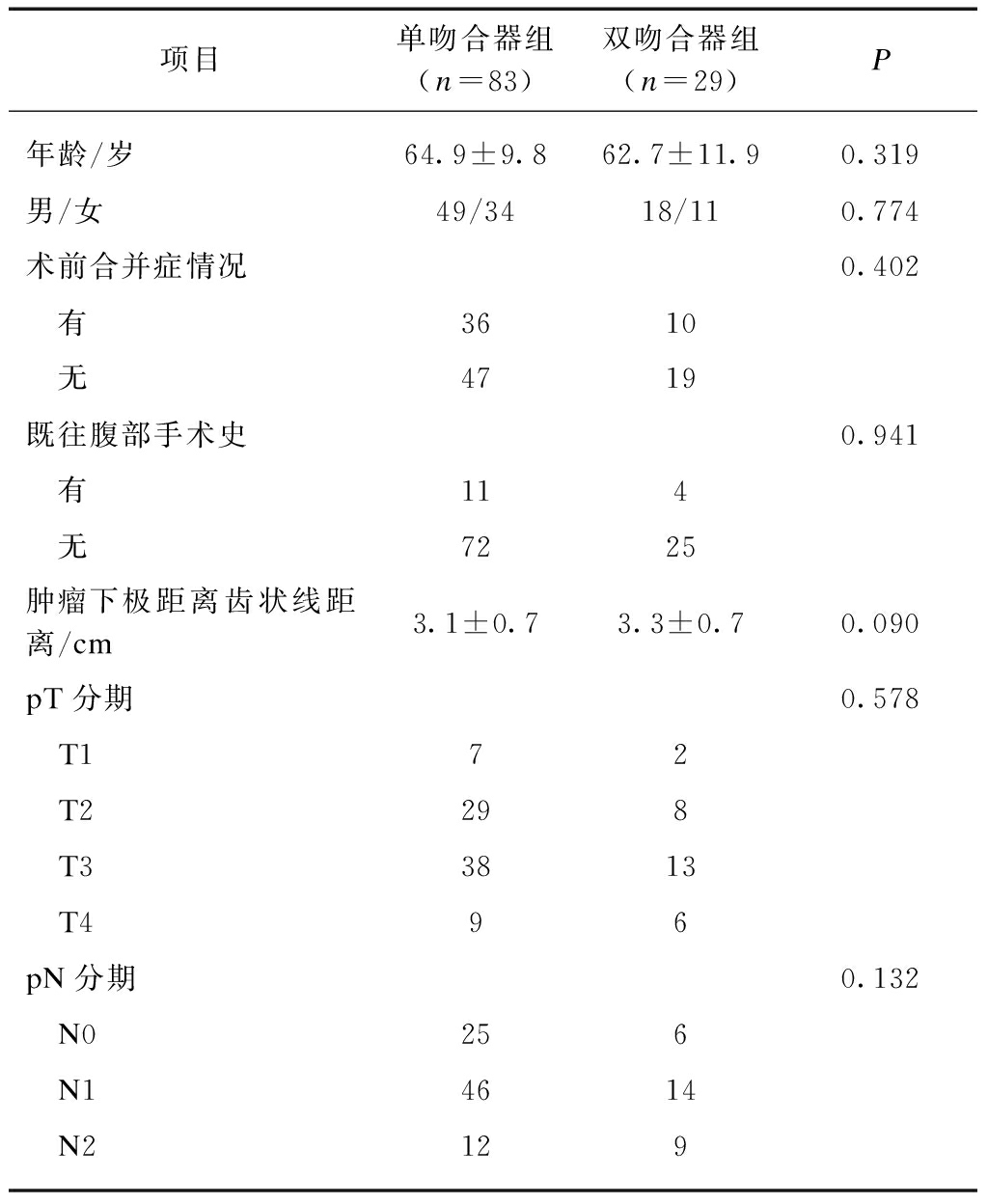
项目单吻合器组(n=83)双吻合器组(n=29)P年龄/岁64.9±9.862.7±11.90.319男/女49/3418/110.774术前合并症情况0.402 有3610 无4719既往腹部手术史0.941 有114 无7225肿瘤下极距离齿状线距离/cm3.1±0.73.3±0.70.090pT分期0.578 T172 T2298 T33813 T496pN分期0.132 N0256 N14614 N2129
2.2 两组患者的手术学比较
单吻合器组和双吻合器组的手术时间、出血量差异无统计学意义(P>0.05)。两组患者初次造口排气时间单吻合器组短于双吻合器组,差异具有统计学意义(P<0.01)。两组术后住院时间单吻合器组短于双吻合器组(P<0.01),两组吻合口瘘发生率差异有显著性(P<0.05),两组肛门Wexner失禁评分显示肛门功能良好率差异无统计学意义(P>0.05),见表2。
2.3 两组患者的肿瘤学比较
单吻合器组和双吻合器组标本下切缘长度差异有统计学意义(P<0.01),肿瘤最长径,术后淋巴结检出数差异无统计学意义(P>0.05),1年DFS差异无统计学意义(P>0.05),见表3。
表2 两组术后的手术学比较
Tab.2 Comparison of the operative outcomes between the two groups
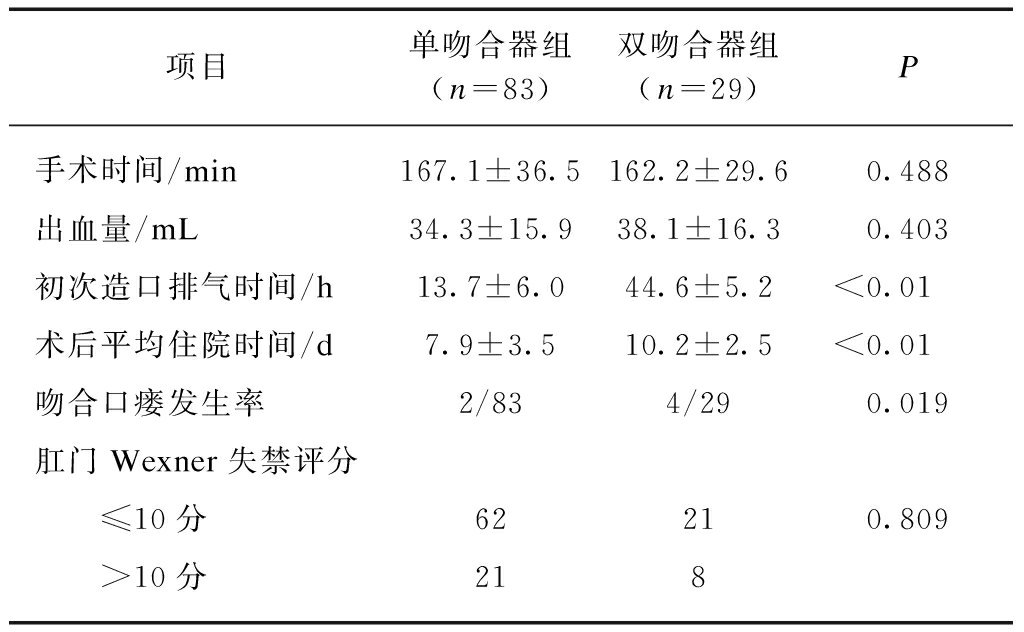
项目单吻合器组(n=83)双吻合器组(n=29)P手术时间/min167.1±36.5162.2±29.60.488出血量/mL34.3±15.938.1±16.30.403初次造口排气时间/h13.7±6.044.6±5.2<0.01术后平均住院时间/d7.9±3.510.2±2.5<0.01吻合口瘘发生率2/834/290.019肛门Wexner失禁评分 ≤10分62210.809 >10分218
表3 两组术后的肿瘤学比较
Tab.3 Comparison of the oncological outcomes between the two groups

项目单吻合器组(n=83)双吻合器组(n=29)P肿瘤下切缘距离/cm1.8±0.31.6±0.2<0.01肿瘤最长径/cm3.6±1.03.3±1.20.324淋巴结检出数12.0±3.012.5±4.00.4641年DFS74(89.2%)25(86.2%)0.669
3 讨 论
随着腹腔镜技术的发展,越来越多的直肠癌采用腹腔镜手术。大量的数据表明,腹腔镜直肠癌根治术可以减少创伤、促进术后恢复并且不影响术后近期和远期疗效。随着对微创理念的进一步深入,经自然腔道取出标本(natural orifice specimen extraction surgery, NOSES)的腹腔镜直肠癌根治术近年来取得迅猛发展,具有创伤更小、恢复更快、不增加并发症的优点[3-4]。
超低位直肠癌保肛手术的关键步骤是直肠残端的处理以及吻合重建的方式。目前腹腔镜直肠癌根治术大多数采取双吻合器法进行吻合,即腹腔内以直线切割闭合器离断直肠远端、近端放置钉砧、最后经肛门以管型吻合器吻合。双吻合器具有许多优点: 易于操作、直肠远端闭合无污染、直肠残端无皱褶和重叠,此外两端肠腔口径不一致时也易于吻合。大量研究表明,双吻合器吻合安全有效,并显著降低吻合口瘘发生率[5-6]。Akiyoshi等[7]回顾性分析363例行腹腔镜前切除术双吻合器法吻合的患者资料,其中吻合口瘘发生率仅为3.6%(13/363),多因素方差分析表明肿瘤位置及是否放置引流是吻合瘘发生的独立预测因素[7]。然而双吻合器法在临床应用中也有一定的局限性: 对于距离齿状线2~3cm的肿瘤或者瘤体较大者,因盆腔空间狭小,难以伸入直线切割闭合器至盆底,或者勉强离断后难以保证下切缘安全距离,部分患者不得不改行Miles手术。传统的单吻合器法也存在不足之处,即2D视野下在狭小的盆底间隙很难满意缝合直肠残端,由此导致吻合口瘘发生率增加。
近年来,国内外对肿瘤下切缘的概念也有了新的认识。Targarona等[8]认为直肠癌仅有向上引流的淋巴结阻塞时才下向扩散,并且约94%的患者向远端扩散<2cm。Bujko等[9]对17个研究进行Meta分析,结果表明切缘<1cm组的复发率仅比切缘>1cm组高出1%。Nelson等[10]、郑民华[11]认为在严格遵守TME操作、保持直肠系膜完整的情况下,齿状线上1cm的T1-T2直肠癌和齿状线上2cm的T3-T4患者进行保肛手术是安全的。以上文献表明,对于肿瘤较小的超低位直肠癌的下切缘距离指标可以更加放宽。因此,结合3D腹腔镜以及NOSES手术的优势,本研究对超低位直肠癌以及瘤体巨大者实施了单吻合器法经直肠取标本手术。该法具有以下优点: 首先,在直视下离断直肠,能更加精准的把握下切缘;其次,3D腹腔镜下直肠残端更容易缝合,吻合更方便,并可有效去除双吻合器法导致的“猫耳征”,从而减少吻合口瘘的发生。再次,标本经直肠取出,没有了腹部辅助切口,术后疼痛感更轻、肠道功能恢复更快。所有病例均行预防性造口,即使少数患者出现吻合口瘘,经过腹腔冲洗等保守治疗均能治愈,且不影响再次还纳手术。本研究表明,与传统双吻合器法手术相比,单吻合器法经肛门取出标本的腹腔镜直肠癌根治术可以促进患者恢复、减少吻合口瘘发生率并具有更长的下切缘长度,而两组在淋巴结检出数、肛门功能评分以及1年无病生存率等方面无显著差异,这表明单吻合器法经肛门取出标本的腹腔镜直肠癌根治术是安全可行的。
本研究为回顾性研究,没有更长期的随访数据,也缺乏对术后肛门功能的深入对比研究,有一定局限性。但单吻合器法经肛门取出标本的腹腔镜直肠癌根治术可作为低位直肠癌保肛的一种选择术式。
[1] MARKS J H, SALEM J F, VALSDOTTIR E B, et al. Quality of life and functional outcome after transanal abdominal transanal proctectomy for low rectal cancer[J]. Dis Colon Rectum, 2017,60(3): 258-265.
[2] RYU Y, AKAGI Y, YAGI M, et al. Fecoflowmetric analysis of anorectal motor function in postoperative anal-preserving surgery patients with low rectal cancer comparison with the wexner score and anorectal manometry[J]. Int Surg, 2015,100(1): 29-37.
[3] 傅传刚,周主青等.中高位直肠癌腹腔镜经直肠标本取出手术的保护措施[J].中华胃肠外科杂志,2017,20(10): 56-60.
[4] 陈春球,陈泓,朱春燕,等.腹腔镜辅助结直肠肿瘤经自然腔道标本取出手术疗效分析[J].同济大学学报(医学版),2019,40(1): 55-60.
[5] MORELLI L, GUADAGNI S, DI FRANCO G, et al. Short-term clinical outcomes of robot-assisted intersphincteric resection and low rectal resection with double-stapling technique for cancer: a case-matched study[J]. Int J Colorectal Dis, 2016,31(3): 737-739.
[6] KURAMOTO M, IKESHIMA S, YAMAMOTO K, et al. The intentional oblique transection double stapling technique in anterior resection for rectal cancer[J]. Surg Today, 2017,47(4): 525-528.
[7] AKIYOSHI T, UENO M, FUKUNAGA Y, et al. Incidence of and risk factors for anastomotic leakage after laparoscopic anterior resection with intracorporeal rectal transection and double-stapling technique anastomosis for rectal cancer[J]. Am J Surg, 2011,202(3): 259-264.
[8] TARGARONA E M, BALAGUÉ C, BERINDOAGUE R, et al. Low section of the rectum during laparoscopic total mesorectal excision using the ContourTM device[J]. Surg Endosc, 2007,21(2): 327-329.
[9] BUJKO K, RUTKOWSKI A, CHANG G J, et al. Is the 1cm rule of distal bowel resection margin in rectal cancer based on clinical evidence? A systematic review[J]. Ann Surg Oncol, 2012,19(3): 801-808.
[10] NELSON H, MACHAIRAS N, GROTHEY A. Evidence in favor of standard surgical treatment for rectal cancer[J]. JAMA Oncol, 2017, 3(7): 885.
[11] 郑民华.腹腔镜低位超低位直肠癌保肛手术方式的选择[J].中华胃肠外科杂志,2007,10(4): 311-313.