清醒纤维支气管镜辅助气管插管通常被作为可预见困难气道的有效气道管理手段,然而纤维支气管镜插管时的主要并发症如鼻出血,喉损伤,喉痉挛,呼吸抑制以及血压升高、心率(heart rate, HR)增快等始终困扰着医生与患者[1]。许多麻醉药物被用来减少清醒纤维支气管镜辅助气管插管时患者的不适反应,包括丙泊酚、右美托咪定、咪达唑仑、哌替啶、瑞芬太尼、芬太尼等[2-3],但这些药物都可能引起患者舌根后坠、呼吸抑制,在清醒纤维支气管镜辅助气管插管时带来程度不一的缺氧[2]。
鼻导管是传统纤维支气管镜辅助气管插管时的供氧手段,临床上也不断在探索其他可提供满意氧供的方法,提高清醒纤维支气管镜辅助气管插管的安全性、舒适度及成功率。本研究通过新型内镜鼻面罩在纤维支气管镜辅助气管插管中的应用,寻找安全、舒适、便捷并易于临床推广的纤维支气管镜辅助气管插管氧供及麻醉方法。
1 资料与方法
1.1 一般资料
选择同济大学附属普陀人民医院2017年7月—2018年7月间拟行纤维支气管镜辅助气管插管的患者60例,ASA Ⅰ~Ⅱ级、年龄18~64岁。排除有气道肿瘤、气道解剖异常、气道损伤、凝血功能障碍、服用抗凝药物、颅底骨折、巨大动脉瘤、急性喉炎、妊娠及哺乳期妇女等患者(由于研究时间跨度不长,我院可预计困难气道病例数不多,本研究并未都选择可预计困难气道)。将入选患者按随机数字表法分为对照组30例: 均采用鼻导管供氧,右美托咪定联合低剂量丙泊酚静脉麻醉;试验组30例: 采用新型内镜鼻面罩供氧,右美托咪定联合低剂量丙泊酚静脉麻醉。本研究经我院伦理委员会批准,患者及家属均签署知情同意书。
1.2 麻醉方法
术前访视时行术前宣教,介绍操作流程、麻醉方法及注意事项,使患者对清醒纤维支气管镜辅助气管插管有一定程度的了解,降低患者担心和恐惧的心理,同时对患者咨询的问题进行详细解答。
两组患者术前禁食6h、禁饮2h[4-5]。插管前30min肌肉内注射阿托品0.5mg,2%利多卡因5ml雾化吸入,利多卡因喉头喷雾剂放入患者舌根部待患者深吸气时喷两下,然后患者坐位仰头下经鼻注入1%利多卡因1~2ml且重复注入3次,最后双侧鼻腔各滴入呋麻滴鼻液2~3滴。连接心电监护连续监测EKG、MAP、HR、SPO2,两组均给予盐酸右美托咪定1μg/kg静脉泵注负荷剂量,15min完成。泵注10min时静脉注入舒芬太尼0.1μg/kg。泵注完毕后盐酸右美托咪定按0.4μg/(kg·h)静脉泵注维持量。两组患者均给予自主呼吸下鼻导管去氮给氧,氧流量设定为6~8L/min[6]。
(1) 对照组在行纤维支气管镜辅助气管插管前缓慢静脉注入丙泊酚1mg/kg,当患者警觉镇静评分(OAA/S评分)≤3分时,开始行纤维支气管镜辅助气管插管。如出现不可控制的呛咳、体动,给予丙泊酚缓慢推注直至患者平稳;如出现舌根后坠,托下颌;如出现呼吸抑制、SPO2持续降低,则退出纤维支气管镜,给予麻醉机螺纹管面罩加压给氧,直至患者呼吸恢复,SPO2正常。在行纤维支气管镜辅助气管插管过程中始终给予患者鼻导管供氧。(2) 试验组在行纤维支气管镜辅助气管插管前缓慢静脉注入丙泊酚1mg/kg,当患者OAA/S评分≤3分时,置入新型内镜鼻面罩口咽通气道端,固定新型内镜鼻面罩后拿掉鼻部检查孔盖帽,将已套入气管导管的纤维支气管镜经新型内镜鼻面罩鼻部检查孔置入,通气端接麻醉机螺纹管供氧,流量3~5L/min,术中如出现呛咳、体动,给予丙泊酚缓慢推注,如有呼吸抑制,手捏麻醉机呼吸皮囊,给予人工辅助呼吸。
两组患者均由同1个麻醉医师完成操作,如HR低于50次/min,给予阿托品;如血压高于或低于基础血压的30%,给予硝酸甘油、阿拉明、麻黄素维持血压稳定。
1.3 新型内镜鼻面罩简介
本研究所使用的新型内镜鼻面罩是一种创新型产品,已获得发明专利授权(专利号: ZL 2012 1 0286504.5),见图1。主要创新点有: (1) 将口咽道气道与鼻面罩融合(旋转卡入)使用,可有效防止舌根后坠引起的呼吸道梗阻;(2) 新型内镜鼻面罩既有口部检查口,又有鼻部检查口,解决了临床上所有经鼻或经口内镜操作的供氧问题;(3) 新型内镜鼻面罩的口部开口压低为水平型,便于内镜前端经口置入,更利于医生的操作。

图1 新型内镜鼻面罩实物图及临床应用
Fig.1 A novel endoscopic nasal mask and its clinical application
1.4 观察指标及麻醉效果评估
1.4.1 观察指标 (1) 两组患者SPO2<90%发生率;(2) 两组患者插管时间;(3) 两组患者在麻醉前(T0)、麻醉后(T1)、纤维支气管镜进入气道即刻(T2)、气管导管送入即刻(T3)、气管插管后5min(T4)各时间点的平均动脉压(mean arterial pressure, MAP)、HR;(4) 两组患者呛咳、躁动、支气管痉挛、术中不良记忆(没有,模糊、清楚)等不良反应发生情况(不良记忆情况通过术后6h随访获得)。
1.4.2 麻醉效果评估 好: 声门开放好,操作过程中无呛咳、体动或轻微呛咳、体动;中: 声门开放尚可,操作过程中患者出现呛咳、体动,但不影响医生操作;差: 声门开放差,操作过程中呛咳、体动剧烈,影响医生操作。
1.5 统计学处理
根据Da Conceicao等[7]的研究,使用内镜面罩行清醒经鼻纤维支气管镜辅助气管插管的患者呼吸抑制发生率为0%;Bourgain等[8]的研究显示,使用鼻导管行清醒经鼻纤维支气管镜辅助气管插管的患者呼吸抑制发生率为12.5%,因此至少需要24例受试者加入试验组,估计受试者流失率为15%,故最终要求试验组受试者为28例。本研究的样本量为试验组30例、对照组30例共60例,符合最低样本量要求。采用SPSS 19.0统计分析软件,计量资料以均![]() 表示,组内比较采用重复测量数据方差分析,组间比较采用t检验。计数资料比较采用χ2检验。P<0.05为差异有统计学意义。
表示,组内比较采用重复测量数据方差分析,组间比较采用t检验。计数资料比较采用χ2检验。P<0.05为差异有统计学意义。
2 结 果
2.1 一般情况比较
两组患者的性别、年龄、BMI、ASA分级等一般情况比较,差异无统计学意义(P>0.05),见表1。
表1 两组患者一般情况比较
Tab.1 The baseline characteristics of the patients

组别n男/女年龄/岁BMI/(kg·m-2)ASA分级(Ⅰ/Ⅱ)对照组3019/1156.2±12.325.3±3.314/16试验组3016/1453.6±13.525.1±3.912/18
2.2 两组患者SPO2<90%发生率比较
试验组SPO2<90%发生率(2/30,6.7%)明显低于对照组(22/30,73.3%),差异有统计学意义(P<0.05)。
2.3 两组患者插管时间比较
两组患者插管时间比较,差异无统计学意义(P>0.05),见表2。
表2 两组患者插管时间比较
Tab.2 Intubation time

组别插管时间≤3min3min<插管时间≤5min插管时间>5min对照组15(50.0%)9(30.0%)6(20.0%)试验组14(46.7%)11(36.6%)5(16.7%)
2.4 两组患者血流动力学变化比较
与麻醉前(T0)相比,两组MAP、HR在T1时点均降低,差异有统计学意义(P<0.05),见表3。
2.5 两组患者不良反应发生率比较
两组不良反应发生率均较低,差异无统计学意义(P>0.05),见表4。
表3 两组患者血流动力学变化比较
Tab.3 Comparison of blood flow dynamics between two groups

组别n指标T0T1T2T3T4对照组30MAP/mmHg88.8±11.679.9±12.1a91.8±12.292.9±11.592.5±13.3HR/(次·min-1)79.8±12.962.1±12.8a80.6±13.982.3±11.679.7±12.4试验组30MAP/mmHg90.3±13.780.8±12.2a93.1±12.594.1±11.292.3±12.6HR/(次·min-1)81.2±12.359.2±14.6a81.1±13.283.1±12.280.8±11.5
与T0比较,aP<0.05;1mmHg=0.133kPa
表4 两组患者不良反应发生率比较
Tab.4 Incidence of adverse effects in two groups
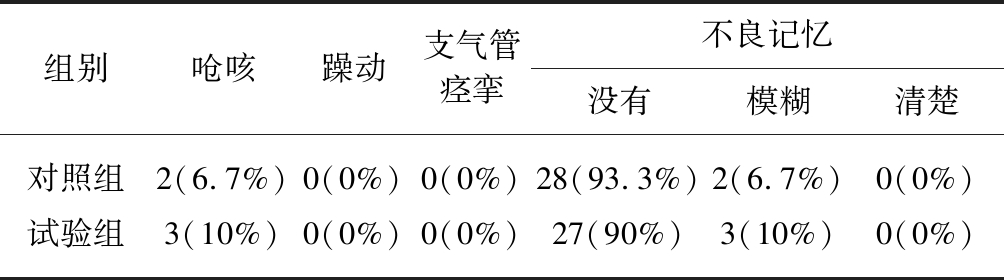
组别呛咳躁动支气管痉挛不良记忆没有模糊清楚对照组2(6.7%)0(0%)0(0%)28(93.3%)2(6.7%)0(0%)试验组3(10%)0(0%)0(0%)27(90%)3(10%)0(0%)
2.6 两组患者麻醉效果评估比较
两组麻醉效果均较好,差异无统计学意义(P>0.05),见表5。
表5 两组患者麻醉效果评估比较
Tab.5 Anesthetic efficacy in two groups

组别好中差对照组28(93.3%)2(6.7%)0(0%)试验组29(96.7%)1(3.3%)0(0%)
3 讨 论
纤维支气管镜辅助气管插管是一种安全有效的建立人工气道的方法,广泛应用于可预见的困难气道。但以往仅给予气道表面麻醉就行纤维支气管镜辅助气管插管容易诱发机体出现呛咳、气道痉挛、憋气等现象,引起血压增高、心率变快、低氧血症等一系列应激生理反应,使用丙泊酚、咪达唑仑等药物进行的静脉麻醉,能有效避免上述气道表面麻醉的不良反应[9],但该类药易引起患者舌根后坠、呼吸抑制、血氧饱和度下降[10]。
本研究联合使用了右美托咪定、丙泊酚、舒芬太尼等,以期为纤维支气管镜辅助气管插管提供一种麻醉效果良好,且对患者影响较小的静脉麻醉药物使用组合。联合用药能够扬长避短,充分发挥各种药物效能,而减少各类药物的副作用。本研究中,两组患者在血流动力学变化上与麻醉前(T0)相比都较为平稳,且两组间差异不明显,与两组患者都联合使用了右美托咪定、丙泊酚、舒芬太尼等多种麻醉镇静、镇痛药有关。然而大多数静脉镇静药、阿片类镇痛药可导致患者舌根后坠、呼吸抑制,本研究中使用的丙泊酚及舒芬太尼都具有剂量依赖性呼吸抑制[11]。Arcangeli等[12]的研究表明,联合应用右美托咪定可在达到相同效果的同时减少丙泊酚和阿片类药物的用量,本研究就使用了低剂量的丙泊酚和舒芬太尼。Koroglu等[13]研究显示,右美托咪定提供镇静的同时,并无显著的呼吸抑制作用,患者均未出现氧分压降低或CO2滞留。右美托咪定联合使用小剂量丙泊酚和舒芬太尼,在保证纤维支气管镜辅助气管插管麻醉效果的同时减少了呼吸抑制的发生,但患者还是可能有舌根后坠,气道梗阻的情况出现。因此研究中对照组SPO2<90%发生率为73.3%,且对照组中SPO2的变化与操作时间密切相关,随着操作时间的延长出现SPO2降低的概率及严重程度逐渐增大,对照组中SPO2<90%都出现在由于纤维支气管镜辅助气管插管不顺利而导致操作时间过长的病例中,这就需要麻醉医生及时托下颌维持气道通畅甚至退出纤维支气管镜行人工辅助通气。而试验组由于应用了新型内镜鼻面罩,有效解决了纤维支气管镜辅助气管插管静脉麻醉中的缺氧问题。首先面罩有聚氧功能,能使患者吸入比鼻导管供氧更高浓度的氧气,其次配套口咽通气道能有效防止舌根后坠,因此试验组SPO2<90%发生率仅为6.7%,明显低于对照组。配套口咽通气道置入后与鼻面罩旋卡联合,用四头带将鼻面罩固定于患者面部,经新型内镜鼻面罩鼻部检查孔置入纤维支气管镜,后部螺纹管接麻醉机螺纹管供氧,纤维支气管镜进入声门后将事先套于纤维支气管镜上的气管导管送入气管,取下气管导管上端的连接头移除新型内镜鼻面罩后再装上连接头连接麻醉机。由于新型内镜鼻面罩的口咽通气道无法通过气管导管,所以纤维支气管镜辅助气管插管只能通过新型内镜鼻面罩鼻部检查口进行。
应用新型内镜鼻面罩,患者不但供氧充分,且不易出现舌根后坠,即便发生呼吸抑制,也可通过面罩后部的螺纹管接麻醉机控制呼吸,所以不论操作时间多长,都无需托下颌维持气道通畅或退出纤维支气管镜行人工辅助通气。如果有初学者要行纤维支气管镜辅助气管插管或操作不顺利时,新型内镜鼻面罩将是气道维护的理想选择。研究显示两组患者插管时间比较无显著差异,与操作由同1名麻醉医生完成有关,同时也说明了新型内镜鼻面罩并不能缩短纤维支气管镜辅助气管插管的操作时间,而是在操作时可以保障气道通畅、供氧充分。
综上所述,采用鼻导管供氧右美托咪定联合低剂量丙泊酚静脉麻醉与采用新型内镜鼻面罩供氧右美托咪定联合低剂量丙泊酚静脉麻醉,均能安全有效地用于纤维支气管镜辅助气管插管,且患者血流动力学平稳,不良反应少。新型内镜鼻面罩供氧下右美托咪定联合低剂量丙泊酚静脉麻醉气道通畅度及安全性更高,呼吸管理更方便,操作过程中SPO2<90%发生率低,可有效防止静脉麻醉所引起的舌根后坠,保障呼吸道通畅,且供氧充分便捷,值得在纤维支气管镜辅助气管插管中推广应用,尤其是在初学者中或操作不顺利时。
[1] COLLINS S R, BLANK R S. Fiberoptic intubation: an overview and update[J]. Respir Care, 2014,59(6): 865-878; discussion 878-80.
[2] LI C W, LI Y D, TIAN H T, et al. Dexmedetomidine-midazolam versus sufentanil-midazolam for awake fiberoptic nasotracheal intubation: a randomized double-blind study[J]. Chin Med J, 2015,128(23): 3143-3148.
[3] HU R, LIU J X, JIANG H. Dexmedetomidine versus remifentanil sedation during awake fiberoptic nasotracheal intubation: a double-blinded randomized controlled trial[J]. J Anesth, 2013,27(2): 211-217.
[4] AMERICAN SOCIETY OF ANESTHESIOLOGISTS COMMITTEE. Practice guidelines for preoperative fasting and the use of pharmacologic agents to reduce the risk of pulmonary aspiration: application to healthy patients undergoing elective procedures: an updated report by the American Society of Anesthesiologists Committee on Standards and Practice Parameters[J]. Anesthesiology, 2011,114(3): 495-511.
[5] 纪淑敏,王清秀.右美托咪定减少术后恶心呕吐的研究进展[J].同济大学学报(医学版),2018,39(1): 129-132.
[6] 中华医学会麻醉学分会.2014版中国麻醉学指南与专家共识[M].北京: 人民卫生出版社,2014.
[7] DA CONCEIÇAO M, FAVIER J C, BIDALLIER I, et al. Fiber-optic intubation with non-invasive ventilation with an endoscopic facial mask[J]. Ann Fr Anesth Reanim, 2002,21(4): 256-262.
[8] BOURGAIN J L, BILLARD V, CROS A M. Pressure support ventilation during fibreoptic intubation under propofol anaesthesia[J]. Br J Anaesth, 2007,98(1): 136-140.
[9] 陈学信,周宏恩.全麻下25例无痛纤支镜检查临床体会[J].中国医疗前沿(上半月),2010,5(13): 41-41.
[10] 陈璞莹,苏向红,王桂兰,等.纤支镜无痛检查技术临床研究[J].中国药房,2010,21(10): 907-909.
[11] 戴体俊.麻醉药理学[M].北京: 人民卫生出版社,2014.
[12] ARCANGELI A, D′AL C, GASPARI R. Dexmedetomidine use in general anaesthesia[J]. Curr Drug Targets, 2009,10(8): 687-695.
C, GASPARI R. Dexmedetomidine use in general anaesthesia[J]. Curr Drug Targets, 2009,10(8): 687-695.
[13] KOROGLU A, TEKSAN H, SAGIR O, et al. A comparison of the sedative, hemodynamic, and respiratory effects of dexmedetomidine and propofol in children undergoing magnetic resonance imaging[J]. Anesth Analg, 2006,103(1): 63-67.