女性盆底功能障碍性疾病(female pelvic floor dysfunction, FPFD)是指女性盆底支持结构缺陷、损伤及功能障碍造成的疾病,主要表现是压力性尿失禁(stress urinary incontinence, SUI)、盆腔器官脱垂(pelvic organ prolapse, POP)和女性性功能障碍(female sexual dysfunction, FSD)。盆底功能障碍性疾病(pelvic floor dysfunction, PFD)严重影响女性患者的生活质量,其中SUI是最常见临床症状。盆底肌力反映了盆底组织的功能状态,与SUI和POP等疾病的发生密切相关,可作为检测盆底功能损伤的良好指标[1]。
本研究采用加拿大LABORIE公司生产的UROSTYM生物反馈电刺激仪,对同一研究对象分别用阴道压力探头测量阴道压力及用阴道肌电探头测量阴道表面肌电信号,明确两者间的相关性。并探讨用阴道压力测定替代阴道表面肌电信号评估产后盆底功能的可行性,为产后盆底功能障碍性疾病的筛查提供新方法和理论依据。
1 资料与方法
1.1 一般资料
选择2016年7月1日—2018年2月1日,在上海交通大学附属第六人民医院妇产科和浙江省余姚市人民医院妇产科产前检查、足月分娩,并在产后6~8周来院复查的产妇1865例,根据有无尿失禁症状,分为SUI组(n=365)和非SUI组(n=1500)。纳入标准: (1) 年龄20~35岁;(2) 足月分娩健康新生儿;(3) 新生儿体质量为2500~4000g;(4) 无其他系统合并症,如高血压、糖尿病、心肝肾脏疾病、血液病、呼吸系统疾病等;无妊娠并发症,如妊高征、妊娠期糖尿病、妊娠期胆汁淤积症等;(5) 恶露已干净,无阴道及盆腔炎症;(6) 无慢性咳嗽、长期便秘;(7) 既往无盆腔手术史。另选取年龄在20~35岁、已婚未生育、无PFD症状来院体检的女性健康志愿者200例为对照组(未育组)。
1.2 研究方法
1.2.1 问卷调查 所有产妇于产后6~8周随访时,告知研究目的,取得知情同意。由专人行妇科检查并填写一般情况问卷,包含以下内容。(1) 年龄;(2) 身高(cm);(3) 体质量(kg);(4) 孕产次;(5) 既往及本次分娩情况: 分娩日期、分娩方式、是否阴道助产(产钳、胎头吸引术等);(6) 妊娠并发症以及既往其他合并症病史(高血压、糖尿病、心肝肾脏疾病、血液病、呼吸系统疾病等);(7) 既往盆腔手术史;(8) 孕前及产后有关泌尿、生殖、消化道症状如排尿、排便情况及症状的演变及治疗。
1.2.2 阴道压力及盆底肌力检测 采用UROSTYM生物反馈电刺激仪(Laborie公司),对同一患者分别用阴道压力探头测量阴道动态压力,用阴道肌电探头测量阴道表面肌电信号值。首先将阴道压力探头放入阴道,测量阴道压力值(cmH2O,1cm H2O=98Pa)。患者全身放松不做任何动作,为静息段,测量安静状态下的阴道压力基线值;患者用最大力量快速收缩会阴(提肛动作),然后快速放松,一个过程1s左右,间隔2s,连续5次,测定阴道压力的最大值(压力Ⅱ),评估盆底快反应肌群(Ⅱ类肌纤维)的功能;患者用最大力量收紧会阴,同时保持5s时间,记录阴道压力(压力Ⅰ),了解盆底肌群的收缩持续性,评估盆底慢反应肌群(Ⅰ类肌纤维)的功能。重复上述动作共5次,记录两种动作状态时的阴道压力值。休息20min后再将阴道肌电探头放入阴道,重复上述动作,收集不同动作状态下的阴道表面肌电信号值(分别简称: 肌力Ⅱ和肌力Ⅰ)。
1.3 统计学处理
采用SPSS21.0对数据进行统计学分析。对于分类变量采用χ2检验比较;对于连续性变量,符合正态分布的使用独立样本t检验比较;不符合正态分布的,使用非参数秩和检验比较。两连续性变量的相关分析,符合正态分布的使用Pearson相关性分析,不符合正态分布的使用Spearman相关性分析。采用受试者工作特征曲线(receiver operating characteristic curve, ROC),以尿失禁症状作为金标准,分析各指标对诊断产妇SUI的灵敏度、特异度和约登指数,以评价各指标的诊断价值,本研究为双侧概率检验。P<0.05为差异有统计学意义。
2 结 果
2.1 产后女性和正常未育女性一般资料的比较
产后女性和正常未育女性的年龄、身高差异无统计学意义(P>0.05);产后女性的体质量显著高于正常未育女性(P<0.05)。SUI组和非SUI组产妇的年龄、身高、体质量、分娩孕周、分娩方式、新生儿出生体质量差异均无统计学意义(P>0.05),见表1。
表1 产妇组(SUI组与非SUI组)和正常未育女性组一般资料比较
Tab.1 Comparison of general data between postpartum women(SUI group and Non-SUI group) and nulliparous women
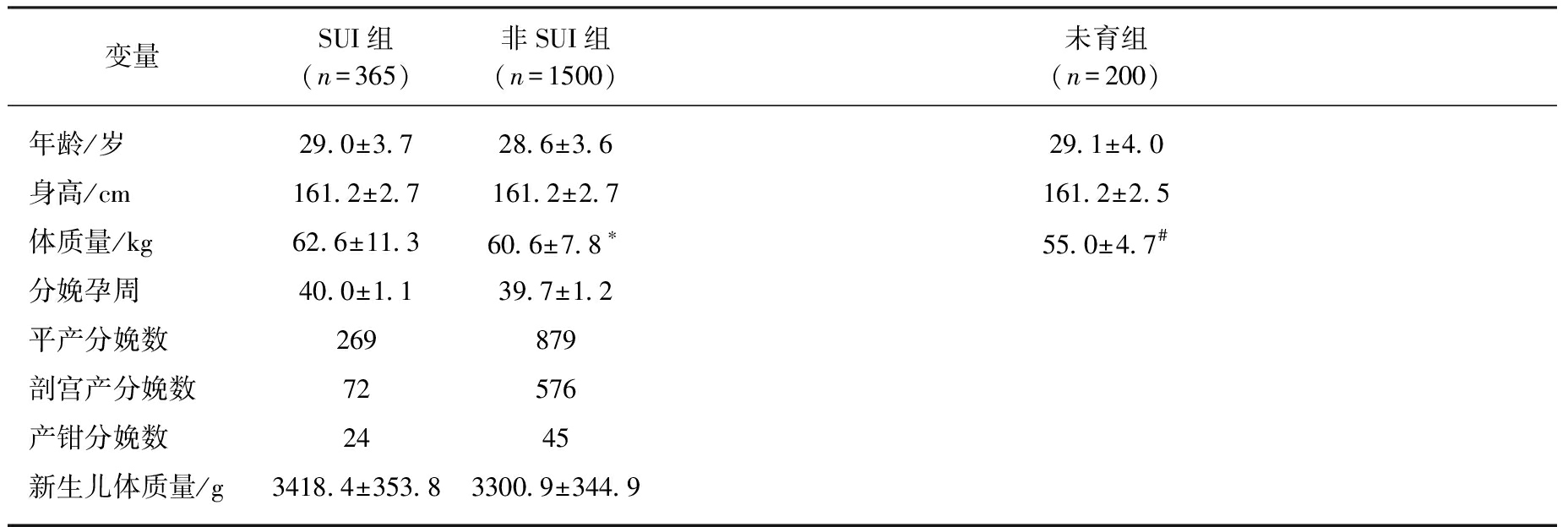
变量SUI组(n=365)非SUI组(n=1500)未育组(n=200)年龄/岁29.0±3.728.6±3.629.1±4.0身高/cm161.2±2.7161.2±2.7161.2±2.5体质量/kg62.6±11.360.6±7.8∗55.0±4.7#分娩孕周40.0±1.139.7±1.2平产分娩数269879剖宫产分娩数72576产钳分娩数2445新生儿体质量/g3418.4±353.83300.9±344.9
与SUI组相比,*P>0.05;与产后两组相比,#P<0.05
2.2 产后女性和正常未育女性阴道压力值和阴道表面肌电值的比较
产妇组的压力Ⅰ、压力Ⅱ、肌电Ⅰ、肌电Ⅱ均显著低于未育组(P<0.05),见表2。
表2 产妇组和正常未育组盆底检测指标比较
Tab.2 Comparison of pelvic floor parameter betweenpostpartum women and nulliparous women

变量产妇组(n=1865)未育组(n=200)tP压力Ⅱ/cmH2O35.1±10.248.4±7.123.8<0.001压力Ⅰ/cmH2O21.7±8.932.5±4.827.2<0.001肌电Ⅱ/μV55.0±11.270.3±9.621.1<0.001肌电Ⅰ/μV35.9±10.550.1±8.222.4<0.001
1cm H2O=98Pa
2.3 SUI女性与非SUI女性阴道压力值和阴道表面肌电值的比较
SUI组的压力Ⅰ、压力Ⅱ、肌电Ⅰ、肌电Ⅱ均显著低于非SUI组(P<0.05),见表3。
表3 产妇组中SUI和非SUI女性盆底检测指标的比较
Tab.3 Comparison of pelvic floor parameter between SUI and Non-SUI women in postpartum women

变量SUI组(n=365)非SUI组(n=1500)tP压力Ⅱ/cmH2O23.2±7.338.1±8.633.4<0.001压力Ⅰ/cmH2O12.5±6.723.9±7.928.2<0.001肌电Ⅱ/μV40.9±7.658.4±9.137.8<0.001肌电Ⅰ/μV23.2±7.138.9±8.736.2<0.001
1cm H2O=98Pa
2.4 不同分娩方式的阴道压力值和阴道表面肌电值的比较
分娩方式不同,压力值及肌电值差异均有统计学意义。产钳组的压力、肌电值明显低于平产组和剖宫产组(P<0.05),见表4。
表4 不同分娩方式的阴道压力值和阴道表面肌电值的比较
Tab.4 Comparison of vaginal pressure and vaginal surface electromyogram value in different delivery modes

变量平产(n=1148)剖宫产(n=648)产钳(n=69)FP压力Ⅱ/cmH2O35.3±10.036.1±10.123.5±7.650.3<0.01压力Ⅰ/cmH2O22.1±8.722.0±9.011.8±5.246.4<0.01肌电Ⅱ/μV55.3±10.956.2±10.739.9±8.171.5<0.01肌电Ⅰ/μV36.1±10.536.8±10.022.9±6.158.5<0.01
1cm H2O=98Pa
2.5 阴道压力测定和阴道表面肌电信号测定的相关分析
所有研究人群中阴道压力测定值和阴道表面肌电信号测定值之间存在强相关性。其中,快纤维(Ⅱ类肌纤维)收缩期两者的相关系数r1=0.94,慢纤维(Ⅰ类肌纤维)收缩期r2=0.87,两者差异均有统计学意义(P<0.001),见表5。
2.6 阴道压力测定和阴道表面肌电测定对于预测SUI的效果比较
以SUI临床症状为金标准,分别绘制阴道压力测定和阴道表面肌电测定的ROC曲线。根据ROC曲线下的面积(AUC)和约登指数(Youden’s index)可知,阴道压力及阴道表面肌电测定对SUI均有较好的预测能力,见表6、图1。
表5 研究人群中阴道压力值和阴道表面肌值的相关分析
Tab.5 Correlation analysis of vaginal pressure and vaginal surface electromyogram value [r(P)]

变量压力Ⅱ压力Ⅰ肌电Ⅱ肌电Ⅰ压力Ⅱ1压力Ⅰ0.88(<0.001)1肌电Ⅱ0.94(<0.001)0.63(<0.001)1肌电Ⅰ0.72(<0.001)0.87(<0.001)0.81(<0.001)1
表6 阴道压力测定和盆底肌电测定预测SUI的效果比较
Tab.6 Value of vaginal pressure and pelvic floor electromyogram in predicting SUI
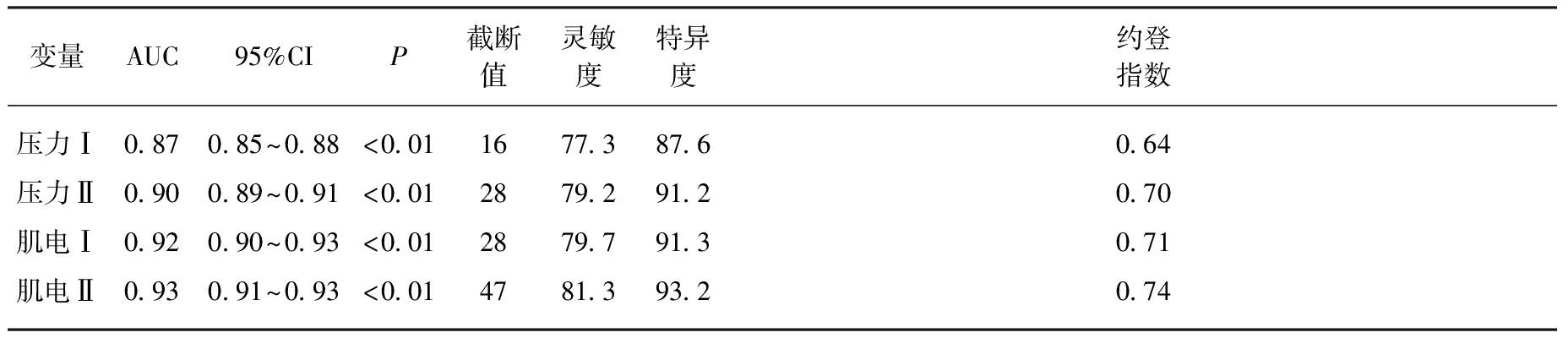
变量AUC95%CIP截断值灵敏度特异度约登指数压力Ⅰ0.870.85~0.88<0.011677.387.60.64压力Ⅱ0.900.89~0.91<0.012879.291.20.70肌电Ⅰ0.920.90~0.93<0.012879.791.30.71肌电Ⅱ0.930.91~0.93<0.014781.393.20.74

图1 阴道压力测定和阴道表面肌电测定
预测SUI的ROC曲线
Fig.1 ROC of SUI prediction by vaginal pressure
and vaginal surface electromyogram
1cm H2O=98Pa
3 讨 论
PFD是中老年女性的常见病,其发生的主要原因是妊娠和分娩造成的盆底支持结构损伤[2]。朱兰等[3]对北京地区成年女性尿失禁的流行病学研究显示,SUI患病率为22.9%(1197/5221)。美国对 7924例非孕期女性调查显示盆底功能障碍的发病率为25%,其中包括17.1%的尿失禁[4]。女性的盆底组织一旦受到损伤,支持结构松弛,会使得膀胱颈尿道后角消失,增加了尿道的倾斜度,使尿道缩短,因此当咳嗽、打喷嚏、弯腰等情况促使腹压增加时,压力大多只能传递给膀胱,而传递到尿道的压力很低,最终导致膀胱内的压力明显大于尿道内压力从而发生尿失禁[5]。经阴道分娩时,女性盆底的组织受到牵拉后明显变得松弛,盆底的神经被损伤,盆底肌收缩力减弱而失去了原本良好的支撑作用,对盆底器官的支持作用明显减少,再加上胎头下降及不断增加的宫缩的压力,盆底会受到创伤,因此通常会伴随有SUI的出现[6]。赵玉娇等[7]通过MRI观察经阴道分娩后出现SUI的妇女,发现其尿道轴出现旋转、尿道的长度缩短、并且位置减低,提示产后SUI患者出现了尿道的高活动性以及括约肌功能的障碍。这表明产后SUI患者的盆底组织结构发生了改变: 肛提肌的性能受到影响并明显减低,膀胱颈不能完全关闭,尿道的活动性增加,同时伴有尿道内口扩约张力减低,尿膀胱漏斗出现比例增加显著。Dietz等[8]指出,10%~30%的女性经阴道分娩导致提肛肌撕脱,与日后盆底功能障碍有关。陈武荣[9]认为,PFD患者常有盆底肌肉的松弛、肌力的下降以及阴道压力的改变等,继而出现排尿、行走、性生活困扰等问题,甚至影响患者家庭的和谐与稳定。
盆底肌肉的张力在维持盆底支持功能中发挥重要作用,盆底肌肉张力减退、强度下降是盆底功能障碍性疾病发生的主要病因[10]。有文献[11]报道: PFD症状的严重程度跟随着肛提肌损伤程度的加重而加重,因此若能恢复肛提肌的功能,那么PFD的症状或许能得到相应的改良。分娩后女性的盆底肌力均显著减弱[12]。盆底肌肉训练(pelvic floor muscle exercise, PFME)又称为Kegel运动,可以增强盆底肌力,减少了盆腔器官脱垂、尿失禁等盆底功能障碍性疾病的发生。盆底康复是防治盆底功能障碍疾病首选一线措施,这一观念已被业界认可,因此处于自然康复过程的产后妇女接受专业指导的盆底康复措施是防治盆底功能障碍疾病重要且关键环节[13]。对产后42d的女性常规进行盆底肌力评估和盆底肌肉训练,可早期发现盆底肌力异常的产妇,提供个性化的盆底肌肉训练方案,达到防治PFD的目的。
目前用于盆底肌力的检测方法有阴道指诊、阴道压力仪、阴道肌电图、盆底核磁共振等,但尚未有统一的标准。文献[14]报道,盆底肌表面肌电值可以在一定程度上反映盆底肌肉的功能。因此,大多学者采用盆底生物反馈仪采集阴道表面肌电信号进行盆底肌力评估,观察肌肉收缩时的生理变化,间接评定盆底肌力以及肌肉的疲劳程度。但是阴道肌电信号相对不稳定,易受多种因素影响: (1) 测试局部的组织特性,如皮肤及皮下组织的厚度、温度、生理变化如肌肉震颤等;(2) 串扰,既有相邻肌肉组织对测试部位肌电信号的串扰,也有可能来自其他设备的信号干扰;(3) 阴道测试电极放置位置、深度的不同也会影响测试的结果。相比之下,阴道压力检测可代表阴道周围肌群收缩的合力,具有无创、简便、数据直观、性能稳定的优点。
本研究旨在比较阴道压力测定和盆底肌电测定用于评估盆底功能的一致性,并比较两者对SUI的预测效果。研究结果表明: 阴道压力测定值和阴道表面肌电信号测定值之间存在着强相关性。两者的快纤维(Ⅱ类肌纤维)和慢纤维(Ⅰ类肌纤维)收缩期均有相关性(P<0.001),因此,阴道压力测定值和阴道肌电测定值有较强的一致性。同时产后6~8周,女性的阴道压力值和阴道表面肌电值均低于正常未育女性(P<0.01);有产后SUI女性的阴道压力值、肌电值均显著低于非SUI女性(P<0.01)。不同分娩方式(平产、剖宫产、产钳)的阴道压力、阴道表面肌电值差异也有统计学意义(P<0.01),产钳分娩组的阴道压力和阴道表面肌电值均明显低于其余两组。因此,产后早期行PFME是必要的,尤其是有尿失禁症状的女性,其阴道压力和盆底肌力均下降,需通过加强盆底肌肉的训练,改善尿失禁症状。根据本研究以SUI为金标准的ROC曲线分析,阴道压力值快纤维(Ⅱ类肌纤维)AUC为0.90,慢纤维(Ⅰ类肌纤维)AUC为0.87;盆底肌电值快纤维(Ⅱ类肌纤维)AUC为0.93,慢纤维(I类肌纤维)AUC为0.92,表明两种检测方法对SUI均有较好的预测性。同时,无论是阴道压力检测还是阴道表面肌电检测,其快收缩肌状态的约登指数均高于慢收缩肌状态,说明快收缩肌在控尿机制中发挥更重要的作用。阴道压力和盆底肌电值下降均与产后SUI的发生相关。
总之,阴道压力测定和阴道表面肌电检测是盆底功能筛查的重要手段,产后女性阴道压力和盆底肌力均较正常未育女性下降,尤以产后尿失禁女性为甚。因此,常规的产后盆底功能筛查和盆底肌肉训练非常必要。阴道压力检测和盆底肌电检测结果具有一致性,均可用于产后盆底功能筛查。阴道压力可反映盆底肌群的合力,其检测时不需要特殊的电极耗材,能方便地用于产后盆底功能的筛查,是一种值得推荐的盆底功能初步筛查方法。
[1] 李旭红,邓丽明,向亚利,等.阴道动态压力与盆底功能障碍的相关性研究[J].医学研究杂志,2015,44(12): 59-62.
[2] 谢幸,苟文丽.妇产科学[M].8版.北京: 人民卫生出版社,2013: 284-288.
[3] 朱兰,郎景和,王宏,等.北京地区成年女性尿失禁的流行病学研究[J].中华医学杂志,2006,86(11): 728-731.
[4] WU J M, VAUGHAN C P, GOODE P S, et al. Prevalence and trends of symptomatic pelvic floor disorders in U.S. women[J]. Obstet Gynecol, 2014, 123(1): 141-148.
[5] 杨晓云,周围,童晓文,等.下尿路三维模型在压力性尿失禁诊治中的应用[J].同济大学学报(医学版),2017,38(3): 76-80.
[6] 余霞娟,罗丹,陈玲,等.既往分娩方式对孕期压力性尿失禁的影响分析[J].山东医药,2018,58(06): 84-87.
[7] 赵玉娇,高光峰,崔璨,等.经阴道分娩后压力性尿失禁产妇盆底结构改变的MRI研究[J].国际医学放射学志,2018,(1): 17-21.
[8] DIETZ H P, SHEK K L, CHANTARASORN V, et al. Do women notice the effect of childbirth-related pelvic floor trauma?[J]. Aust N Z J Obstet Gynaecol, 2012, 52(3): 277-281.
[9] 陈武荣.产后盆底肌康复治疗对女性的重要性[J].临床医药文献电子杂志,2014,1(2): 5-6.
[10] 陈锐娥,周幸知,丁淼,等.盆底功能障碍性疾病基础研究进展[J].国际妇产科学杂志,2017,44(5): 589-593.
[11] 谢伟,孙峰.肛提肌损伤与盆底功能障碍性疾病关系研究[J].局解手术学杂志,2016,25(07): 534-537.
[12] HILDE G, ST☞R-JENSEN J, SIAFARIKAS F, et al. Impact of childbirth and mode of delivery on vaginal resting pressure and on pelvic floor muscle strength and endurance[J]. Am J Obstet Gynecol, 2013,208(1): 50.e1-7.
[13] 马乐,刘娟,李环,等.产后盆底康复流程第一部分——产后盆底康复意义及基本原则[J].中国实用妇科与产科杂志,2015,31(4): 314-321.
[14] SANGSAWANG B. Risk factors for the development of stress urinary incontinence during pregnancy in primigravidae: a review of the literature[J]. Eur J Obstet Gynecol Reprod Biol, 2014,178: 27-34.