盆底功能障碍性疾病(female pelvic floor dysfunction, FPFD),主要是指女性盆底结构发生病理性改变或损伤引起的功能障碍,多与盆底支持结构的薄弱有关[1],易发于中老年女性,世界平均发病率约为40%[2]。FPFD对患者的生活质量影响较大,部分严重FPFD患者需要采用盆底重建手术的治疗方式以恢复和改善盆底的解剖结构和功能。中重度FPFD传统的治疗方式多是将局部薄弱的组织反复加固,无法形成有效的腹压对抗,因此术后复发率较高,再次手术率为20%~40%[3-4]。随着现代盆底学理论的发展、手术器械及修补材料的改进与应用,盆底重建术(reconstructive pelvic surgery, RPS)已成为一种被优先采用治疗FPFD的方式[5]。与此同时,与网片相关的术后并发症等问题逐渐受到广大学者的重视[6]。美国食品与药品管理局(Food and Drug Administration, FDA)在2008年及2012年7月两次提出了与经阴道使用网片(transvaginal placement of surgical mesh, TVM)副作用有关的安全警示[6]。2012年8月,美国强生公司宣布prolift全盆腔、前盆腔及后盆腔修补系统在全球退市,在国内外引起了极大反响和广泛关注。如何正确认识FDA的警示,如何改进手术方式、减少严重盆腔器官脱垂患者术后复发及相关并发症等问题成为值得广大妇科医生思考的问题。本研究回顾性分析2007年1月—2018年1月因盆底功能障碍性疾病在同济大学附属同济医院妇产科行盆底网片重建术的患者在术后远期疗效、生活困扰、术后复发和性生活质量改变等方面的结果,进而探讨人工合成网片的使用在盆底重建术中的有效性和必要性等。
1 资料和方法
1.1 一般资料
研究对象为在同济大学附属同济医院妇产科行盆底网片重建术的FPFD患者,随访时间自入院手术至不少于术后36个月。患者入组时间为2007年1月—2015年1月,随访至2018年1月,共计453例。因调查前后时间跨度大于3年,118例患者由于死亡或变更联系方式等失访,实际持续随访的患者共计335例,均为自入院手术持续随访36个月。本研究根据2013年5月世界卫生组织(World Health Organization, WHO)提出的新年龄分段分为3组: 中青年组(<59岁)、老年A组(60~74岁)和老年B组(≥75岁)。并对患者基本情况、盆底功能障碍类型、合并症等进行统计。
1.2 手术方法
术前常规检查排除手术禁忌证,术前晚进行禁食、清肠、灌肠等肠道准备,预防性给予头孢硫脒静滴使用并进行阴道冲洗或擦洗。术中采用连续硬膜外麻醉或全身麻醉方式。手术主要包括全盆腔网片悬吊术、前盆腔网片悬吊术和后盆腔网片悬吊术[7-8],盆底重建术材料为聚丙烯网片(商品名“普里林”PROLENE®聚丙烯吊带,爱惜康公司)。术后常规补液1000~1500mL及使用头孢硫脒静脉滴注2d(2次/d,每次2g),留置导尿管,根据术后排尿情况及残余尿情况调整尿管留置时间。
1.3 远期疗效随访
患者术后手术成功的客观标准采用国际尿控协会制定的评估量表《盆腔器官脱垂评定量表(POP-Q)》分期标准评定。如果≤Ⅰ期为成功,如>Ⅰ期为手术失败。患者入院及手术后36个月安排专人随访,随访内容包括但不限于一下内容。(1) 患者术后自觉症状;(2) 询问: 包括盆腔下坠感、腰酸腰痛、下肢不适、阴道不适、性生活改变状况、阴道分泌物、阴道脱出物、小便和大便状况等;(3) 检查: 有无感染,网片对盆腔是否有侵蚀,盆腔内是否有脏器脱出等;(4) 填写《盆底困扰量表简表》(pelvic floor distress inventory short form, PFDI-20)。
1.4 术后生活困扰及性生活评估
患者术后随访采用问卷调查分析法。要求患者填写PFDI-20和性生活质量(sexual quality of life female, SQOL-F)问卷。PFDI-20由3个分量表组成,包括20个POP症状问题。3个分量表分别是:盆腔器官脱垂困扰量表(POPDI-6量表)、结直肠肛门困扰量表(CRADI-8量表)和排尿困扰量表(UDI-6量表)。评分标准:无症状0分,有症状但对生活质量无影响1分,轻度影响2分,中度影响3分,重度影响4分,分值越高表示症状越重。问卷调查由专人(非手术人员)实施。随访对象在无压力及诱导性语言前提下根据自己情况据实填写。对于部分因高龄或视力障碍等问题而无法独立完成问卷者由随访人员协助随访对象完成。
1.5 统计学处理
随访结果由专人录入数据库、复核,确保数据的可靠性。用Excel进行统计分析。计量资料以![]() 表示,采用双尾检验、异方差t检验;样本率用百分比(%)表示,采用χ2检验。P<0.05为差异有统计学意义。
表示,采用双尾检验、异方差t检验;样本率用百分比(%)表示,采用χ2检验。P<0.05为差异有统计学意义。
2 结 果
2.1 研究对象一般情况统计
B组老年组患者年龄较大,死亡人数较另2组高,其失访比例较高。随访对象年龄31~85岁,主要分布于50~79岁。各组研究对象间体质量差异无统计学意义(P>0.05),平均体质量(59.15±8.09) kg,见表1。
表1 研究对象一般情况
Tab.1 General information of three groups

组别n百分比年龄/岁体质量/kg中青年组9227.46%51.23±8.1259.61±4.9老年A组13740.90%67.19±4.9560.78±6.19老年B组10631.64%79.13±2.3956.23±5.11合计335100.00%64.10±14.0158.34±8.09
FPFD患者合并泌尿道的一些症状表现为压力性尿失禁、混合性尿失禁或急迫性尿失禁。本研究中FPFD患者合并泌尿系统合并症类型统计见表2。术前合并有压力性尿失禁的患者,一般术中同时行改良经阴道无张力尿道中段悬吊术(transobturator vaginal tape inside-out, TVT-O),合并有混合性尿失禁的可行或可不行改良TVT-O术,合并有急迫性尿失禁不同时手术处理。
2.2 手术方式
调查对象中,共有453例患者进行了网片盆底重建术,其中主要是全盆腔网片悬吊术和前盆腔网片悬吊术,分别占50.33%和45.03%,后盆腔网片悬吊术占4.19%,以全盆腔网片悬吊术和前盆腔网片悬吊术为主要手术方式。因为患者多合并有其他症状,手术过程中,根据患者实际情况,术中同时实施了其他手术,主要包括改良TVT-O术、阴式全子宫切除术、部分宫颈切除术、会阴修补术、阴道前壁修补术、阴道后壁修补术、诊刮术和取环术等,见表3。
表2 研究对象泌尿系统合并症类型
Tab.2 Urinary tract complications in three groups

组别合并症类型压力性急迫性混合性中青年组255老年A组3122老年B组2768合计82815
表3 网片盆底重建术及其相关手术一览表
Tab.3 List of reconstructive pelvic surgery and other related surgery

项目中青年组老年A组老年B组n百分比全盆腔网片悬吊术31677016850.15%前盆腔网片悬吊术31596620446.57%后盆腔网片悬吊术626194.18%改良TVT-O术28333525628.66%阴式全子宫切除术128153.28%部分宫颈切除术1917197516.42%会阴修补术421124911.04%阴道前壁修补术422102.39%阴道后壁修补术1935138620.00%诊刮术478195.67%取环术424112.99%其他035122.39%总人数92137106335100.00%
2.3 术中出血量、手术时间和术后留置导尿时间
实施盆底网片重建术的453例患者中,手术时间最长180min,最短50min。中青年组、老年A组、老年B组手术时间分别为: (82.14±33.89)、(72.21±27.11)和(76.78±31.14) min。患者出血最多400mL,最少10mL。中青年组、老年A组、老年B组平均出血量分别为: (119.96±81.92)、(106.12±69.54)和(101.15±53.22) mL。青年组的手术时间比老年组长,出血量也比老年组多,但两者差异无统计学意义(P>0.05),见表4。
表4 手术时间和患者出血量比较
Tab.4 Comparison of operation time andvolume of intraoperative blood losts

组别n手术时间/min出血量/mL中青年组9882.14±33.89119.96±81.92老年A组18772.21±27.11106.12±69.54老年B组16876.78±31.14101.15±53.22平均45376.19±28.56110.34±66.11
实施网片盆底重建术的453例患者,手术中均放置导尿管,术后继续留置,最短时间为1d,最长时间为10d,平均(3.43±1.91) d。各组间差异无统计学意义(P>0.5),见表5。
表5 术后尿管留置时间
Tab.5 Time of urethral catheter indwelling

组别n最长时间/d最短时间/d平均时间/d中青年组981012.96±1.23老年A组187813.45±1.86老年B组168913.70±1.45平均4531013.43±1.91
2.4 术后性生活评估
本次随访的335例对象中,60岁以上的患者为243例,占72.54%,其中8例性生活正常,其余因高龄、阴道萎缩或男方问题等无性生活。中青年组中76.09%患者性生活正常,见表6。本研究中仍有正常性生活的患者术前术后性生活状况均未发生改变,且PFIQ-20评分均较低。
2.5 术后并发症及远期疗效统计
本研究随访335例对象中,其中仅15例在手术2个月至3年内发生术后并发症,其中复发9例、网片脱落3例、大小便失禁2例、术后瘫痪1例。经统计,术后36个月内的手术有效率为94.53%,这与其他学者的研究报道[9]相当(92.0%~95.2%)。各年龄组手术成功率差异无统计学意义(P>0.05)。
表6 随访对象性生活状况
Tab.6 Results of SQOL-F

组别n性生活正常无性生活中青年组9270(76.09%)22(23.91%)老年A组13712(8.76%)125(91.24%)老年B组1060(0.00%)106(100.00%)平均33582(24.48%)253(75.52%)
2.6 术后生活困扰发生率评估
老年B组评分高于中青年组(P<0.05或<0.01),老年A组平均分最高,为(32.21±46.65)分,证实患者术后有轻微生活困扰,但较术前明显生活困扰明显降低。49.69%患者术后无生活困扰,而中度或重度生活困扰的患者仅分别占6.56%和13.27%,见表7。老年A组和老年B组术后生活困扰发生率略高于中青年组(P<0.05或<0.01)。从分类比较看,人工合成网片盆底重建术后患者最常见生活困扰为排尿困扰,其老年A组和老年B组与中青年组相比差异均有统计学意义(P<0.05或<0.01),见表8。
表7 PFIQ-20得分情况
Tab.7 Results of PFDI-20

组别n得分影响程度无影响(0分)轻度影响≤(50分)中度影响(51~75分)重度影响(>75分)中青年组9224.45±28.1253.35%26.01%12.18%8.46%老年A组13732.21±46.65∗∗42.11%∗∗37.58%∗∗4.37%∗∗15.94%∗∗老年B组10629.36±47.32∗#56.43%##22.78%##4.43%∗∗16.36%∗∗平均33530.87±46.2549.69%30.48%6.56%13.27%
与中青年组比较,*P<0.05,**P<0.01;与老年A组比较,#P<0.05,##P<0.01
3 讨 论
女性盆底功能障碍性疾病主要包括3大类: 压力性尿失禁(stress urinary incontinence, SUI)、盆腔器官脱垂(pelvic organ prolapse, POP)和女性性功能障碍(female sexual dysfunction, FSD)等,多发于中老年女性。对患者的生活质量影响较大。近年来,针对FPFD治疗的全盆底重建术已成一种较好并优先采用的治疗方式。该方法利用网片植入技术重建盆底,加固和支撑盆腔器官,以达到改善FPFD症状、减轻患者痛苦和改善患者生活质量的目的。但随之而来的手术相关并发症亦成为了广大学者重视的问题。人工合成网片盆底重建术后并发症的争议主要包括: 感染、侵蚀及诱发的阴道流血、网片暴露、性交不适、盆腔疼痛、瘘形成、膀胱过度活动、排空障碍、脱垂复发、急迫性尿失禁、大便失禁和器官穿孔、阴道瘢痕或挛缩及情绪问题等[10-21]。
表8 PFIQ-20分量表得分情况
Tab.8 Results of POPDI-6, CRADI-8 and UDI-6
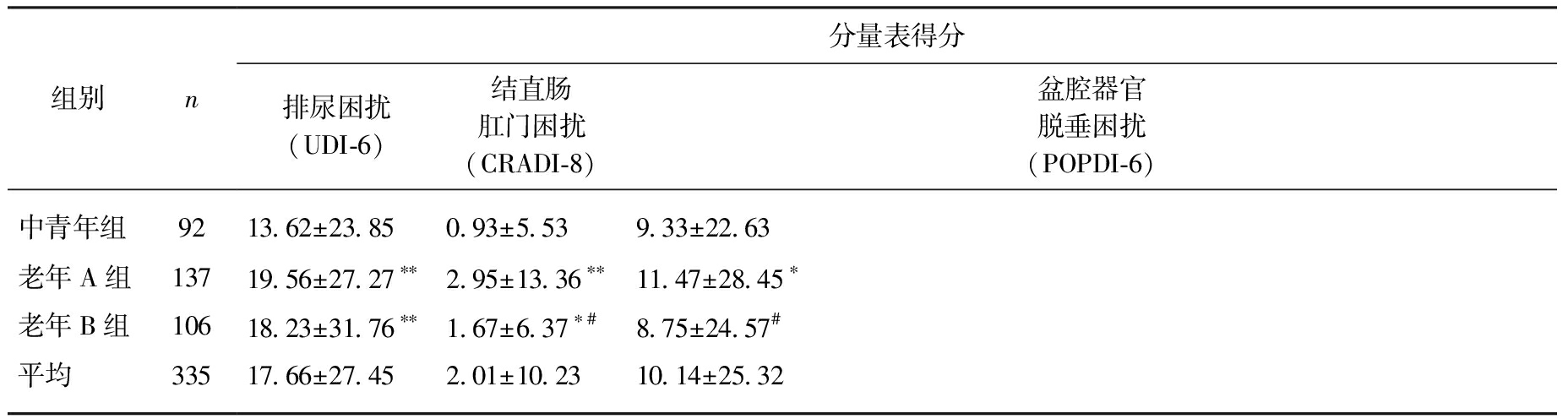
组别n分量表得分排尿困扰(UDI-6)结直肠肛门困扰(CRADI-8)盆腔器官脱垂困扰(POPDI-6)中青年组9213.62±23.850.93±5.539.33±22.63老年A组13719.56±27.27∗∗2.95±13.36∗∗11.47±28.45∗老年B组10618.23±31.76∗∗1.67±6.37∗#8.75±24.57#平均33517.66±27.452.01±10.2310.14±25.32
与中青年组比较,*P<0.05,**P<0.01;与老年A组比较,#P<0.05,##P<0.01
本研究随访335例患者中,仅15例在术后2个月至3年内发生并发症,其中复发9例、网片脱落3例、大小便失禁2例、术后瘫痪1例。经统计,术后36个月内的手术有效率为94.53%,提示人工合成网片的使用在各年龄段患者中均有较低的手术并发症及较好的远期疗效。现阶段,人工合成网片适用于女性盆底重建术,包括前盆腔网片悬吊术、后盆腔网片悬吊术或全盆腔网片悬吊术,且具有成功率高,复发率低等优点。根据研究对象中不同合并症以及同时合并其他术式的数据统计,证实合并症以及附加其他术式后并不增加术后并发症发生风险,不影响手术远期疗效。该研究针对患者的导尿管留置时间、术后性生活评估、生活困扰发生率进行评估统计,72.54%~76.09%患者术后性生活正常。研究对象中49.69%患者术后无生活困扰,中度或重度生活困扰的患者仅分别占6.56%和13.27%。证实人工合成网片盆底重建术对患者基本生活状况影响小,术后患者几乎无结直肠肛门困扰,仅极少部分患者存在排尿或盆腔器官脱垂困扰,对于本调查中所有仍有性生活的患者,使用人工合成网片的盆底重建术对患者性生活均无影响。调查表明该手术可有效减轻患者的不适感,改善患者的生活质量。术后通过正确的护理指导以及有针对性的训练,人工合成网片用于女性盆底重建术的高可靠性和低不良反应发生率是值得期待的。
但是在人工合成网片的应用方面也还存在一定问题。人工合成网片的准确放置是保证手术成功的关键,其中包括严格无菌操作及预防感染、网片放置的合适位置及深度、植入网片面积的大小、松紧度等都是手术不出现意外的重要保证。人工合成网片还存在一个材料的自身物理特性为具有材料挛缩性的缺陷,在本次随访调查的对象中,有5.47%的手术患者在2月后至3年内发生了手术并发症。这可能与植入网片发生的慢性挛缩导致机体二次损伤有关,故不适用于正在生长发育、拟妊娠或正处于妊娠期的女性脱垂患者。另外,本研究跟踪分析的合并压力性尿失禁的患者术后均通过改良TVT-O术改善了症状。
综上所述,在严格掌握适应证的前提下,由良好训练的经验丰富的专科医师完成人工合成网片盆底重建术是安全的,术后复发率低,术后近远期疗效好,患者术后生活困扰少,且术后对患者性生活无影响。目前受限于随访时间相对较短和随访对象数量相对较少,所以各个研究所获结论有一定差异,且存在一定争论。进一步的研究应完成临床传统对照研究等的大样本随访调查分析,以期待更准确可信的结论。
[1] BERROCAL J. Conceptual advances in the surgical management of genital prolapse[J]. J Gynecol Obstet Biol Reprod(Paris), 2004, 33: 577-587.
[2] 王建六,张晓红.女性盆底功能障碍性疾病的诊疗进展[J].中国实用妇科与产科杂志,2008,24(1): 30-33.
[3] 李丽.补片在妇产科疾病中的临床应用及其生物相容性[J].中国组织工程研究,2009,13(42): 8369-8372.
[4] OLSEN A L, SMITH V J, BERGSTROM J O, et al. Epidemiology of surgically managed pelvic organ prolapse and urinary incontinence[J]. Obstet Gynecol, 1997, 89(4): 501-506.
[5] NÜSSLER E K, GREISEN S, KESMODEL U S, et al. Operation for recurrent cystocele with anterior colporrhaphy or non-absorbable mesh: patient reported outcomes[J]. Int Urogynecol J, 2013, 24(11): 1925-1931.
[6] 杨欣,王建六.正确认识美国FDA对经阴道使用网片安全性及有效性的警示[J].中国妇产科临床杂志,2013,14(2): 97-99.
[7] 郎景和.妇科泌尿学与盆底重建外科: 过去、现在与将来(之二)[J].中华妇产科杂志,2005,40(3): 145-147.
[8] 陈信良,童晓文,李怀芳.全盆底网片悬吊术治疗老年女性盆腔器官脱垂184例的疗效[J].上海医学,2007,30(8): 599-601.
[9] 刘小春,朱兰,郎景和,等.应用全盆底重建术治疗重度盆腔器官脱垂临床分析[J].中国医学科学院学报,2011,33(2): 180-184.
[10] ARUNKALAIVANAN A S, BARRINGTON J W. Randomized trial of porcine dermal sling(Pelvicol implant) vs. tension-free vaginal tape(TVT) in the surgical treatment of stress incontinence: a questionnaire-based study[J]. Int Urogynecol J Pelvic Floor Dysfunct, 2003, 14(1): 17-23.
[11] IGLESIA C B, FENNER D E, BRUBAKER L. The use of mesh in gynecologic surgery[J]. Int Urogynecol J Pelvic Floor Dysfunct, 1997, 8(2): 105-115.
[12] De TAYRAC R, PICONE O, CHAUVEAUD-LAMBLING A, et al. A 2-year anatomical and functional assessment of transvaginal rectocele repair using a polypropylene mesh[J]. Int Urogynecol J Pelvic Floor Dysfunct, 2006, 17(2): 100-105
[13] KUUVA N, NILSSON C G. A nationwide analysis of complications associated with the tension-free vaginal tape(TVT) procedure[J]. Acta Obstet Gynecol Scand, 2015, 81(1): 72-77.
[14] COLLINET P, BELOT F, DEBODINANCE P, et al. Transvaginal mesh technique for pelvic organ prolapse repair: mesh exposure management and risk factors[J]. Int Urogynecol J Pelvic Floor Dysfunct, 2006, 17(4): 315-320.
[15] FEINER B, GIETELINK L, MAHER C. Anterior vaginal mesh sacrospinous hysteropexy and posterior fascial plication for anterior compartment dominated uterovaginal prolapse[J]. Int Urogynecol J, 2010, 21(2): 203-208.
[16] RECHBERGER T, FUTYMA K, BARTUZI A. Total Prolift System surgery for treatment posthysterectomy vaginal vault prolapse-do we treat both anatomy and function?[J]. Ginekol Pol, 2008, 79(12): 835-839.
[17] 曹志娟,秦梦路,陈信良,等.自裁网片的改良全盆底悬吊手术对POP患者盆底肌力的干预效果[J].同济大学学报(医学版),2018,39(3): 89-93.
[18] 韩劲松,张坤,朱馥丽,等.经阴道网片植入手术治疗盆腔器官脱垂的临床分析[J].中华妇产科杂志,2011,46(2): 101-104.
[19] KARMAKAR D, DWYER P L. High impact exercise may cause pelvic floor dysfunction: FOR: Scale, strengthen, protect![J]. Br J Obstet Gynaecol, 2018, 125(5): 614.
[20] LIEDL B, INOUE H, SEKIGUCHI Y, et al. Update of the integral theory and system for management of pelvic floor dysfunction in females[J]. Eur Urol Suppl, 2017, 17(3): 100-108.
[21] GELLER E J, BABB E, NACKLEY A G, et al. Incidence and risk factors for pelvic pain following mesh implant surgery for the treatment of pelvic floor disorders[J]. J Minim Invasive Gynecol, 2017, 24(1): 67-73.