H型高血压是指伴有同型半胱氨酸(homocy-steine, Hcy)高于10μmol/L的原发性高血压,约占我国成人高血压的75%。在西方,H型高血压已呈下降趋势,但我国的发病率仍居高不下。人体的血压水平不仅受机体内部内源性机制的调控,同时也受到机体外诸如环境、昼夜节律等各种因素的调节。血压变异性(blood pressure variability, BPV)与高血压靶器官损害密切相关,而H型高血压患者血浆中增高的Hcy是导致机体多种靶器官损害的重要因素。本研究分析401例H型高血压患者临床资料,探讨Hcy、血尿酸(serum uric acid, SUA)与BPV相关性及不同血压水平组Hcy、SUA、BPV的变化,现报道如下。
1 资料与方法
1.1 一般资料
选择2014年7月—2017年7月在上海市杨浦区定海社区卫生服务中心诊断为H型高血压的401例患者,其中男268例,女133例,年龄28~76岁,平均年龄(55.6±11.2)岁。选取同期在我社区健康体检者40例为对照组,男性28例,女性12例,年龄31~74岁,平均(54.8±10.8)岁。统计患者年龄、性别、身高、体质量、烟酒史、糖尿病、心血管疾病史等。所有患者均检查总胆固醇(total cholesterol, TC)、三酰甘油(triglyceride, TG)、高密度脂蛋白(high density lipoprotein cholesterol, HDL-c)、低密度脂蛋白(low density lipoprotein cholesterol, LDL-c)、SUA、Hcy及血糖(blood glucose, Glu)。
1.2 入选标准和排除标准
入选标准: 所有高血压患者符合高血压诊断标准(《中国高血压防治指南2010》)。排除标准: 近3个月内口服降压药物、口服叶酸或B族维生素、心肌病心肌炎等心脏疾病、肝肾功能异常、糖尿病、脑血管意外、恶性肿瘤、风湿免疫疾病、内分泌疾病等患者。
1.3 方法
血压测量: 按照《中国高血压防治指南2010》建议的测量方法测量。采用WelchAllyn型动态血压仪检测患者肱动脉24h血压,其中8∶00~22∶00为白昼时间段,30min测量并记录1次;22∶00~8∶00为夜间时间段,每小时测量并记录1次,记录24h收缩压(SBP)标准差(24hSSD)、24h舒张压(DBP)标准差(24hDSD)、白昼(6∶00~22∶00)收缩压标准差(dSSD)、白昼(6∶00~22∶00)舒张压标准差(dDSD)、夜间(22∶00~6∶00)收缩压标准差(nSSD)、夜间(22∶00~6∶00)舒张压标准差(nDSD)。若24h内有效地检测次数少于应获得次数的80%,或每小时区间内有漏缺数据,该类患者资料不列入统计分析,有效收缩压读数标准70~260mmHg(1mmHg=0.133kPa),舒张压40~150mmHg,脉压20~150mmHg。血压分级标准(采用《中国高血压防治指南2010》建议的标准): 1级高血压: SBP 140~159mmHg和(或)DBP 90~99mmHg;2级高血压: SBP 160~179mmHg和(或)DBP 100~109mmHg;3级高血压: SBP≥180mmHg和(或)DBP≥110mmHg。所有患者均签订知情同意书。
1.4 统计学处理
数据采用SPSS 19.0统计学软件,计量资料以![]() 表示,组间比较采用单因素方差分析,两两比较采用SNK法,计数资料以例数和率表示,组间比较采用卡方检验,采用Pearson线性相关分析分析Hcy、SUA与BPV的关系。P<0.05为差异有统计学意义。
表示,组间比较采用单因素方差分析,两两比较采用SNK法,计数资料以例数和率表示,组间比较采用卡方检验,采用Pearson线性相关分析分析Hcy、SUA与BPV的关系。P<0.05为差异有统计学意义。
2 结 果
2.1 一般情况比较
3组不同血压水平组与对照组的年龄、性别、烟酒、家族史、体质量指数(body mass index, BMI)、血脂水平、血糖相比,差异无统计学意义(P>0.05),见表1。
表1 3组不同血压水平组与对照组一般特征
Tab.1 The general characteristics of three hypertension groups and control group
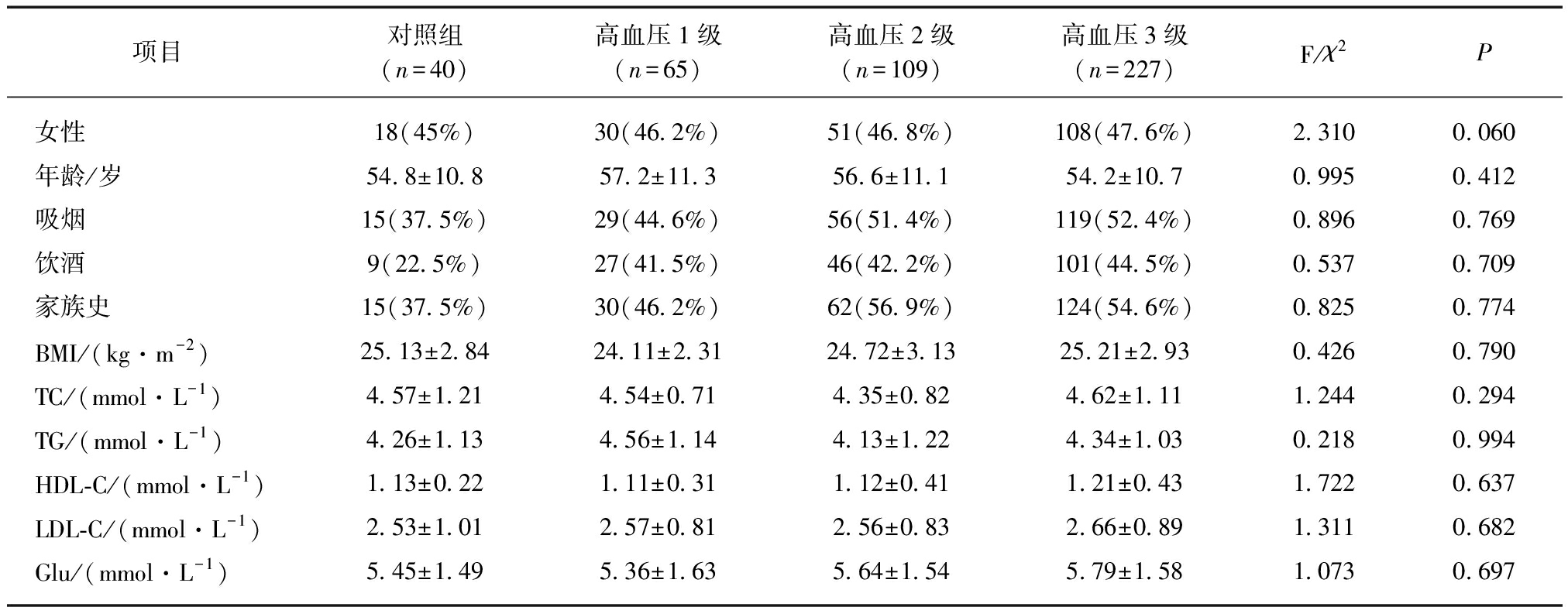
项目对照组(n=40)高血压1级(n=65)高血压2级(n=109)高血压3级(n=227)F/χ2P女性18(45%)30(46.2%)51(46.8%)108(47.6%)2.3100.060年龄/岁54.8±10.857.2±11.356.6±11.154.2±10.70.9950.412吸烟15(37.5%)29(44.6%)56(51.4%)119(52.4%)0.8960.769饮酒9(22.5%)27(41.5%)46(42.2%)101(44.5%)0.5370.709家族史15(37.5%)30(46.2%)62(56.9%)124(54.6%)0.8250.774BMI/(kg·m-2)25.13±2.8424.11±2.3124.72±3.1325.21±2.930.4260.790TC/(mmol·L-1)4.57±1.214.54±0.714.35±0.824.62±1.111.2440.294TG/(mmol·L-1)4.26±1.134.56±1.144.13±1.224.34±1.030.2180.994HDL-C/(mmol·L-1)1.13±0.221.11±0.311.12±0.411.21±0.431.7220.637LDL-C/(mmol·L-1)2.53±1.012.57±0.812.56±0.832.66±0.891.3110.682Glu/(mmol·L-1)5.45±1.495.36±1.635.64±1.545.79±1.581.0730.697
2.2 Hcy、SUA及各BPV指标相比较
高血压1级65例,合并高尿酸血症6例、高Hcy 4例、三者共存2例;高血压2级109例,合并高尿酸血症21例、高Hcy14例、三者共存8例;高血压3级227例,合并高尿酸血症62例、高Hcy57例、三者共存31例。Hcy在高血压1级与正常血压组相比,差异无统计学意义(P>0.05),高血压2级及高血压3级与正常血压组相比,差异均有统计学意义(P<0.05);与正常血压相比,SUA伴随血压分级的升高而增高(P<0.05);高血压1级与高血压2级比较,24hSSD、24hDSD、dSSD差异无统计学意义;但伴随着血压升高,24hSSD、24hDSD、dSSD逐渐增大,差异有统计学意义(P<0.05);伴随血压增高,dDSD、nSSd、nDSD有增大趋势,但差异无统计学意义,见表2。
2.3 Hcy、SUA与各BPV指标的Pearson相关性
Hcy与24hSSD、24hDSD、dSSd、dDSD呈正相
关(P<0.01);SUA与24hSSD、dSSD、nSSD呈正相关(P<0.05),见表3。
表2 不同血压水平组与正常血压组Hcy、SUA
及各BPV指标相比较
Tab.2 Hcy, SUA levels and BPV in hypertension
groups and control group
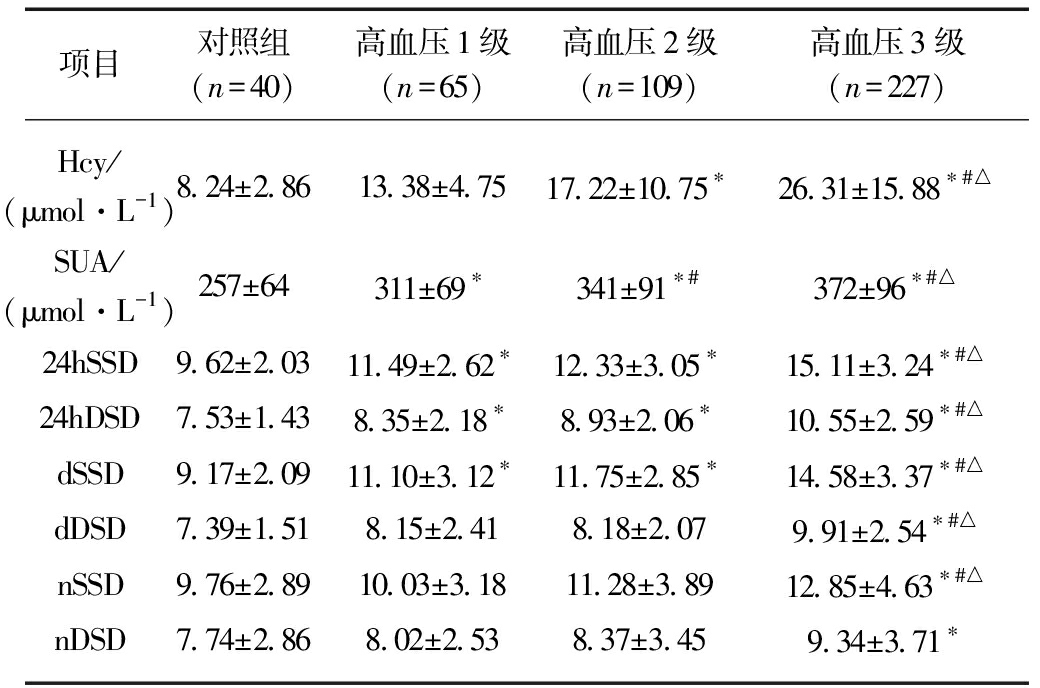
项目对照组(n=40)高血压1级(n=65)高血压2级(n=109)高血压3级(n=227)Hcy/(μmol·L-1)8.24±2.8613.38±4.7517.22±10.75∗26.31±15.88∗#△SUA/(μmol·L-1)257±64311±69∗341±91∗#372±96∗#△24hSSD9.62±2.0311.49±2.62∗12.33±3.05∗15.11±3.24∗#△24hDSD7.53±1.438.35±2.18∗8.93±2.06∗10.55±2.59∗#△dSSD9.17±2.0911.10±3.12∗11.75±2.85∗14.58±3.37∗#△dDSD7.39±1.518.15±2.418.18±2.079.91±2.54∗#△nSSD9.76±2.8910.03±3.1811.28±3.8912.85±4.63∗#△nDSD7.74±2.868.02±2.538.37±3.459.34±3.71∗
与对照组比较,*P<0.05;与高血压1级比较,#P<0.05;与高血压2级比较,△P<0.05
表3 Hcy、SUA与各BPV指标的相关性
Tab.3 The correlation between Hcy and SUA and each BPV index
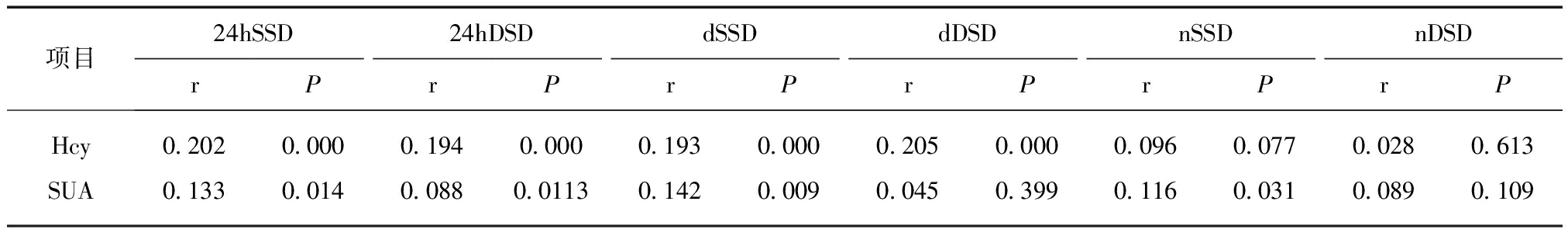
项目24hSSD24hDSDdSSDdDSDnSSDnDSDrPrPrPrPrPrPHcy0.2020.0000.1940.0000.1930.0000.2050.0000.0960.0770.0280.613SUA0.1330.0140.0880.01130.1420.0090.0450.3990.1160.0310.0890.109
3 讨 论
BPV是通过24h动态监测人体血压变化,及时了解机体血压波动的特点及规律,用于诊断和排除高血压,并针对不同情况合理使用降压药物,以此有效降低高血压患者致死率和致残率。研究表明,健康人BPV呈“双峰一谷”曲线变化,日间血压较夜间血压高10%~20%,以保护心脑血管正常结构和功能,同时适应机体的活动。当机体出现夜间血压增高甚至高于白昼血压时,机体松紧效应相应减弱甚至消失,导致人体靶器官出现高负荷压力,从而发生心脑血管意外。因此,有人认为BPV是外部刺激因素与心血管自主神经调节机制相互作用的结果,也是反应交感神经和迷走神经对心血管调节的动态平衡,是一种能评价心血管自主神经调节活动的无创指标。本研究表明,高血压1级及高血压2级相比,24hSSD、24hDSD、dSSD差异无统计学意义(P>0.05);伴随着血压升高,24hSSD、24hDSD、dSSD逐渐增大,差异有统计学意义(P<0.05)。
有研究表明,Hcy水平与心脑血管疾病风险呈正相关,Hcy升高是心脑血管疾病的独立危险因素之一。H型高血压患者,高血压与高Hcy血症两种危险因素并存,使得H型高血压患者心血管事件发生率较单纯高血压患者高约5倍。目前认为Hcy引起高血压的机制主要为: (1) Hcy增多促进损伤的动脉内皮脂质沉积形成斑块钙化,加速形成动脉粥样硬化;同时,产生炎症介质、趋化因子及生长因子等促进组织与细胞损伤,引发血管狭窄。(2) 高Hcy加快血管平滑肌增殖、增生和分化,出现机体血管内膜中层增厚,引起血管内阻力增加,引发高血压[4-5]。(3) Hcy增多生成羟自由基、过氧化物等,损伤血管内皮细胞,导致内皮源性的NO和内皮素(endothelin, ET)等相关舒张血管的物质减少,血管扩展性下降、外周血管阻力增加而发生高血压。(4) Hcy升高时,通过抑制凝血酶调节蛋白的表达,破坏正常的凝血机制,导致血小板功能紊乱,进一步加快形成血管内血凝块,增加高血压发生率[7-8]。本组正常血压组与高血压1级与相比,Hcy差异无统计学意义(P>0.05),但高血压2级及高血压3级正常血压组相比,Hcy差异均有统计学意义(P<0.05);且伴高血压级别升高,Hcy呈逐渐升高趋势。
Hcy主要在肾脏完成代谢和排泄,肾小球滤过率下降和肾小管代谢异常均可导致Hcy水平升高。目前认为H型高血压患者Hcy导致肾功能受损的可能机制主要如下。(1) 肾血管内皮损伤。Hcy氧化应激反应过程中产生大量的过氧化物、自由基等,抑制NO合成酶,同时损伤内皮依赖性的血管扩张,最终导致肾血管壁损伤,促进炎症细胞及纤维蛋白沉积,促进动脉硬化和微血管栓塞。(2) 加快肾血管平滑肌细胞增生[10]。由于Hcy可通过促进血管平滑肌细胞从静止期进入细胞周期,诱导平滑肌细胞增殖,导致肾血管壁进行性增厚,出现肾血管内血流动力学变化,导致肾小球、肾小管病变而损伤肾功能。(3) 肾动脉粥样硬化。Hcy通过影响脂质代谢,促进肾血管壁脂肪堆积,加速肾动脉粥样硬化,同时Hcy使肾血管壁局部损伤处巨噬细胞的聚集,进一步促进动脉粥样硬化,最终导致肾小球萎缩和硬化。(4) 血栓形成。Hcy不仅可促进血小板聚集还可以促进前列腺素合成,致使机体容易形成血栓,加重肾脏微循环障碍而影响肾功能。而尿酸是人体内含氮的物质嘌呤形成的最终代谢产物,是肾功能受损的标志。
流行病学证实SUA每增加59.5μmol/L,高血压发生风险约升高23%。有研究表明SUA升高可促进动脉硬化,加速动脉硬化的进程,是目前公认的高血压发病的独立危险因素,但SUA与高血压分级相关性分析不多。本组研究表明,H型高血压患者中,高血压1级患者SUA已出现异常,且SUA伴随血压分级的升高而增高(P<0.05)。有研究[10]表明,高水平SUA可明显增加老年高血压患者的SSD并促进高血压进展。本研究表明SUA与24hSSD、dSSD、nSSD呈正相关,其机制可能是SUA通过促进机体脂质氧化应激、过氧化等作用,促进氧自由基生成,参与血管炎症反应,致使动脉粥样硬化;同时SUA通过促进血管平滑肌增殖,抑制血管舒张功能导致血管弹性下降,最终导致血压变异性增加。
由此可见,Hcy、SUA、白昼收缩压变异是H型高血压患者危险因素,与高血压分级机严重程度相关密切,严重影响血压波动导致BPV增加。因此,平时诊治H型高血压患者,不仅需要关注患者血压水平,同时还需注意和重视H型高血压患者Hcy、SUA及BPV的管理,为进一步较好地控制血压提供依据。
[1] 中国高血压防治指南修订委员会.中国高血压防治指南2010.中华高血压杂志,2011,19(8): 701-743.
[2] HOSHIDE S, YANO Y, MIZUNO H, et al. Day-by-day variability of home blood pressure and incident cardiovascular disease in clinical practice: The J-HOP Study(Japan Morning Surge-Home Blood Pressure). Hypertension, 2018,71(1): 177-184.
[3] CHI X, LI M, ZHAN X, et al. Relationship between carotid artery sclerosis and blood pressure variability in essential hypertension patients. Comput Biol Med, 2017,92: 73-77.
[4] BONETTI F, BROMBO G, MAGON S, et al. Cognitive status according to homocysteine and B-group vitamins in elderly adults. J Am Geriatr Soc, 2015,63(6): 1158-1163.
[5] CATENA C, COLUSSI G, NAIT F, et al. Elevated homocysteine levels are associated with the metabolic syndrome and cardiovascular events in hypertensive patients. Am J Hypertens, 2015,28(7): 943-950.
[6] CERVELLATI C, ROMANI A, SERIPA D, et al. Oxidative balance, homocysteine, and uric acid levels in older patients with late onset Alzheimer’s disease or vascular dementia. J Neurol Sci, 2014, 337(1-2): 156-161.
[7] VERDOIA M, SCHAFFER A, PERGOLINI P, et al. Homocysteine levels influence platelet reactivity in coronary artery disease patients treated with acetylsalicylic acid. J Cardiovasc Pharmacol,2015,66(1): 35-40.
[8] 唐鲜娥,潘江其,周发伟,等.Hcy、IL-1β与冠心病患者伴发抑郁的相关性研究.同济大学学报(医学版),2017,38(1): 90-93.
[9] YE Z, WANG C, ZHANG Q, et al. Prevalence of homocysteine-related hypertension in patients with chronic kidney disease. J Clin Hypertens(Greenwich), 2017,19(2): 151-160.
[10] AGILLI M, AYDIN F N, CAYCI T, et al. The relationship between homocysteine and uric acid levels in gouty patients. J Korean Med Sci, 2014,29(9): 1328.