脊柱结核是骨结核中最常见的形式,也是引起脊髓神经功能损害和继发畸形、截瘫的主要原因之一。Hodgson等最早倡导以经典的彻底病灶清除、植骨融合内固定术治疗脊柱结核。显然这并不适用于所有的脊柱结核患者,彻底的病灶清除将导致术后脊柱的稳定性下降,严重者甚至继发后凸畸形[2-3]。目前,随着诊断技术的提高,脊柱结核的早期诊断和治疗成为可能。许多脊柱结核病例病灶破坏较轻,脊柱稳定性尚可维持。对于这部分患者,并不需要行彻底的病灶清除术。近年来,后路经皮内固定技术对于脊柱结核治疗的有效性和安全性逐渐获得认可。有效的内固定可矫正畸形、维持脊柱稳定及保护受损的脊髓,对于胸腰段受累的结核患者意义重大[5-7]。本研究回顾分析采用单纯后路经皮内固定术治疗的64例胸、腰椎结核患者的临床资料,讨论并总结该方法的早期疗效、安全性及可行性。
1 资料与方法
1.1 一般资料
2012年4月至2016年7月同济大学附属东方医院共选择收治64例可行单纯后路经皮内固定术的胸腰椎结核患者。患者一般情况详见表1。患者主要临床表现: 腰背部疼痛伴双下肢疼痛、麻木无力、后凸畸形。影像学检查表现为: 椎体轻度破坏或塌陷、椎间隙变窄、椎旁寒性脓肿形成、后凸畸形及轻度脊髓压迫。根据患者的临床症状与体征、实验室检查、影像学表现并结合病变组织的病理学诊断确诊为脊柱结核。
病例纳入标准: (1) 活动性胸腰椎结核且无其他部位活动性结核病灶者;(2) 美国脊髓损伤协会(American Spinal Injury Association, ASIA)分级D级及以下的胸腰段结核患者;(3) 椎体破坏,但仍能提供有效支撑者。排除标准: (1) 入院ASIA分级为C级以上,脊髓或神经根压迫严重者;(2) 椎体破坏塌陷严重,需行前路结构重建恢复支撑者;(3) 伴有严重贫血、心肺功能低下、无法耐受麻醉及手术打击者。
1.2 手术方法
1.2.1 术前准备 所有患者术前均行至少2周规范的四联抗结核治疗(异烟肼、利福平、链霉素、乙胺丁醇或吡嗪酰胺),待患者中毒症状明显改善,红细胞沉降率(ESR)正常或明显下降。本组患者入院时ESR为22~110mm/h,平均为48.6mm/h;术前控制至12~54mm/h,平均38.4mm/h。加强营养,全面评估呼吸、循环等全身状况,控制血糖、血压,无手术禁忌后行手术治疗。
1.2.2 内固定术操作 患者取俯卧位全身麻醉。经皮椎弓根置入螺钉固定: C臂机下透视定位,于手术节段体表放置横行及纵行垂直交叉克氏针,交叉投影点位于椎弓根外缘中点(3点或9点位),标记,皮肤切口位于标记点外侧1cm。透视下行穿刺,于标记处做横行切口长约1.5cm,正位像上穿刺针尖端位于椎弓根外缘中点,轻敲穿刺针尾部进入骨性结构少许,控制达理想位置。撤去穿刺针内芯,置入导针,透视下轻轻敲入,达到合适深度后退去穿刺套管。逐级插入扩展套管,沿导针插入开口器,于开口处沿导丝攻丝。同时透视观察攻丝深度。置入螺钉,拔出导针,透视下监测螺钉深度并保证钉尾处于同一平行线。对于骨质疏松的患者,对螺钉行适当强化。安装合适钛棒,低切迹穿入,避开肌肉间隙。当到达一枚螺钉时,向外摆动钛棒,套管向外随动时表明棒位于螺钉内侧,反之亦然。双向随动则证明钛棒已成功穿钉。上帽锁钉,移除延长器,透视下确认位置满意后,冲洗闭合切口。皮质骨螺钉内固定: 以上关节突内下缘向下、内各2mm处椎板为进钉点,以磨钻开槽进钉,进钉方向冠状位由内向外倾5°~15°,矢状位尾倾30°~-10°。螺钉长度为螺钉前端通过椎弓根即可,螺钉直径3.5~5.0mm。
1.2.3 术后处理 瞩患者在术后3d在支具保护下离床活动。继续行抗结核治疗: 异烟肼采用静脉给药,链霉素常规肌内注射,同时静脉应用抗生素预防混合感染,利福平、乙胺丁醇或吡嗪酰胺口服。1周后,异烟肼恢复口服。口服异烟肼、利福平、乙胺丁醇或吡嗪酰胺,规则化疗持续18个月,其间应警惕药物副作用。复查ESR,若持续半年以上正常,无发热、局部无疼痛或叩击痛,X线片提示骨性融合,则停止抗结核药物治疗。
1.3 随访及疗效评价标准
术后随访临床症状变化,定期复查血常规、ESR、C反应蛋白,术后随访评价疼痛视觉模拟评分(VAS评分)及ASIA评分。每3个月复查X线片或CT,观察结核治疗情况,了解内固定物的位置及稳定性。根据侧位X线片测量后凸畸形Cobb角,采用Rajasekaran等提出的测量标准,即患椎上位椎体的上终板平行线和下位椎体的下终板平行线两垂线的夹角。
1.4 统计学处理
采用SPSS 20.0统计软件分析、处理数据。计量资料以![]() 表示,两两比较采用t检验;计数资料以百分率表示,率的比较采用卡方检验。以P<0.05为差异有统计学意义。
表示,两两比较采用t检验;计数资料以百分率表示,率的比较采用卡方检验。以P<0.05为差异有统计学意义。
2 结 果
2.1 手术及术后随访
平均手术时间为115.8min(81~135min),平均手术出血量为125.4mL(90~163mL)。患者术后均获随访,随访时间平均19.4个月(12~39个月)。39例患者术后ASIA评分由D级改善为E级。所有患者病情稳定,病灶有钙化及吸收趋势。术后2例出现尿路感染,在及时拔出导尿管、调整使用敏感抗生素4周后好转。2例出现切口浅表感染,予以加强换药、用敏感抗生素及多侧卧位,2周后伤口愈合。无严重神经、血管损伤及内固定松动、移位等严重并发症。未出现瘘道形成、结核复发或播散,无内固定断裂、移位、植入失败等相关的并发症,见表1。
表1 纳入64例胸腰椎脊柱结核患者的临床资料
Tab.1 Baseline clinical data of the 64 patients with
thoracic and lumbar spinal tuberculosis
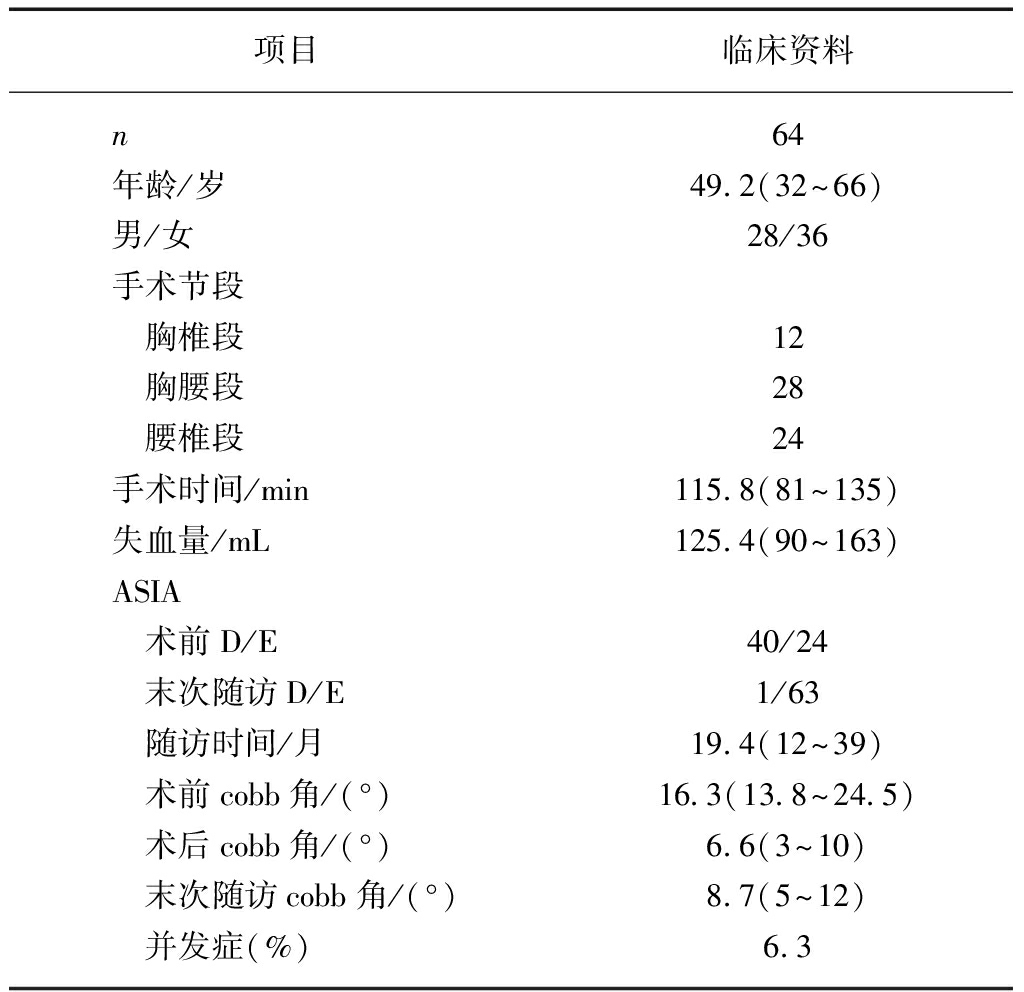
项目临床资料n64年龄/岁49.2(32~66)男/女28/36手术节段 胸椎段12 胸腰段28 腰椎段24手术时间/min115.8(81~135)失血量/mL125.4(90~163)ASIA 术前D/E40/24 末次随访D/E1/63 随访时间/月19.4(12~39) 术前cobb角/(°)16.3(13.8~24.5) 术后cobb角/(°)6.6(3~10) 末次随访cobb角/(°)8.7(5~12) 并发症(%)6.3
2.2 术前及随访过程中ESR、VAS、后凸畸形角及丢失角度
术后ESR改善至平均32.8mm/h(12~40mm/h),术后3个月为平均25.3mm/h(13~34mm/h),术后6个月为平均18.9mm/h(8~24mm/h),末次随访则改善至平均10.5mm/h(4~18mm/h),术后各时点与术前相比差异均有统计学意义(P<0.05);术后VAS评分改善至平均3.2分(1~5分),术后3个月为平均2.6分(1~4分),术后6个月为平均1.8分(0~3分),末次随访改善至平均0.9分(0~2分),术后各时点与术前相比差异均有统计学意义(P<0.05);术后后凸Cobb角平均为6.6°(3°~10°),术后3个月平均为6.9°(3°~11°),术后6个月平均为7.3°(3°~11°),末次随访时平均为8.7°(5°~12°)。
2.3 典型病例
患者术前增强MRI均显示病灶节段椎间隙变窄,椎体破坏,脓肿形成;术后随访中,可见CT下椎弓根螺钉固定位置良好,随访中椎间隙破坏逐渐终止、病灶椎边缘骨质硬化,内固定位置良好,无断钉、松动;病灶逐渐愈合,见图1、2。
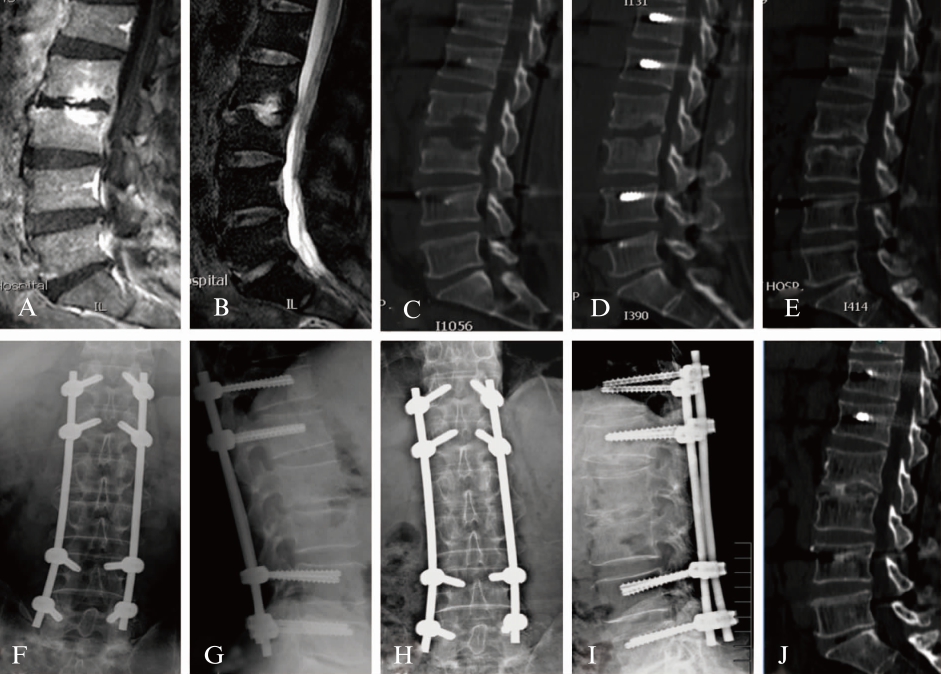
图1 L2/3结核病例术前、术后MRI/CT
Fig.1 Pre- and post-operational MRI/ CT of a
case with L2/3 tuberculosis
患者,男,66岁,L2/3结核;术前增强MRI T1、T2加权像显示L2/3椎间隙变窄,椎体破坏,椎体前方脓肿形成(A、B);经皮椎弓根螺钉固定置入T12、L1、L4、L5椎体,术后CT平扫,椎弓根螺钉固定位置良好(C);术后3个月复查CT,可见椎间隙破坏终止(D);术后6个月复查CT,可见病灶椎边缘骨质硬化(E);术后12个月复查,正侧位X线片,见内固定位置良好,无断钉、松动(F、G);术后24个月复查,正侧位X线片见椎体缺损进一步修复,内固定位置良好(H、I);术后48个月复查CT,L2/3椎体骨性愈合(J)
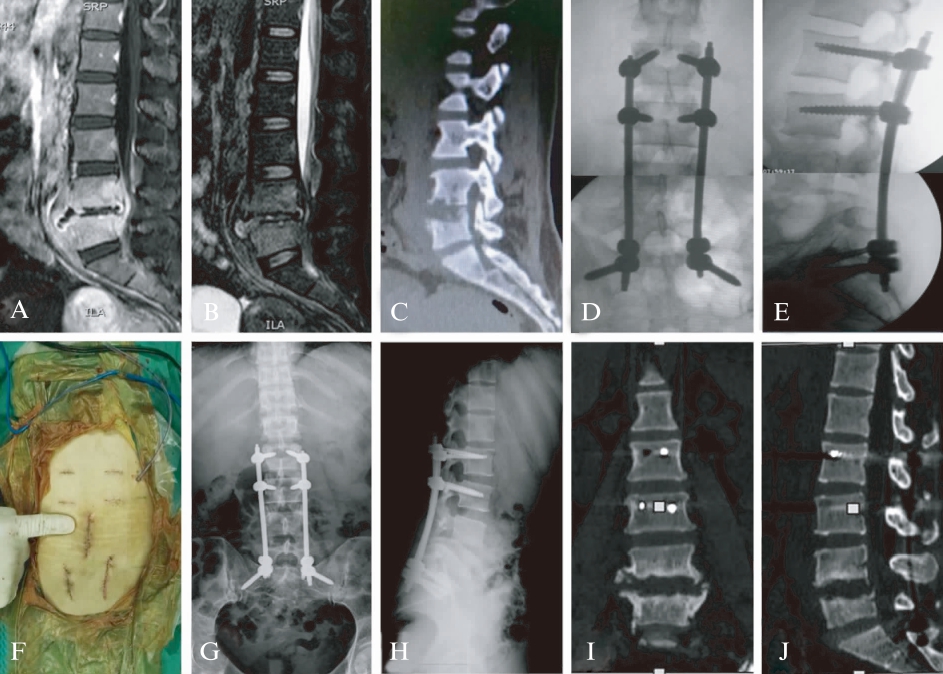
图2 L4/5结核病例术前、术后MRI/CT
Fig.2 Pre-and post-operational MRI/CT of a case
with L4/5 tuberculosis
患者女,43岁,L4/5结核;术前增强MRI T1、T2加权像可见椎间盘破坏、脓肿形成(A、B);术前CT示L2/3椎体破坏(C);术中X线正侧位片确定内固定位置良好(D、E);术闭,逐层关闭切口,放置引流管(F);术后3个月复查,内固定位置良好(G、H);术后6个月复查CT,冠状位、矢状位重建后影像,可见病灶逐渐愈合,螺钉内固定位置良好(I、J)
3 讨 论
对于治疗胸腰椎结核,大多学者采用前路或前后路联合的病灶清除、植骨融合内固定术。这些术式能对病灶进行充分显露,直视下行彻底的病灶清除、椎管减压、植骨融合及重建稳定性。然而,前路术手术打击大、融合率低、术后并发症多等问题常导致患者预后不良[10]。虽然有些学者认为,病灶破坏和后凸畸形并不严重的患者,仅在规范化疗药物的治疗下,也可获得满意疗效[11]。但是,单纯的保守治疗可带来诸多问题。首先,患者长期卧床制动,翻身活动导致的剧痛严重影响生活质量;其次,长期卧床造成褥疮、深静脉血栓、肺部感染等并发症。同时,若疗效不佳,患椎破坏持续进展、脓肿死骨大量形成将增加后凸畸形、截瘫的风险。
国内外有大量文献[12-14]报道以单纯后路经皮椎弓根内固定术式治疗胸腰椎结核的可行性。这种术式较传统前路术有以下优势: 无需剥离腰背部肌肉、手术出血量小且术后疼痛轻;置钉感染、松动、断裂发生率低。但不能盲目扩大后路手术的适应证,以导致病灶清除不彻底,出现病灶复发。故在纳入病例时需谨慎评估。通过治疗及术后的随访,同时结合国内外文献,作者认为此术式的手术适应证为: (1) 结核脓肿相对局限,病灶及椎体破坏较轻;(2) 无大范围跳跃式的病灶累及;(3) 伴有后凸畸形的单节段结核患者;(4) 老年、消瘦、对手术创伤耐受力差的患者。
本研究64例患者平均手术时间为115.8min,平均失血量为125.4mL。相比之下,传统前路或前后路联合的病灶清除术,失血量在220~1560mL不等[2-3,5-6,15]。而因固定失败、植骨重吸收、后凸畸形进展等并发症造成的翻修术,给患者造成更大的经济损失和手术打击[2,4-5,15]。本研究对于ASIA评分为E的患者没有进行病灶清除和植骨融合,而对于ASIA评分为D的患者在病灶局部进行病灶清除,脓肿引流,避免了由于大面积清创、植骨融合而造成的局部血肿、感染、慢性疼痛、影响稳定性等并发症。
脊柱结核手术是否均需彻底清创加植骨目前尚存争论。Qian等[12]将74例Frankel评分D、E的胸腰椎结核患者分为两组: 一组行彻底病灶清除、植骨融合加内固定;另一组仅行单纯内固定,不行清创、植骨。发现单纯固定组手术时间、失血量、近期VAS评分、ESR恢复及并发症的发生率均优于前组。他们认为,单纯后路内固定术式用于胸腰椎结核具有创伤小、并发症少、可获自发骨性融合等优点。缺点是手术适应证狭窄,远期疗效需大样本、多中心、随机对照试验予以判断。Yang等[16]对后路单纯固定加局部化疗药治疗的34例腰椎结核病例进行回顾性分析。对于没有明显椎管内脓肿的病例行单纯固定,不行清创,行植骨,末次随访未发现严重神经症状,疗效满意。Shen等[13]对11例多节段胸腰椎结核的患者行病灶清除、椎管减压、后路内固定治疗,但不行植骨融合。术后及随访过程中,所有患者神经功能明显改善,均获得骨性融合,后凸畸形获得明显纠正,且没有Cobb角的丢失。因此,仅行单纯后路内固定、病灶清除和椎管减压,即使不植骨,椎间融合也可获得;而植骨融合术后可出现骨吸收、植骨块塌陷、死骨及假关节形成。但纳入病例时,需严格控制适应症,对有严重脊髓、神经压迫,甚至合并截瘫的病例非本术式的适应证。
本研究纳入患者术后及随访的VAS评分显著减小,患椎在化疗药和内固定的支持下获得稳定。末次随访Cobb角平均为8.7°(5~12),平均纠正7.6°。对于Cobb角的矫正大小,依据入路和固定方式的不同而报道各异。对于后路术而言,术后矫正度数在5.16°~9.6°均有报道[5-6,9,17-19],这与本研究结果接近。对于Cobb角的丢失角度,根据不同文献,后路术角度丢失为1.2°~4.9°[6,10]。本研究在术后随访过程中,患者的平均后凸角度丢失约为2.1°,与文献报道接近。
本研究表明,采用一期后路单纯经皮内固定术式治疗胸腰椎结核可获得良好疗效: (1) 能够稳定患椎,获得更好的制动效果,有利于结核病灶的局限;(2) 内固定提供牢靠支撑,有助于防止后凸畸形的发生及进展;(3) 早期离床活动,避免了长期卧床带来的并发症;(4) 创伤小,术后置钉感染、松动、断裂发生率低。然而,仍需要更大样本的、多中心对照研究以及更长的随访观察以进一步证实本研究的有效性。
[1] HODGSON A R, STOCK F E, FANG H S, et al. Anterior spinal fusion. The operative approach and pathological findings in 412 patients with Pott’s disease of the spine. Br J Surg, 1960,48: 172-178.
[2] TALU U, GOGUS A, OZTURK C, et al. The role of posterior instrumentation and fusion after anterior radical debridement and fusion in the surgical treatment of spinal tuberculosis: experience of 127 cases. J Spinal Disord Tech, 2006,19(8): 554-559.
[3] ZHANG T, HE X, LI H, et al. Treatment of lumbosacral spinal tuberculosis by one-stage anterior debridement and fusion combined with dual screw-rod anterior instrumentation underneath the iliac vessel. BMC Musculoskelet Disord, 2016,17: 49.
[4] RAJASEKARAN S, KHANDELWAL G. Drug therapy in spinal tuberculosis. Eur Spine J, 2013,22 Suppl 4: 587-593.
[5] LEE T C, LU K, YANG L C, et al. Transpedicular instrumentation as an adjunct in the treatment of thoracolumbar and lumbar spine tuberculosis with early stage bone destruction. J Neurosurg, 1999,91(2 Suppl): 163-169.
[6] SAHOO M M, MAHAPATRA S K, SETHI G C, et al. Posterior-only approach surgery for fixation and decompression of thoracolumbar spinal tuberculosis: a retrospective study. J Spinal Disord Tech, 2012,25(7): E217-223.
[7] SANTONI B G, HYNES R A, MCGILVRAY K C, et al. Cortical bone trajectory for lumbar pedicle screws. Spine J, 2009,9(5): 366-373.
[8] RAJASEKARAN S, SHANMUGASUNDARAM T, PRABHAKAR R, et al. Tuberculous lesions of the lumbosacral region: a 15-year follow-up of patients treated by ambulant chemotherapy. Spine(Phila Pa 1976),1998,23: 1163-1167.
[9] EKINCI S, AKYILDIZ F, ERSEN O, et al. A retrospective controlled study of three different operative approaches for the treatment of thoracic and lumbar spinal tuberculosis. Clin Neurol Neurosurg, 2015,136: 151.
[10] LIU J, WAN L, LONG X, et al. Efficacy and safety of posterior versus combined posterior and anterior approach for the treatment of spinal tuberculosis: a meta-Analysis. World Neurosurg, 2015,83(6): 1157-1165.
[11] LEE J S, MOON K P, KIM S J, et al. Posterior lumbar interbody fusion and posterior instrumentation in the surgical management of lumbar tuberculous spondylitis. J Bone Joint Surg Br, 2007,89(2): 210-214.
[12] QIAN J, RIJIEPU A, ZHU B, et al. Outcomes of radical debridement versus no debridement for the treatment of thoracic and lumbar spinal tuberculosis. Int Orthop, 2016,40(10): 2081-2088
[13] SHEN X, HUANG X, XIAO S, et al. Surgical treatment of selected patients with multilevel contiguous thoracolumbar spinal tuberculosis by only posterior instrumentation without any bone fusion. Int J Clin Exp Med, 2015,8(10): 18611-18619.
[14] WANG X, PANG X, WU P, et al. One-stage anterior debridement, bone grafting and posterior instrumentation vs. single posterior debridement, bone grafting, and instrumentation for the treatment of thoracic and lumbar spinal tuberculosis. Eur Spine J, 2014,23(4): 830-837.
[15] RAWALL S, MOHAN K, NENE A. Posterior approach in thoracolumbar tuberculosis: a clinical and radiological review of 67 operated cases. Musculoskelet Surg, 2013,97(1): 67-75.
[16] YANG H, SONG F, ZHANG L, et al. Management of spine tuberculosis with chemotherapy and percutaneous pedicle screws in adjacent vertebrae: a retrospective study of 34 cases Spine(Phila Pa 1976). 2016,41(23): E1415-E1420.
[17] SHI J, TANG X, XU Y, et al. Single-stage internal fixation for thoracolumbar spinal tuberculosis using 4 different surgical approaches. J Spinal Disord Tech, 2014,27(7): E247-257.
[18] CHEN Y C, CHANG M C, WANG S T, et al. One-stage posterior surgery for treatment of advanced spinal tuberculosis. J Chin Med Assoc, 2003,66(7): 411-417.
[19] 占新华,于研,蔡宗远,等.腰椎微创与开放椎间融合的影像学特征及疗效比较.同济大学学报(医学版),2017,38(4): 66-70.