免疫性血小板减少性症(immunologic thrombocytopenia, ITP)和再生障碍性贫血(aplastic anemia, AA)是儿童时期常见的血液病。国内新版《儿童原发性免疫性血小板减少症诊疗建议》(简称《新版儿童ITP诊疗建议》)指出,ITP为排他性诊断,目前尚无特异性指标可确切诊断ITP[1];部分AA早期可仅表现为血小板减少,红系和粒系下降不明显,易被误诊为ITP[2]。本文前期研究也已发现,临床不乏AA误诊为ITP的病例[3]。AA和ITP两者的鉴别诊断主要依靠骨髓检查[2,4],但不同穿刺部位,或存在骨髓稀释或涂片质量缺陷,以及读片技术等因素,均可能影响骨髓检查结果。此外,骨髓检查是侵袭性检查,临床常可能需要多部位穿刺或骨髓活检,对于血小板计数明显降低和出血倾向严重者,也存在一定临床风险。因此,《新版儿童ITP诊疗建议》指出,对于典型ITP可无需骨髓检查。探索采用简便的辅助分析方法,为ITP和AA鉴别诊断提供有效参考依据,可有利于实现典型ITP免于损伤性检查之目的[1]。为此,本研究统计分析儿童ITP和AA的外周血细胞参数差异,为ITP和AA的鉴别诊断提供参考指标。
1 资料与方法
1.1 研究对象
同济大学附属同济医院儿科于2011年7月至2016年7月收治的ITP患儿36例,男22例,女14例,年龄1~14岁(中位年龄3.0岁);同期AA患儿40例,男20例,女20例,年龄3~16岁(中位年龄7.5岁),均分别符合中华医学会儿科学分会修订的ITP诊断标准[1]和AA诊断标准[4]。
1.2 外周血细胞参数分析
1.2.1 外周血三系血细胞参数 收集ITP和AA患儿初诊时的外周血常规参数,包括: 红细胞计数(RBC),血红蛋白(HB),红细胞平均体积(MCV),红细胞平均血红蛋白量(MCH),红细胞平均血红蛋白浓度(MCHC),红细胞体积分布宽度(RDW);白细胞计数(WBC),中性粒细胞绝对计数(ANC),淋巴细胞绝对计数(ALC),单核细胞绝对计数(AMC);血小板计数(PLT),血小板体积分布宽度(PDW),大血小板比率(P-LCR),平均血小板体积(MPV)等。
1.2.2 血细胞参数曲线分析 应用SPSS 20.0软件,运用受试者工作特征曲线(receiver operating characteristic curves, ROC)原理分析外周血常规参数对ITP和AA的鉴别诊断价值。
患者按实际诊断分为ITP组(阳性病例组,n=36)和AA组(阴性对照组,n=40)。将上述各项血常规参数输入,可见两组病例的血常规参数分布于不同区域(图1)。取血常规参数分布曲线交叉点的垂直线作为为诊断试验判断阈值线,由此可分别计算出真阳性和假阳性界限,以及真阴性和假阴性的病例数。病例资料据此可列为四格表形式(表1),并计算出相应的灵敏度、特异度、阳性预测值、阴性预测值、一致率和约登指数。
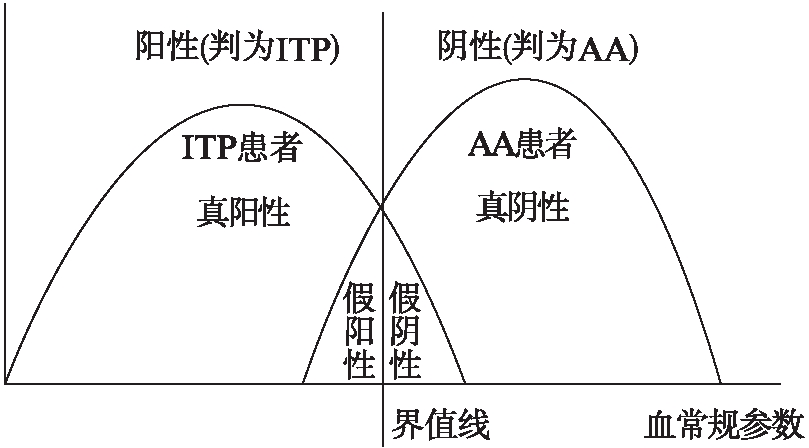
图1 ITP和AA患者的血常规参数分布例图
Fig.1 Distribution of blood cell parameters in patients with ITP and AA
表1 血细胞参数鉴别ITP和AA的诊断试验四格表
Tab.1 The diagnostic test for discriminating ITP and AA
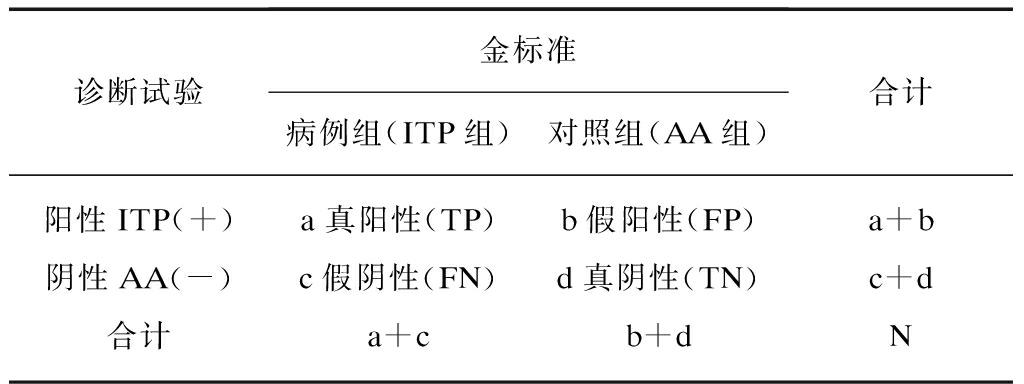
诊断试验金标准病例组(ITP组)对照组(AA组)合计阳性ITP(+)a真阳性(TP)b假阳性(FP)a+b阴性AA(-)c假阴性(FN)d真阴性(TN)c+d合计a+cb+dN
注: 灵敏度=TP/(TP+FN);特异度=TN/(TN+FP);阳性预测值=TP/(TP+FP);阴性预测值=TN/(TN+FN);一致 率=(TP+TN)/(TP+TN+FP+FN);约登指数=灵敏度+特异度-1
灵敏度(真阳率)为预计ITP的确诊概率。特异度(真阴性率)为预计AA确诊的概率。阳性预测值的意义为,以参数判断患者为ITP的概率。阴性预测值的意义为,以参数判断患者为AA的概率。一致率和约登指数是兼顾以上四者的综合判断指标。
图1阈值线左右移动,每个判断阈值均可以得到一对灵敏度和特异度。以真阳性率(灵敏度)为纵坐标,假阳性率(1-特异度)为横坐标,不同的灵敏度和特异度可在图上描绘出不同的点,连接起来可绘制出ROC曲线,并得到ROC曲线下面积(area under curve, AUC),见图2。
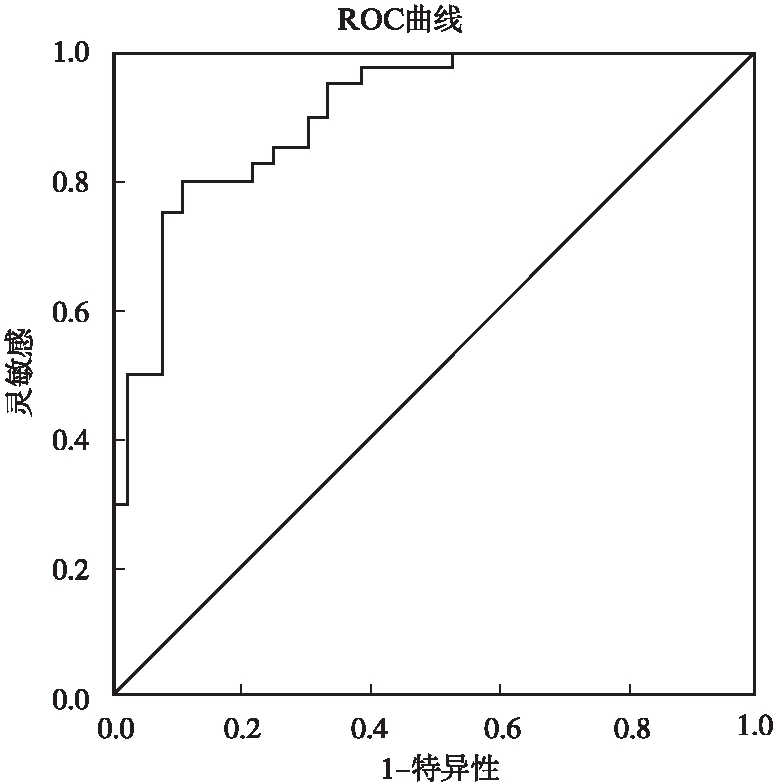
图2 以MCV为例鉴别ITP和AA的ROC曲线图
Fig.2 ROC curves of MCV for discriminating ITP and AA
AUC可代表图1两条分布曲线的离散程度,即该参数对疾病的鉴别诊断价值,AUC越大,图1的两条曲线分得越开。由于AUC在0.5~0.7为鉴别诊断价值较低,0.7~0.9为鉴别诊断价值中等,>0.9 为较高鉴别价值[5]。取ROC曲线上约登指数最大点为切点(cut-off point),计算出相应的灵敏度、特异度、阳性预测值,阴性预测值及一致率[6],该切点为鉴别诊断的最佳诊断阈值,即图1上所绘阈值线所处位置,兼顾了灵敏度和特异度,是两类疾病的最佳分割点。以上相应的相关指标均介于0~1之间,数值越大表明该参数对ITP和AA的鉴别诊断意义越大。
1.3 统计学处理
应用SPSS 20.0软件,计量资料以![]() 表示,组间比较采用t检验。计数资料采用例数表达,计数资料比较采用χ2检验。ROC曲线分析外周血常规参数对ITP和AA的鉴别诊断价值,P<0.05为差异有统计学意义。
表示,组间比较采用t检验。计数资料采用例数表达,计数资料比较采用χ2检验。ROC曲线分析外周血常规参数对ITP和AA的鉴别诊断价值,P<0.05为差异有统计学意义。
2 结 果
2.1 外周血细胞主要参数直接比较
对ITP和AA的血细胞参数行直接比较可见,本文所取数据符合ITP和AA的一般规律。如ITP无明显红系和粒系细胞减少,但可具有与AA存在显著差异的形态学差异,如RBCR容积偏低和大PLT体积比例较高。
ITP组RBC和HB均高于AA组(P<0.01),ITP组的MCV、MCH、MCHC均低于AA组(P<0.01),RDW两组比较差异无统计学意义(P=0.29)。
ITP组白细胞参数WBC、ANC、ALC、AMC均高于AA组(P均<0.05)。
ITP组血小板参数PLT、PDW、P-LCR高于AA组(P均<0.05),见表2。
表2 儿童ITP和AA外周血细胞参数比较
Tab.2 Comparison of peripheral blood cell parameters in children with ITP and AA
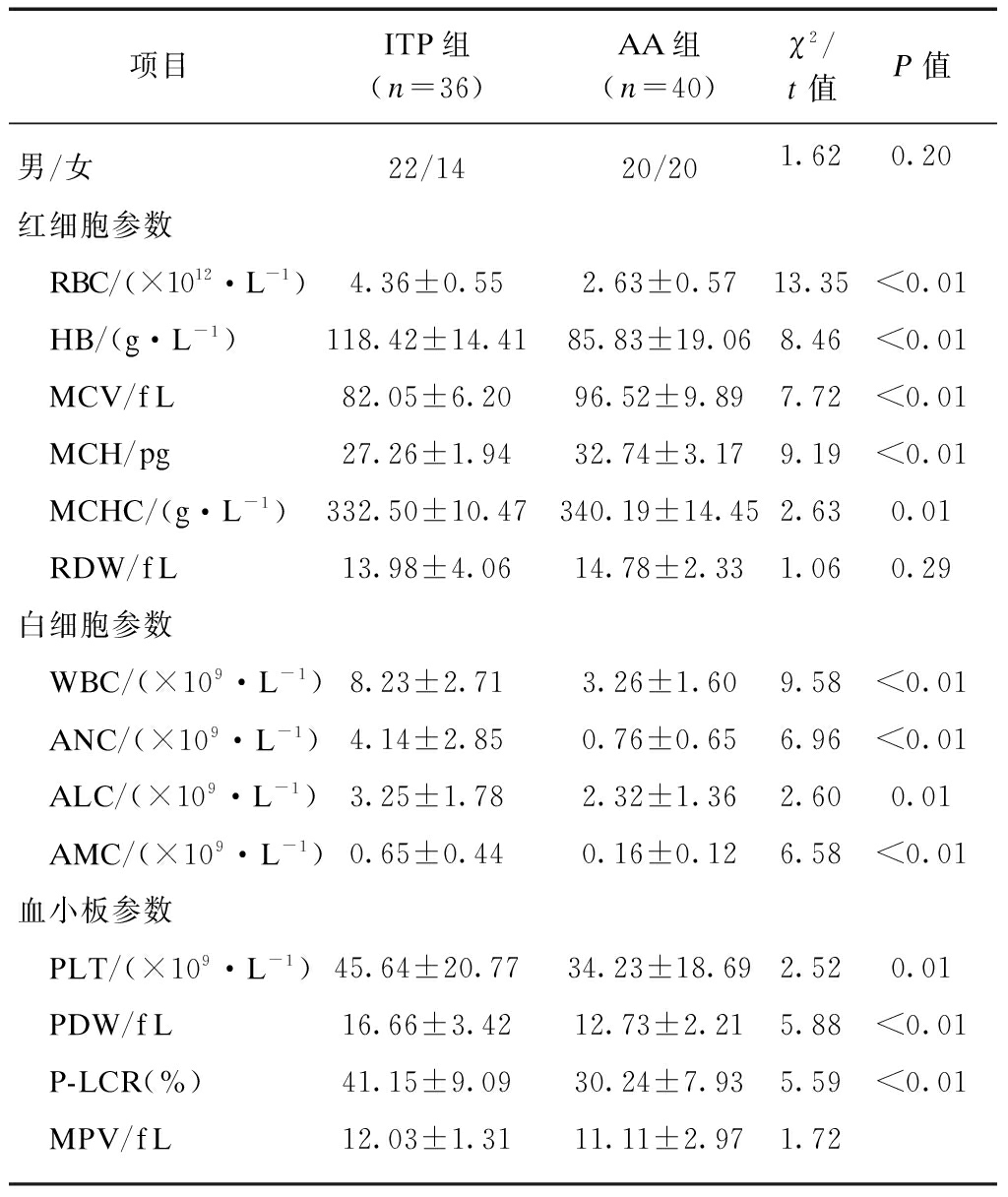
项目ITP组(n=36)AA组(n=40)χ2/t值P值男/女22/1420/201.620.20红细胞参数 RBC/(×1012·L-1)4.36±0.552.63±0.5713.35<0.01 HB/(g·L-1)118.42±14.4185.83±19.068.46<0.01 MCV/fL82.05±6.2096.52±9.897.72<0.01 MCH/pg27.26±1.9432.74±3.179.19<0.01 MCHC/(g·L-1)332.50±10.47340.19±14.452.630.01 RDW/fL13.98±4.0614.78±2.331.060.29白细胞参数 WBC/(×109·L-1)8.23±2.713.26±1.609.58<0.01 ANC/(×109·L-1)4.14±2.850.76±0.656.96<0.01 ALC/(×109·L-1)3.25±1.782.32±1.362.600.01 AMC/(×109·L-1)0.65±0.440.16±0.126.58<0.01血小板参数 PLT/(×109·L-1)45.64±20.7734.23±18.692.520.01 PDW/fL16.66±3.4212.73±2.215.88<0.01 P-LCR(%)41.15±9.0930.24±7.935.59<0.01 MPV/fL12.03±1.3111.11±2.971.72
2.2 ROC曲线分析结果
除MCHC(AUC=0.68)之外,RBC、HB、MCV和MCH等参数鉴别ITP和AA的AUC均>0.9。由于直接参数对比结果显示,ITP组RBC和HB高于AA组;而MCV、MCH和MCHC低于AA组,从表3(ROC曲线分析参数)可见,以cut-off值即RBC(3.48×1012/L)、HB(109.5g/L)、MCV(87.9fL)、MCH(28.7pg)为分界点,鉴别ITP和AA具有良好的灵敏度、特异度。
WBC、ANC和AMC等参数鉴别ITP和AA的AUC均>0.9,由于直接参数对比结果显示,ITP组WBC、ANC和AMC均高于AA组,从表3(ROC曲线分析参数)可见,以cut-off值即WBC(5.68×109/L)、ANC(1.23×109/L)、AMC(0.25×109/L)为分界点,鉴别ITP和AA具有良好的灵敏度、特异度。ALC鉴别ITP和AA价值不大(AUC=0.67)。
PDW、P-LCR、MPV鉴别ITP和AA的AUC均>0.8。由于直接参数对比结果显示,ITP组PDW、P-LCR、MPV均高于AA组,从表3(ROC曲线分析参数)可见,以cut-off值即PDW(15.2fL)、P-LCR(36%)、MPV(11.6fL)为分界点鉴别ITP和AA具有较好的灵敏度、特异度。PLT鉴别ITP和AA价值不大(AUC=0.65)。
表3 外周血细胞参数鉴别ITP和AA的ROC曲线分析参数
Tab.3 ROC curve analysis of peripheral blood cell parameters in differential diagnosis of ITP and AA
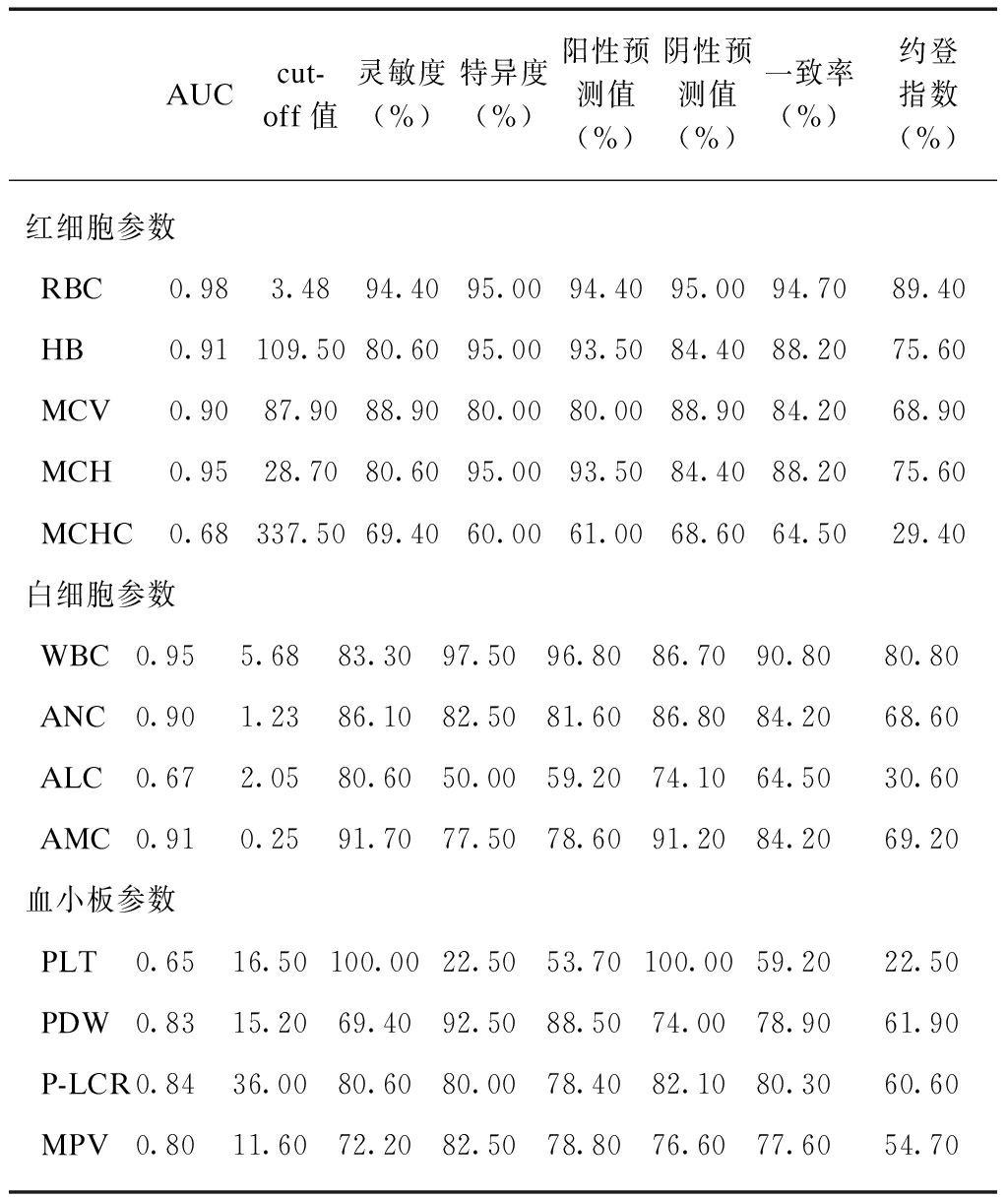
AUCcut-off值灵敏度(%)特异度(%)阳性预测值(%)阴性预测值(%)一致率(%)约登指数(%)红细胞参数RBC0.983.4894.4095.0094.4095.0094.7089.40HB0.91109.5080.6095.0093.5084.4088.2075.60MCV0.9087.9088.9080.0080.0088.9084.2068.90MCH0.9528.7080.6095.0093.5084.4088.2075.60MCHC0.68337.5069.4060.0061.0068.6064.5029.40白细胞参数WBC0.955.6883.3097.5096.8086.7090.8080.80ANC0.901.2386.1082.5081.6086.8084.2068.60ALC0.672.0580.6050.0059.2074.1064.5030.60AMC0.910.2591.7077.5078.6091.2084.2069.20血小板参数PLT0.6516.50100.0022.5053.70100.0059.2022.50PDW0.8315.2069.4092.5088.5074.0078.9061.90P-LCR0.8436.0080.6080.0078.4082.1080.3060.60MPV0.8011.6072.2082.5078.8076.6077.6054.70
2.3 Logistic回归分析对ITP和AA的鉴别诊断有意义的血细胞参数
由于血细胞三系参数各自具有内相关性,因此本研究筛选了临床上意义较大的参数进行分析,红系选取了代表红细胞大小的MCV,粒系选取了代表骨髓增生情况的ANC,巨核系选取了代表血小板大小比例的P-LCR进行多因素分析。
对AA和ITP有鉴别诊断意义的血细胞参数的Logistic回归分析中,因变量赋值为: 1=ITP,0=AA。自变量为MCV、ANC和P-LCR,均为定量资料。多因素逐步回归的Logistic回归显示MCV、ANC和P-LCR均是能判断鉴别ITP和AA的指标(P<0.05),预测模型为P=1/(1+e-Z),Z=12.034-0.238×MCV+1.564×ANC+0.185×P-LCR。P>0.5时判断疾病为ITP,P<0.5时判断疾病为AA,见表4。
表4 Logistic回归分析对ITP和AA的鉴别诊断有意义的血细胞参数
Tab.4 Logistic regression analysis of blood cell parameters in discriminating ITP and AA
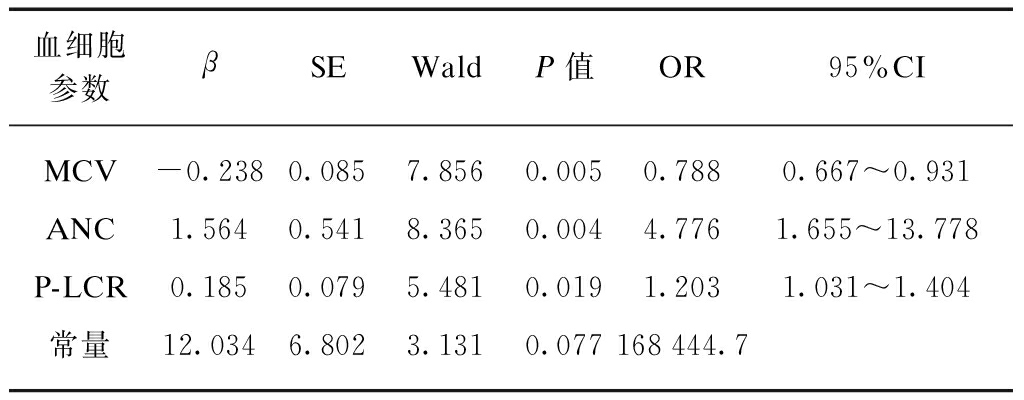
血细胞参数βSEWaldP值OR95%CIMCV-0.2380.0857.8560.0050.7880.667~0.931ANC1.5640.5418.3650.0044.7761.655~13.778P-LCR0.1850.0795.4810.0191.2031.031~1.404常量12.0346.8023.1310.077168444.7
运用Logistic回归得到的模型再进行ROC曲线分析显示: AUC=0.988。显示联合运用血细胞参数能很好地鉴别AA和ITP。
3 讨 论
ITP发病是由于血小板抗体增多和骨髓巨核细胞成熟障碍,属血小板破坏性疾病,骨髓增生常活跃,巨核细胞明显活跃,但成熟障碍[7-8]。AA是由于多种原因导致的造血干细胞减少和造血微环境损害,属于骨髓低增生性疾病[9]。二者在发病机制差异显著,均有助于临床鉴别[10-11]。目前临床鉴别ITP和AA主要依靠骨髓检查,但骨髓检查结果易受穿刺部位、涂片以及读片等诸多因素影响,且骨髓检查是侵袭性检查,对于血小板明显减少者存在临床风险,在基层医疗机构及条件有限的情况下,骨穿检查受到一定限制,常导致部分AA患儿不能及时诊断[3]。《新版儿童ITP诊疗建议》指出对于典型ITP可无需骨髓检查,即如能通过其他简便方法鉴别ITP和AA,达到免于损伤性检查之目的[1]为临床最佳选择。血常规是临床最易获得的检查资料,探讨分析血常规参数在ITP和AA鉴别诊断中的意义能用最简便的方法帮助提高ITP和AA的诊断的准确率,并在最大程度上避免不必要的骨髓穿刺损伤和出血倾向。
本研究显示外周血常规参数中,虽然由于ITP和AA均存在血小板减少,故PLT计数不能用于鉴别ITP和AA,但红细胞和白细胞计数一定程度上反映了骨髓造血情况,可作为ITP和AA的鉴别指标。但单纯依靠血细胞三分类计数来鉴别ITP和AA仍存在较大误诊概率,因此需进一步挖掘分析相关血细胞参数,提高诊断的准确度。现将本研究各系细胞在儿童ITP和AA的主要差异及其机制简要归纳如下。
3.1 红细胞系统参数
红细胞是人体新陈代谢重要细胞之一,在红细胞衰老过程中,细胞体积逐渐增大,细胞色素逐渐增多。ITP患儿骨髓红系增生多活跃,红细胞参数多在正常范围之内,贫血多表现为正细胞正色素性贫血;而AA患儿骨髓增生低下,由于红细胞生成障碍,而血红蛋白代谢正常,故外周血多为陈旧红细胞,常可表现为大细胞正色素性贫血,MCV,MCH增高。因此红细胞参数MCV、MCH能用于ITP和AA鉴别诊断。
3.2 白细胞系统参数
目前认为ITP和AA都是自身免疫相关性疾病,但二者发病机制不同。ITP主要是B淋巴细胞活化,单核巨噬细胞系统的过度激活[7];而AA是T淋巴细胞克隆性激活。在白细胞参数上ITP主要表现为单核-巨噬系统及固有免疫细胞增高。由于AA存在三系血细胞下降,本研究结果也显示,ITP患儿ANC和AMC明显高于AA,故可用于ITP和AA的鉴别诊断,即ANC和AMC较高者多为ITP,ANC和AMC较低者多为AA。
3.3 血小板系统参数
血小板来源于骨髓巨核细胞,释放到外周后随成长体积逐渐变小。由于ITP是高破坏性疾病,外周血小板大多是新生血小板,反映血小板体积的血小板参数MPV、P-LCR均较高,反映血小板体积离散程度的PDW也较高;而AA是低增生性疾病,外周血小板多为陈旧血小板,相关血小板参数均较低。近期国内外研究提示,血小板参数在破坏性和骨髓低增生性血小板减少鉴别中有一定价值[12-14]。本资料亦显示MPV、P-LCR及MPV能用于ITP和AA的鉴别诊断: 血小板参数MPV、P-LCR和PDW较高者多为ITP,血小板参数较低者多为AA。
3.4 综合血细胞参数
通过上述指标中临床意义较大的参数的多因素分析显示,综合血细胞参数用于鉴别ITP和AA准确度更高,因此在临床中可结合上述指标进行综合判断。
总之,由于发病机制的不同,ITP和AA的外周血常规参数有各自不同的特点。深入分析临床最易获得的血常规参数,综合判断,可提高两类疾病诊断的准确性,达到免于损伤性检查之目的。
【参考文献】
[1] 中华医学会儿科学分会血液学组,《中华儿科杂志》编辑委员会.儿童原发性免疫性血小板减少症诊疗建议[J].中华儿科杂志,2013,51(5): 382-384.
[2] KILLICK S B, BOWN N, CAVENAGH J, et al. Guidelines for the diagnosis and management of adult aplastic anaemia[J]. Br J Haematol, 2016,172(2): 187-207.
[3] 周妮娜,谢晓恬,乔晓红,等.误诊为特发性血小板减少性紫癜的儿童再生障碍性贫血临床分析[J].中国小儿血液与肿瘤杂志,2011,16(1): 20-23,29.
[4] 中华医学会儿科学分会血液学组,《中华儿科杂志》编辑委员会.儿童获得性再生障碍性贫血诊疗建议[J].中华儿科杂志,2014,52(2): 103-106.
[5] 王敬瀚.ROC曲线在临床医学诊断实验中的应用[J].中华高血压杂志,2008(2): 175-177.
[6] 陈卫中,潘晓平,宋兴勃,等.ROC曲线中最佳工作点的选择[J].中国卫生统计,2006,23(2): 157-158.
[7] CINES D B, CUKER A, SEMPLE J W. Pathogenesis of immune thrombocytopenia[J]. Presse Med, 2014,43(4 Pt 2): e49-e59.
[8] 杨敏,刘文君.免疫性血小板减少症发病机制研究最新进展[J].中国实验血液学杂志,2016(03): 958-962.
[9] ZENG Y, KATSANIS E. The complex pathophysiology of acquired aplastic anaemia[J]. Clin Exp Immunol, 2015,180(3): 361-370.
[10] MIANO M, DUFOUR C. The diagnosis and treatment of aplastic anemia: a review[J]. Int J Hematol, 2015,101(6): 527-535.
[11] ZUFFEREY A, KAPUR R, SEMPLE J W. Pathogenesis and Therapeutic Mechanisms in Immune Thrombocytopenia (ITP)[J]. J Clin Med, 2017,6(2): 16.
[12] NEGASH M, TSEGAYE A, AMHA G. Diagnostic predictive value of platelet indices for discriminating hypo productive versus immune thrombocytopenia purpura in patients attending a tertiary care teaching hospital in Addis Ababa, Ethiopia[J]. BMC Hematol, 2016,16: 18.
[13] TANG Y T, HE P, LI Y Z, et al. Diagnostic value of platelet indices and bone marrow megakaryocytic parameters in immune thrombocytopenic purpura[J]. Blood Coagul Fibrinolysis, 2017,28(1): 83-90.
[14] 尹婉宜,沈扬,张丽红.PLT、MPV、PCT与PDW在特发性血小板减少性紫癜诊断中的应用价值[J].中国实验诊断学,2017(3): 420- 422.