·临床研究·
苏平平, 包怡榕, 黄一颖, 周文婷, 应 豪
(同济大学附属第一妇幼保健院产科,上海 201206)
【摘要】目的 比较619例妊娠期高血压疾病患者的一般资料、并发症、妊娠结局和围产儿并发症的情况,为预防不良结局提供依据。方法 通过回顾性分析2014年10月至2015年9月在同济大学第一妇婴保健院东院住院分娩的619例妊娠期高血压疾病患者,其中子![]() 前期重度190例,子
前期重度190例,子![]() 前期轻度153例,妊娠期高血压251例的一般资料、合并症、并发症、妊娠结局、分娩方式和围生儿并发症等临床资料进行统计学分析。结果 妊娠期高血压、子
前期轻度153例,妊娠期高血压251例的一般资料、合并症、并发症、妊娠结局、分娩方式和围生儿并发症等临床资料进行统计学分析。结果 妊娠期高血压、子![]() 前期轻度和子
前期轻度和子![]() 前期重度组,随着病情进展,各组孕龄缩短,剖宫产比例升高,新生儿体重降低 (P<0.05),胎儿生长受限、HELLP综合征、肝内胆汁淤积、产后出血等并发症的发生率越高(P<0.01)。结论 对于妊娠期高血压疾病,需要更加重视孕妇和胎儿监测,适时终止妊娠,对减少患者出现严重并发症,改善围生儿预后有重要意义。
前期重度组,随着病情进展,各组孕龄缩短,剖宫产比例升高,新生儿体重降低 (P<0.05),胎儿生长受限、HELLP综合征、肝内胆汁淤积、产后出血等并发症的发生率越高(P<0.01)。结论 对于妊娠期高血压疾病,需要更加重视孕妇和胎儿监测,适时终止妊娠,对减少患者出现严重并发症,改善围生儿预后有重要意义。
【关键词】妊娠期高血压; 轻度子![]() 前期; 重度子
前期; 重度子![]() 前期; 临床分析
前期; 临床分析
妊娠期高血压疾病(hypertensive disorder complicating pregnancy, HDCP)目前仍是病因不明妊娠期特有的疾病,是一类高危妊娠,是导致孕产妇和围产儿死亡的主要原因。了解妊娠期高血压疾病发生发展进程,做好分级管理及监护,及时选择恰当的分娩方式、终止妊娠,对妊娠期高血压疾病的早期诊断、母婴并发症的降低有重要意义。本研究回顾性分析619例我院妊娠期高血压疾病患者的临床资料,来研究妊娠期高血压疾病发病的规律,总结临床经验,改善妊娠期高血压疾病母婴的结局。
1.1 一般资料
2014年10月至2015年9月在同济大学附属第一妇婴保健院东院产科建卡并住院分娩、资料完整的产妇14 093例,符合妊娠期高血压疾病诊断的患者619例,包括子 前期重度190例,子
前期重度190例,子 前期轻度153例,妊娠期高血压251例,妊娠合并慢性高血压病 15 例,慢性高血压病并发子
前期轻度153例,妊娠期高血压251例,妊娠合并慢性高血压病 15 例,慢性高血压病并发子 前期9例,子
前期9例,子 1例。
1例。
1.2 研究方法
妊娠期高血压疾病诊断标准参照第23版《Williams Obstetrics》标准,记录并分析妊娠期高血压组、子 前期轻度组和子
前期轻度组和子 前期重度组三组孕产妇的一般资料、妊娠并发症及合并症、围生儿并发症、分娩方式及妊娠结局等临床资料,进行总结和分析。
前期重度组三组孕产妇的一般资料、妊娠并发症及合并症、围生儿并发症、分娩方式及妊娠结局等临床资料,进行总结和分析。
1.3 统计学处理
建立Excel数据库,应用SPSS 18.0统计软件进行统计学分析,计量资料采用方差分析,计数资料采用χ2检验,P<0.05,差异有统计学意义。
2.1 妊娠期高血压疾病的患病率
2014年10月至2015年9月我院共住院分娩产妇14093例,按照以上标准诊断确诊为妊娠期高血压疾病的患者共有619例,患病率为4.39%。619例妊娠期高血压疾病患者中,包括子 前期重度190例,占 30.7%;子
前期重度190例,占 30.7%;子 前期轻度153例,占 24.7%;妊娠期高血压251例,占 40.5%;子
前期轻度153例,占 24.7%;妊娠期高血压251例,占 40.5%;子 1例,占0.2%;子
1例,占0.2%;子 前期并发慢性高血压病9例,占1.5%;慢性高血压病合并妊娠 15 例,占2.4%。本研究关注患病率高的妊娠期高血压组、子
前期并发慢性高血压病9例,占1.5%;慢性高血压病合并妊娠 15 例,占2.4%。本研究关注患病率高的妊娠期高血压组、子 前期轻度组和子
前期轻度组和子 前期重度组。
前期重度组。
2.2 一般情况比较
在孕天、孕次方面,三组差异有统计学差异,并且差异显著(P<0.05),在孕龄、产次方面差异无统计学意义(P>0.05),见表1。
表1 一般情况比较
Tab.1 Comparison of general conditions![]()

2.3 吸烟史、不良妊娠史及家族史
在“吸烟史、不良妊娠史及家族高血压史”的比较中,三组比较差异无统计学意义(P>0.05),见表2。
2.4 妊娠合并症
三组在妊娠合并“甲状腺疾病、子宫肌瘤”疾病的比较中,差异无统计学意义(P>0.05),在“肥胖症”(孕前体质量指数≥30.0)项目比较中,差异有统计学意义(P<0.01),见表3。
2.5 并发症的比较
三组在妊娠并发“胎儿生长受限、HELLP综合征、肝内胆汁淤积、产后出血、胎膜早破”疾病的比较中,差异有统计学意义(P<0.05),在并发“产前出血、妊娠期糖尿病、羊水异常”等疾病比较中,差异没有无统计学意义(P>0.05),见表4。
表2 吸烟、不良妊娠史及高血压病史比较
Tab.2 Comparison of history in smoking, abnormal pregnancy and hypertension (%)
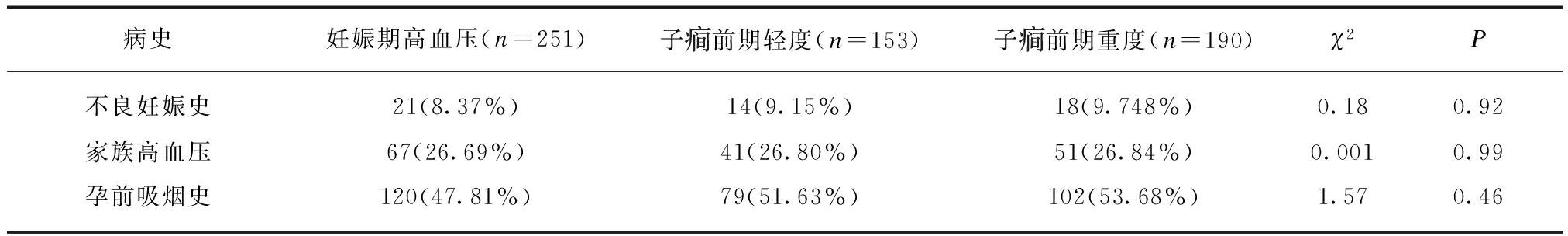
表3 妊娠合并症的比较
Tab.3 Comparison of pregnancy comorbidity (%)
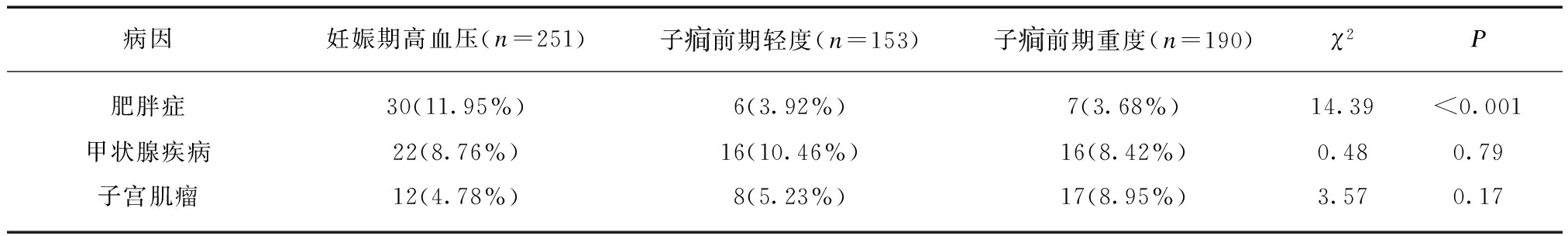
表4 妊娠并发症的比较
Tab.4 Comparison of pregnancy complications (%)
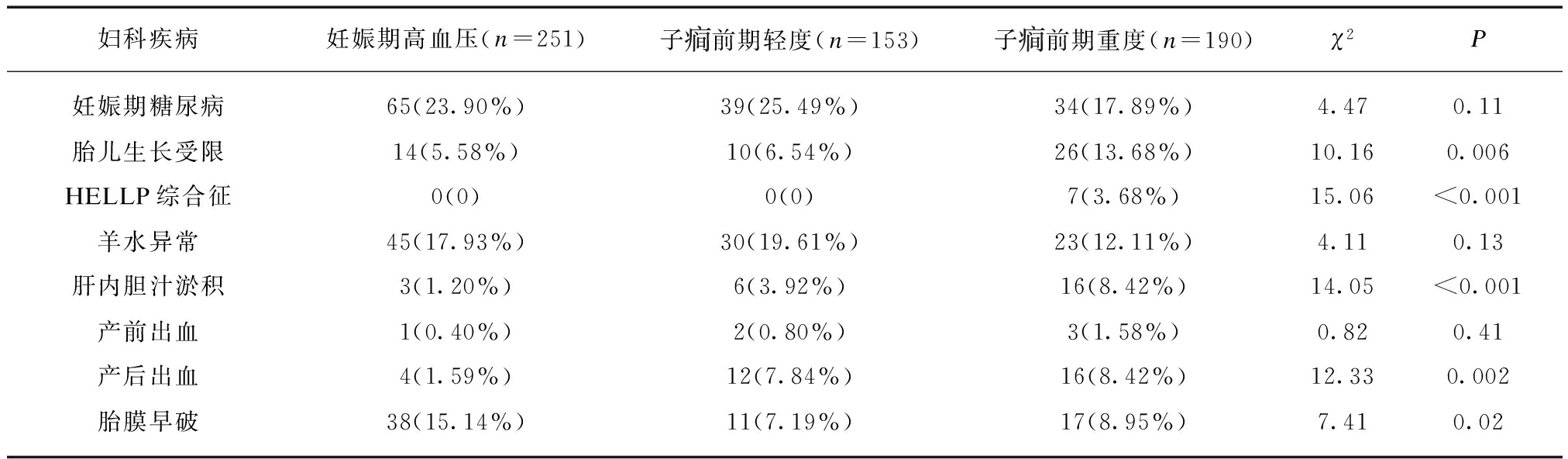
2.6 妊娠结局及分娩方式
三组孕产妇妊娠结局的比较,差异有统计学意义(P<0.01)。随着疾病程度的加重,剖宫产率逐渐升高且早产剖宫产比率提高,见表5。
2.7 围生儿并发症
在围生儿的并发症中,“低体重儿”的发病率,三组差异有统计学意义(P<0.05)。在“新生儿窒息”的比较中,差异没有统计学意义(P>0.05),见表6。
表5 妊娠结局及分娩方式比较
Tab.5 Comparison of pregnancy outcome and delivery mode (%)

*经行×列表卡方检验, χ2=130.51,P<0.001
表6 围生儿并发症比较
Tab.6 Comparison of neonatal complications (%)

妊娠期高血压是妊娠期特有的疾病,据统计,我国妊娠期高血压疾病的发病率为9.4%~10.4%,国外为7%~12% [1],文化程度低、家庭经济状况差的孕妇妊娠期高血压疾病患病的风险大[2]。在本研究中妊娠期高血压疾病的发病率为4.39%,较前报道有下降趋势,这可能与上海社会经济水平提高,人们重视产前检查及围产保健,重视营养和微量元素摄入有关,妊娠期高血压疾病中发病率最高的仍为子 前期,与国外报道一致[3]。
前期,与国外报道一致[3]。
由于妊娠期高血压疾病导致胎盘螺旋小动脉痉挛致胎盘血流量下降,减少了胎儿氧和营养物质的供应,使得胎儿处于慢性缺氧状态,随着病情加重,胎盘功能下降及母亲出现的各种并发症都会对胎儿生存条件产生巨大威胁,以致胎儿宫内环境越来越差。妊娠期高血压疾病患者早产、出生缺陷、低出生体重、小于胎龄儿等不良出生结局的发生比例明显升高[4]。本研究也发现,随着病情从妊娠期高血压逐渐进展为重度子 前期,胎儿宫内生长受限、肝内胆汁淤积、HELLP综合征、产后出血的发生率增高,随着疾病程度加重,孕龄逐渐下降,剖宫产比例上升,新生儿出生体质量降低,可能的原因是随着疾病进展,胎儿宫内所处的环境越差,权衡继续妊娠及终止妊娠利弊后的医源性早产,还有一种原因就是发病孕周较早,患者病情较重,考虑围生儿的预后较差而行的中期引产术。因此,积极防治妊娠期高血压疾病的发生可以降低围生儿的死亡率和发病率。
前期,胎儿宫内生长受限、肝内胆汁淤积、HELLP综合征、产后出血的发生率增高,随着疾病程度加重,孕龄逐渐下降,剖宫产比例上升,新生儿出生体质量降低,可能的原因是随着疾病进展,胎儿宫内所处的环境越差,权衡继续妊娠及终止妊娠利弊后的医源性早产,还有一种原因就是发病孕周较早,患者病情较重,考虑围生儿的预后较差而行的中期引产术。因此,积极防治妊娠期高血压疾病的发生可以降低围生儿的死亡率和发病率。
妊娠期高血压疾病的发生具有高度家族遗传倾向[5],吸烟与子 前期的发病呈负相关[6]。有不良孕产史的孕妇再次妊娠时子
前期的发病呈负相关[6]。有不良孕产史的孕妇再次妊娠时子 前期的发病率升高[7],孕前肥胖症是引起妊娠期高血压疾病的主要独立危险因素[8-9],妊娠期高血压疾病与高血压家族史、不良孕产史、吸烟史、孕前肥胖症的关系密切。在本研究中,妊娠期高血压、子
前期的发病率升高[7],孕前肥胖症是引起妊娠期高血压疾病的主要独立危险因素[8-9],妊娠期高血压疾病与高血压家族史、不良孕产史、吸烟史、孕前肥胖症的关系密切。在本研究中,妊娠期高血压、子 前期轻度、子
前期轻度、子 前期重度在高血压家族史、不良孕产史、吸烟史方面无统计学差异。
前期重度在高血压家族史、不良孕产史、吸烟史方面无统计学差异。
治疗妊娠期高血压疾病的有效措施是终止妊娠,分娩时机的选择是影响孕产妇和围生儿的病死率的关键,对尚未足月的子 前期患者,要密切监测母胎的状态,行期待疗法,尽可能延长孕周,让胎儿发育成熟;如果血压持续升高,要检查胎儿成熟度和胎盘功能,如胎盘功能减退,但胎儿成熟可终止妊娠;如果胎盘功能减退,胎儿尚未成熟,可应用地塞米松等促胎肺成熟后即终止妊娠。终止妊娠的具体时间要根据胎儿的成熟程度、妊娠高血压程度和控制情况等综合衡量后再决定。适时行剖宫产手术是预防妊娠期高血压疾病患者母婴不良结局的最好措施。
前期患者,要密切监测母胎的状态,行期待疗法,尽可能延长孕周,让胎儿发育成熟;如果血压持续升高,要检查胎儿成熟度和胎盘功能,如胎盘功能减退,但胎儿成熟可终止妊娠;如果胎盘功能减退,胎儿尚未成熟,可应用地塞米松等促胎肺成熟后即终止妊娠。终止妊娠的具体时间要根据胎儿的成熟程度、妊娠高血压程度和控制情况等综合衡量后再决定。适时行剖宫产手术是预防妊娠期高血压疾病患者母婴不良结局的最好措施。
我院妊娠期高血压疾病患者在分娩方式上以剖宫产为主。本研究发现,在严密监测的情况下,42.63%的妊娠期高血压患者选择阴道分娩的方式,阴道试产比率高于子 前期组,故阴道试产的相关并发症偏高,但并未增加不良新生儿结局。妊娠期高血压疾病发展为子
前期组,故阴道试产的相关并发症偏高,但并未增加不良新生儿结局。妊娠期高血压疾病发展为子 前期,阴道分娩率下降,剖宫产比例上升,且分娩孕周逐渐提前,低体重儿比例增加,但相对于妊娠期高血压,新生儿窒息及出生畸形方面差异无统计学意义。
前期,阴道分娩率下降,剖宫产比例上升,且分娩孕周逐渐提前,低体重儿比例增加,但相对于妊娠期高血压,新生儿窒息及出生畸形方面差异无统计学意义。
对宫颈条件不够成熟,在短时间内不能经阴道成功分娩,胎盘功能减退、出现胎儿窘迫征象者,引产失败者,行剖宫产术终止妊娠是最佳方案。伴有严重并发症的子 前期重度孕妇要及时行剖宫产终止妊娠,娩出胎儿,降低严重病情对产妇的威胁,改善母儿预后。宫颈成熟、阴道条件好的患者,可阴道试产。阴道分娩过程中要严密观察产程,监测产妇血压和胎心变化,必要时会阴后-侧切开术、低位产钳助产或者胎头吸引缩短第二产程。阴道分娩过程中产妇精神紧张,血压可能进一步升高,诱发子
前期重度孕妇要及时行剖宫产终止妊娠,娩出胎儿,降低严重病情对产妇的威胁,改善母儿预后。宫颈成熟、阴道条件好的患者,可阴道试产。阴道分娩过程中要严密观察产程,监测产妇血压和胎心变化,必要时会阴后-侧切开术、低位产钳助产或者胎头吸引缩短第二产程。阴道分娩过程中产妇精神紧张,血压可能进一步升高,诱发子 。一旦出现恶心、呕吐、头痛等症状,应立刻剖宫产终止妊娠。因此,适当放宽剖宫产手术指征可以减少严重母婴并发症的发生。
。一旦出现恶心、呕吐、头痛等症状,应立刻剖宫产终止妊娠。因此,适当放宽剖宫产手术指征可以减少严重母婴并发症的发生。
综上,妊娠期高血压疾病严重危害着孕妇和新生儿的生命和健康,对于有妊娠期高血压疾病易发因素的患者,需要早期诊断和早期治疗,促进胎儿成熟,必要时剖宫产,保障母婴安全。
【参考文献】
[1] 乐杰.妇产科学[M].7版.北京: 人民卫生出版社,2008,92-94.
[2] 冯永亮,彭婷婷,王芳,等.妊娠期高血压疾病对出生结局的影响及相关因素[J].中华疾病控制杂志,2014,18(2): 131-134.
[3] Cisse CT, Thiam M, Moreau JC. Preeclampsia: current aspects of physiopathology, clinic and treatment [J]. Dakar Med, 2004,49(3): 152-161.
[4] Mbachu II, Udigwe GO, Okafor CI, et al. The pattern and obstetric outcome of hypertensive disorders of pregnancy in Nnewi, Nigeria [J]. Niger J Med, 2013,22(2): 117-122.
[5] Nanjundan P, Bagga R, Kalra JK, et al. Risk factors for early onset severe preeclampsia and eclampsia among north Indian women[J]. J Obstet Gynaecol, 2011,31(5): 384-389.
[6] Engel SM, Scher E, Wallenstein S, et al. Maternal active and passive smoking and hypertensive disorders of pregnancy: risk with trimester-specific exposures[J]. Epidemiology, 2013,24(3): 379-386.
[7] 顾玮,周晔,周雷平,等.子宫动脉血流指数在妊娠期肝内胆汁淤积症的预测价值[J].同济大学学报: 医学版,2015,36(3): 48-53.
[8] Campbell SK, Lynch J, Esterman A, et al. Pre-pregnancy predictors of hypertension in pregnancy among aboriginal and torres strait islander women in north queensland, Australia; a prospective cohort study[J]. BMC Public Health, 2013,13: 138.
[9] 刘辉,王伟明,左群.妊娠期高血压发病影响因素病例对照研究[J].中国公共卫生,2012,28(3): 270-272.
Clinical analysis of 619 cases of pregnant hypertensive disorder
SU Ping-ping, BAO Yi-rong, HUANG Yi-ying, ZHOU Wen-ting, YING Hao
(Dept. of Obstetrics, First Maternity and Infant Hospital, Tongji University, Shanghai 201206, China)
【Abstract】Objective To analyze the clinical manifestations and outcomes of patients with pregnancy hypertensive disorder. Methods Clinical data of 619 women with hypertensive disorders complicating pregnancy (HDCP) admitted in Tongji University First Maternal and Infant Hospital from October 2014 to September 2015 were retrospectively analyzed, including 190 cases of severe preeclampsia, 153 cases of hypertensive disorders, 251 cases of mild preeclampsia. The general information, complications, outcome, delivery mode and perinatal complications of newborns were documented. Results With the progress of the pregnancy hypertensive disorder, the gestational age was shortened, the proportion of cesarean section increased and neonatal weight decreased (P<0.05). The more serious HDCP was, the more fetal growth restriction, HELLP syndrome, intrahepatic cholestasis and postpartum hemorrhage occurred (P<0.01). Conclusion For pregnant women with hypertensive disorders, closely monitoring clinical symptoms and timely termination of pregnancy would reduce the incidence of serious complications and improve the prognosis of perinatal infants.
【Key words】hypertensive disorder complicating pregnancy; mild preeclampsia; severe preeclampsia; clinical analysis
doi:10.16118/j.1008-0392.2016.03.015
收稿日期:2016-01-11
作者简介:苏平平(1982—),女,主治医师,硕士.E-mail: pingping_su@sina.com
通信作者:应 豪.E-mail: stephenying2014@126.com
【中图分类号】R 544.1
【文献标志码】A
【文章编号】1008-0392(2016)03-0076-04